Curso "ECG- Estimulación Cognitiva Global en Pacientes
con Alzheimer u otras Demencias"

Si hay dos tipos de demencias que, de manera más significativa, afecta a los pacientes y a sus familiares (y sin querer menospreciar la afectación que provoca el resto de demencias) estas son el Alzheimer y la Demencia Frontotemporal (el Parkinson por su relevancia podría ser la tercera, pero el Deterioro Cognitivo se presenta principalmente en las fases más avanzadas de la enfermedad) y es por ello que queremos en este Post hablar de ellas para conoceras más en detalle y diferenciarlas claramente
Este post está diseñado como una guía práctica y técnica para ayudar a psicólogos no especialistas, terapeutas ocupacionales, logopedas y otros profesionales a identificar de forma temprana y precisa los elementos diferenciales entre estas dos patologías. La correcta diferenciación no solo es clave para el pronóstico y la planificación terapéutica, sino también para brindar orientación adecuada a familiares y cuidadores.
La enfermedad de Alzheimer es una demencia neurodegenerativa que comienza con unos sintomas no muy evidentes al principio (lo que dificulta su detección temprana) que avanza de manera gradual y progresiva, caracterizada principalmente por el deterioro de la memoria episódica y otras funciones cognitivas como el lenguaje o la orientación.
Por contra, la demencia frontotemporal (DFT) es un grupo de trastornos neurodegenerativos que afectan predominantemente los lóbulos frontales y temporales. Se caracteriza, en sus variantes principales, por alteraciones conductuales, emocionales o del lenguaje, dependiendo del subtipo.
Ambas pueden cursar inicialmente con síntomas difusos, pero sus trayectorias clínicas son notablemente diferentes.
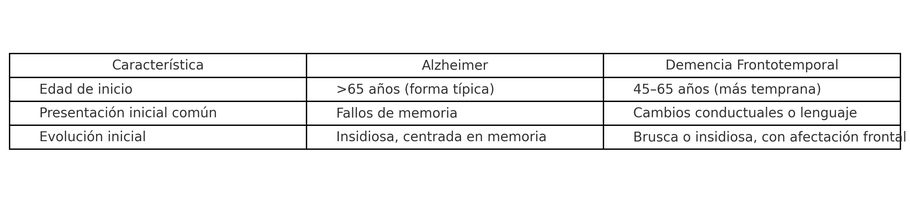
En la siguiente tabla podéis ver algunas características iniciales que nos ayudan a diferenciarlas. Por ejempo, si nos encontramos frente a un paciente joven (<65) con conductas desinhibidas o apatía marcada y sin quejas mnésicas evidentes debe levantar sospechas de DFT.
Si en cambio, el paciente tiene más de 75 años, sin problemass conductuales graves (sobre todo en fases iniciales) y que de lo que más se queja es de problemas de memoria, lo más probable es que presente Alzheimer (simplificando mucho en estos ejemplos)
Otro punto que nos puede ayudar es que, en el Alzheimer temprano, el paciente suele tener conciencia de sus dificultades y se muestra ansioso o frustrado. En la DFT, suele haber anosognosia temprana, el paciente niega o no percibe su cambio de comportamiento.
Esto es un apartado que nos ayuda bastante en el diagnóstico:
- En Alzheimer:
Memoria episódica afectada tempranamente.
Dificultad para codificar y consolidar nueva información.
Desorientación temporal precoz.
Posteriormente aparecen déficits en lenguaje, praxis, orientación espacial y funciones ejecutivas.
- En Demencia Frontotemporal:
Funciones ejecutivas alteradas precozmente (planificación, inhibición, juicio).
La memoria episódica puede estar preservada en fases iniciales.
Problemas de lenguaje (variante semántica o no fluente) o cambios de personalidad y comportamiento.
En la variante conductual, se observan:
Apatía o abulia.
Conductas socialmente inapropiadas.
Rigidez mental, pérdida de empatía.
Hiperoralidad o conductas alimentarias repetitivas.
Una Evaluación Neuropsicológica nos ayuda mucho en estos casos. Os pongo algunos Test que os pueden ser útiles
Test de Aprendizaje Verbal España-Complutense (TAVEC) / RAVLT: Codificación y recuerdo diferido pobre.
Figura compleja de Rey: Dificultad en memoria visual.
Mini Mental State Examination (MMSE): Marcada afectación de ítems de memoria.
Stroop test / Trail Making Test B: Alteraciones en inhibición y flexibilidad cognitiva.
Test de Wisconsin: Marcada perseverancia y rigidez.
Test de teoría de la mente / reconocimiento de emociones: Deterioro socioemocional.
Baterías de lenguaje: Dificultades en fluidez, comprensión semántica o articulación, según variante.
Otro ejemplo: un rendimiento pobre en memoria verbal con buena evocación tras claves o reconocimiento puede ser típico de DFT, mientras que un déficit severo incluso con ayuda externa es más propio de Alzheimer.
En la DFT variante conductual, la evaluación comportamental es central:
Escalas útiles:
Frontal Behavioral Inventory (FBI)
DEX (Dysexecutive Questionnaire)
NPI (Inventario Neuropsiquiátrico)
Cambios detectables por familiares:
Frialdad afectiva, pérdida de empatía.
Cambios en intereses y motivación.
Lenguaje vulgar o sexualizado.
Alteraciones alimentarias: atracones, aumento de dulces.
En Alzheimer, estos síntomas suelen aparecer en fases más tardías, no de inicio.
La mayoría que nos seguís sois psicólogos o Terapeutas ocupacionales, y para estas pruebas necesitamos que un neurólogo nos las facilite, pero ayudan mucho, por lo que intentad conseguir los informes de estos:
Resonancia magnética (RM):
EA: atrofia hipocampal y parietal.
DFT: atrofia frontal y/o temporal anterior, habitualmente asimétrica.
PET-FDG:
EA: hipometabolismo parietotemporal.
DFT: hipometabolismo frontal o temporal según variante.
Biomarcadores en LCR (solo en centros especializados):
EA: bajos niveles de β-amiloide y elevados de tau.
DFT: no muestra este perfil típico.
Es importante descartar otras posibles opciones, como por ejemplo:
Demencia con cuerpos de Lewy: alucinaciones visuales, fluctuación cognitiva, parkinsonismo.
Demencia vascular: curso en escalera, signos neurológicos focales.
Psicosis o depresión mayor: puede simular EA o DFT (especialmente en adultos mayores).
8. Abordaje terapéutico y pronóstico
El tratamiento neuropsicológico es muy diferente en ambos casos. Mientras que en pacientes con Alzheimer nos debemos centrar en trabajar las funciones cognitivas, especialmente la atención, la memoria, mediante Estimulación Cognitiva Global y otras terapias No fármacologicas, en la DFT, el entorno familiar suele verse más desbordado precozmente debido a los cambios de personalidad y conductas disruptivas del paciente, por lo que debemos trabajar principalmente el área conductual y emocional, trabajando la relajación, el control de la desinhibición y las funciones ejecutivas. Os dejo una tabla resumen:

Si el inicio es conductual, emocional o del lenguaje, piensa primero en DFT, especialmente en menores de 65 años.
Si hay pérdida de memoria episódica como síntoma cardinal, y el paciente es consciente de ello, orienta hacia Alzheimer.
Las alteraciones ejecutivas, la desinhibición o la rigidez mental son signos tempranos de DFT.
La neuroimagen y la evaluación neuropsicológica son herramientas esenciales para el diagnóstico diferencial.
Y SI QUIERES SABER MÁS SOBRE ESTE TEMA...


FÓRMATE con nosotros y conseguirás:
FECHA DE INICIO: 9/10/2025
Muchos lo sabréis ya, pero me parece un tema importante en el que, de vez en cuando debemos volver a hacer hincapié, y por eso he redactado este post dirigido a vosotros, compañer@s de profesión (psicólogos, terapeutas ocupacionales y otros profesionales sanitarios,) donde busco hacer una revisión de las diferencias neuropsicológicas entre envejecimiento normal y DCL, los principales signos de alerta en memoria, lenguaje, atención y funciones ejecutivas, las pruebas cognitivas recomendadas, el papel de la entrevista clínica y la observación funcional, la influencia del contexto sociocultural y emocional, así como los primeros pasos de derivación e intervención.
El envejecimiento saludable suele acompañarse de olvidos leves y lentitud cognitiva sin que ello afecte gravemente la vida diaria. Sin embargo, cuando los fallos de memoria y otras funciones van más allá de lo esperado, es imprescindible distinguir si se trata de cambios normales o de un posible deterioro cognitivo leve (DCL), etapa de riesgo que puede preceder a la demencia, incluyendo Alzheimer.

Cambios cognitivos en el envejecimiento normal
El envejecimiento fisiológico cerebral se caracteriza por una reducción paulatina del volumen cerebral y una ligera pérdida de velocidad en el procesamiento de la información. Estudios neuropsicológicos indican que, en comparación con adultos jóvenes, las personas mayores presentan declive leve en memoria episódica, funciones ejecutivas (por ejemplo, menor fluidez para generar alternativas ante problemas nuevos) y velocidad de procesamiento.
Estos cambios son pequeños y no suelen interferir con la autonomía: por ejemplo, olvidos ocasionales del motivo por el que se entró en una habitación o demoras al responder a un estímulo, pero sin comprometer las actividades básicas de la vida diaria
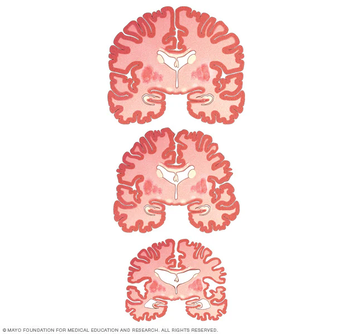
Si nos fijamos en los estudios de neuroimagen, se observa que un cerebro normal envejecido (imagen inferior, primera fila) mantiene estructuras relativamente conservadas, mientras que en el DCL (segunda fila) y en Alzheimer temprano (tercera fila) se aprecia mayor atrofia cerebral. Por ejemplo, el hipocampo (área central clave para la memoria, resaltada en rojo) se encoge con la edad y se reduce aún más en DCL y demencia. Estas diferencias estructurales reflejan que, aunque el envejecimiento normal implica pérdida moderada de masa cortical (entre 10–20% entre 20 y 90 años), los procesos patológicos aceleran dicho deterioro. En conjunto, en el envejecimiento saludable los cambios cognitivos son moderados y se compensan con estrategias, manteniendo la funcionalidad general
Deterioro cognitivo leve: definición y características
Si pasamos ahora al Deterioro Cognitivo Leve (DCL), lo podemos definir como un síndrome clínico intermedio entre la cognición normal y la demencia. En DCL existe un declive cognitivo objetivo (detectable con pruebas) en uno o más dominios (memoria, lenguaje, atención, funciones ejecutivas), que excede lo esperable para la edad y nivel educativo del individuo, pero sin comprometer de forma evidente la independencia global. En la práctica, los pacientes con DCL suelen quejarse de problemas de memoria u otras funciones mentales, y efectivamente muestran déficit leve en tests neuropsicológicos, aunque mantienen la capacidad de cuidar de sí mismos en las actividades básicas (como vestirse o alimentarse).
El DCL puede clasificarse en subtipos: amnéstico, si predomina el deterioro de la memoria episódica; y no amnéstico, cuando se alteran otros dominios (lenguaje, atención, ejecutivas). El subtipo amnéstico es el más vinculado a la enfermedad de Alzheimer incipiente. Es importante destacar que no todos los casos de DCL evolucionan a demencia; algunos permanecen estables o incluso mejoran, especialmente si se abordan los factores de riesgo modificables. Estudios clínicos indican que aproximadamente el 10-15% de personas con DCL progresan cada año a demencia, mientras que un porcentaje importante puede permanecer sin cambios.
Aquí podemos ver entonces una de las claves,, el envejecimiento normal y el DCL se diferencian en la magnitud del déficit y su impacto funcional: en el primero las dificultades son leves y no limitan la autonomía; en el segundo aparecen déficits medibles pero con independencia en lo fundamental. Reconocer esta frontera es crucial para una intervención oportuna.
Signos clínicos de alerta en funciones cognitivas
Y como profesionales lo más importante es detectar los signos clínicos de alerta. Es fundamental detectar tempranamente síntomas que no encajan en el deterioro normal. A continuación se enumeran los principales indicadores de posible DCL o demencia incipiente, organizados por dominio cognitivo:
En la práctica clínica, los familiares suelen ser clave para alertar de cambios sutiles. Por ello conviene preguntar por quejas subjetivas del paciente (recuerda peores episodios de memoria) y observaciones de sus allegados. Además, la consciencia del déficit suele mantenerse en el DCL inicial, a diferencia de algunas demencias avanzadas; notar que el paciente reconoce sus olvidos es un indicio característico de estadios tempranos.
Evaluaciones y pruebas cognitivas recomendadas
Una vez detectados los signos de alarma, se procede a una evaluación neuropsicológica que cuantifique las capacidades cognitivas afectadas. Nosotros recomendamos que llevéis a cabo un protocolo escalonado:
Cada prueba arroja puntuaciones normalizadas que se comparan con población de igual edad/educación para determinar la desviación.
Si combinamos estas pruebas, junto con la historia clínica, podemos obtener un perfil cognitivo detallado. Por ejemplo, el análisis combinado de memoria, lenguaje, atención y funciones ejecutivas puede diferenciar un DCL amnésico (memoria afectada con ejecutivas preservadas) de un deterioro leve no amnésico (ejecutivas afectadas, memoria relativa intacta). En todos los casos, es esencial emplear baterías validadas y adaptadas culturalmente, interpretando los resultados según el contexto educativo del paciente.
Entrevista clínica y observación funcional
La evaluación neuropsicológica comienza con la entrevista clínica estructurada y la observación del paciente. Esta etapa incluye:
En conjunto, la entrevista clínica y la observación aportan el contexto funcional de los déficits. Por ejemplo, dos personas pueden tener el mismo puntaje en un test de memoria verbal, pero si una de ellas tiene un nivel académico elevado (o una reserva cognitiva elevada) y mucha actividad social, incluso un pequeño déficit será relevante. Por ello, estos datos cualitativos son indispensables para interpretar correctamente los resultados de las pruebas psicométricas.
Contexto sociocultural y emocional
La evaluación debe considerar siempre el contexto del paciente. Aspectos como el nivel educativo, la lengua materna, la cultura y el entorno social influyen en el rendimiento cognitivo y en la percepción de los síntomas. Se ha observado que personas con baja escolaridad muestran puntuaciones menores en muchos tests cognitivos incluso sin patología, por lo que el uso de normas ajustadas es crucial. Además, las expectativas culturales sobre el envejecimiento pueden alterar la conciencia de problemas: en culturas donde se asocian olvidos con “edad normal”, los pacientes pueden retrasar la consulta.
Desde el punto de vista psicosocial, la soledad, el aislamiento o el bajo nivel de estimulación cognitiva constituyen factores de riesgo de deterioro cognitivo. El apoyo social y las actividades ocupacionales previas favorecen la reserva cognitiva, mientras que la depresión y la ansiedad son comunes en esta población y pueden intensificar las quejas de memoria. Por ejemplo, la sintomatología ansioso-depresiva se asocia con peor rendimiento en pruebas de atención y memoria, y debe descartarse o tratarse ya que puede simular un DCL.
En la anamnesis es, por tanto, fundamental indagar el estado de ánimo, el nivel de estrés, la red de apoyo familiar y las creencias del paciente sobre la salud mental. Un dato de gran valor clínico es la presencia de temor al Alzheimer: el paciente o la familia pueden manifestar ansiedad por olvidar, lo que en ocasiones motiva la consulta.
Esto tenéis que tenerlo muy en cuenta también, El contexto sociocultural y emocional ayuda a diferenciar falsas alarmas de pacientes muy preocupados y problemas reales de deterioro cognitivo. Por ejemplo, una persona con alto nivel educativo puede “enmascarar” sus déficits gracias a su reserva, mientras que otra con menor educación puede mostrar mayor impacto funcional con un deterioro similar. Comprender este contexto evita errores diagnósticos y mejora la relación terapéutica.
Derivación, seguimiento e intervención inicial
Cuando la evaluación sugiere DCL o un deterioro más severo, conviene recomendar cuanto antes al paciente que se ponga en manos de especialistas (unidades de memoria, neurólogos, geriatras o neuropsicólogos clínicos) para confirmar el diagnóstico y descartar causas tratables (deficiencias vitamínicas, alteraciones tiroideas, hidrocefalia de presión normal, etc.). No se debe “esperar a que empeore”: la detección precoz es crucial, ya que permite intervenir en factores modificables y planificar apoyos. Por ejemplo, se revisarán medicamentos que puedan afectar la cognición (antihistamínicos, antidepresivos anticolinérgicos, antipsicóticos), y se abordarán factores de riesgo vascular (hipertensión, diabetes, dislipidemia).
En las etapas iniciales de DCL, el enfoque terapéutico se orienta a estilo de vida y estimulación cognitiva. Entre las actividades que recomendamos en nuestro Programa ECG-Estimulación Cognitiva Global, se encuentran las actividades físicas regulares, la estimulación cognitiva propiamente nombrada, hábitos de sueño y relajación adecuados y dieta neurosaludable. Además, las personas somos seres sociales por lo que la intervención psicosocial (grupos de memoria, terapia cognitiva) ha demostrado beneficios potenciales para retrasar el deterioro. Asimismo, es aconsejable involucrar a la familia desde el principio: formar cuidadores, planificar ayudas en el hogar y mantener una comunicación clara sobre el diagnóstico.
Finalmente, se debe establecer un plan de seguimiento: se sugiere reevaluar periódicamente las funciones cognitivas (por ejemplo, anualmente o semestralmente) para detectar posibles progresiones hacia demencia. En cada visita de seguimiento se repetirán parte de las pruebas cognitivas y funcionales, permitiendo comparar con la línea base inicial. El uso de escalas globales como el Clinical Dementia Rating (CDR) o la Escala de Deterioro Global (GDS) puede ayudar a monitorizar los cambios clínicos a largo plazo.
En conclusión, la distinción entre envejecimiento normal y DCL requiere una evaluación integral: conocer las expectativas “normales” para la edad, buscar débitos cognitivos focalizados (más allá de los olvidos triviales), y valorar cuidadosamente el impacto en la vida diaria. Una intervención temprana –ya sea rehabilitación cognitiva, modificaciones del entorno o manejo de la comorbilidad– puede mejorar la calidad de vida y, en algunos casos, ralentizar o revertir parcialmente el deterioro. Nuestro papel como profesionales de la salud es clave en la prevención. Si aplicamos criterios neuropsicológicos precisos y un enfoque multidimensional, podremos diferenciar oportunamente el envejecimiento normal de las señales iniciales de demencia, guiando a nuestros pacientes hacia el tratamiento adecuado.
Y SI QUIERES SABER MÁS SOBRE ESTE TEMA...


FÓRMATE con nosotros y conseguirás:
FECHA DE INICIO: 9/10/2025

La Estimulación Cognitiva Global (ECG) no es un conjunto de fichas o juegos al azar, que se hacen sin objetivos; Se trata de un sistema de intervención terapéutica basada en la evidencia, el cual consiste en aplicar estrategias sistematizadas orientadas a activar, mantener y fortalecer las funciones cognitivas, especialmente en personas con deterioro cognitivo leve (DCL) o con demencia.
La neuroplasticidad (la capacidad del cerebro para reorganizarse y formar nuevas conexiones neuronales ) no desaparece con la edad; Es cierto que disminuye con el deterioro cognitivo, pero sí sigue presente.
l
Con la estimulación cognitiva activamos esa neuroplasticidad, ayudando a preservar las funciones aún intactas y a compensar los déficits cognitivos.
Cuando diseñamos un programa de Estimulación Cognitiva (EC) para personas con demencia, el objetivo no es restaurar el funcionamiento premórbido, sino preservar al máximo las capacidades residuales, ralentizar el deterioro y mejorar la calidad de vida de la persona y su entorno.
La EC no busca que el paciente “recupere” lo perdido, sino que:
Optimice sus capacidades cognitivas residuales.
Mantenga la autonomía el mayor tiempo posible.
Y mejore su calidad de vida.
Esto tiene un impacto directo en su funcionalidad diaria (orientación, memoria, atención, planificación, ejecución, etc.).
Una intervención temprana permite trabajar sobre funciones aún conservadas y esto facilita una mayor plasticidad cerebral compensatoria. Cuanto antes se intervenga, mayor es la posibilidad de diseñar un plan personalizado y con impacto clínico real.
Además, mejora el bienestar emocional y la autoestima, ya que al mantener rutinas adaptadas los pacientes:
Se sienten útiles.
Se implican en actividades significativas.
Y se reducen el sentimiento de dependencia o inutilidad.
Esto es crucial en fases tempranas del deterioro cognitivo, donde la existencia de la conciencia del déficit, puede generar ansiedad, depresión o irritabilidad, algo que de hecho es bastante frecuente.
Un programa para un paciente, debe construirse como una intervención neuropsicológica con una estructura básica:
Individualizado: adaptado al perfil neurocognitivo del paciente.
Sin limitaciones temporales fijas: debe ajustarse a la evolución funcional.
Centrado en la persona: motivación, estilo de vida y conciencia de enfermedad son aspectos claves.
Ajustado al tipo de demencia y fase evolutiva (leve, moderada o avanzada).
Planificado para realizarse en formato individual, grupal o mixto. Según necesidades y entorno.
Numerosos estudios respaldan su utilidad en:
Deterioro Cognitivo Leve (DCL)
Demencias tipo Alzheimer
Otras demencias neurodegenerativas
La EC bien estructurada puede ralentizar la progresión del deterioro y reducir la necesidad de psicofármacos.
Todo el equipo multidisciplinar (psicólogo, terapeuta ocupacional, neurólogo...) tiene una función central en el diseño, aplicación y seguimiento del programa. La EC debe estar sustentada por una evaluación neuropsicológica previa que permita identificar las funciones preservadas, los déficits principales y el potencial de la respuesta terapéutica.
La EC no cura la demencia, pero sí puede:
Ralentizar el deterioro
Reducir la comorbilidad neuropsiquiátrica
Incrementar la autonomía funcional
Mejorar la calidad de vida del paciente y del cuidador
La ECG es una herramienta esencial, cuando se aplica con rigor, personalización y continuidad. La clave está en intervenir de forma temprana y con objetivos específicos.
¿Quieres especializarte más en deterioro cognitivo, demencias, evaluaciones, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo del paciente, ayudar a familiares y mucho más?
Esta formación te interesa:


FÓRMATE con nosotros y conseguirás:
FECHA DE INICIO: 9/10/2025

En post previos hemos hablados sobre cómo hacer una evaluación neuropsicologica en pacientes con DCL o Demencia, pero en este en concreto queremos resaltar LA IMPORTANCIA de este paso prevío (auque debe repetirse a lo largo del tiempo) para poder desarrollar un correcto tratamiento no farmacológico con estas personas.
El DCL es una etapa intermedia en la que la persona presenta quejas objetivas de afectación de la memoria u otras funciones mentales, aunque conserva la autonomía en las actividades diarias.
En esta fase (y en la demencia incipiente), la evaluación neuropsicológica resulta clave tanto para confirmar la existencia y gravedad del déficit cognitivo tras un cribado inicial (por ejemplo MMSE o MoCA) como para conocer el perfil detallado de fortalezas y debilidades cognitivas de la persona en cuestión. Gracias a esto, podemos detectar el tipo de alteración (mnésica, atencional, visuoespacial, etc.) y su grado, ayudándonos al diagnóstico diferencial y señalando cuáles son las áreas más sensibles para poder intervenir sobre ellas de forma correcta.
En nuestra práctica clínica diaria, y aunque el paciente o el familiar nos presente evaluaciones previas de algún otro profesional (que podemos ver o no previamente, yo prefiero verlas) lo normal es empezar aplicando primero pruebas breves o de screening (p. ej. MMSE o MoCA o TYM) para confirmar si tiene algún déficit cognitivo, y posteriormente se realiza una batería exhaustiva para detallar el patrón de déficit.
CURSO "EVALUACIÓN NEUROPSICOLÓGICA EN CCL O DEMENCIAS"
DEL QUE PODÉIS VER MÁS INFORMACIÓN PULSANDO AQUÍ
Los resultados de la evaluación son la base para diseñar programas de estimulación cognitiva y rehabilitación tanto individual como en grupo.
En la práctica, en centros de día o residencias se suelen organizar talleres grupales de memoria, lenguaje o razonamiento, pero siempre adaptados al perfil cognitivo común del grupo. Un paciente con déficit visuoespacial, por ejemplo, participará en juegos de construcción espacial o trazado de figuras.
Estas intervenciones también fomentan la interacción social y el bienestar emocional; de hecho, la estimulación cognitiva grupal ha demostrado aumentar la autoestima y reducir la sensación de aislamiento, mejorando la calidad de vida del paciente. Además, la evaluación permite orientar la educación de los cuidadores y familia (por ej. informar sobre la falta de conciencia del déficit, tipos de errores frecuentes, conductas esperables), lo cual repercute directamente en la atención diaria y el apoyo.
No todos los pacientes son iguales ni todos los profesionales tenemos las mismas posibilidades. Cuestiones de si trabajamos independientemente o en un centro, a la hora de hacer la evaluación, pero tenemos que tener en cuenta que la evaluación debe ser flexible según el contexto de aplicación y el grado de deterioro:
Entorno domiciliario: resulta útil para pacientes muy ansiosos, con movilidad limitada o en etapas avanzadas. Permite observar al paciente en su ambiente habitual y utilizar objetos cotidianos (ej., pedirle que recuerde tareas domésticas recientes). Sin embargo, puede haber más distracciones. Se suelen utilizar baterías breves o divididas en varias sesiones cortas para no fatigarlo.
Centro de día o consulta clínica: ofrece un entorno controlado y tranquilo, ideal para baterías formales. Se puede acceder a recursos del centro (materiales, salas) y contar con información del equipo interdisciplinario. Permite aplicar test en grupo para comparar niveles entre pares, aunque cada evaluación cognitiva se hace individual.
Residencia geriátrica: suele combinarse el contexto clínico con informaciones del personal de enfermería y familia. Aquí la evaluación puede incluir medidas de funcionamiento instrumental (Actividades de la Vida Diaria) además de las pruebas cognitivas, para calibrar la autonomía real del paciente.
Otra cosa que debemos tener en cuenta es el grado de deterioro cognitivo de la persona:
La clave es respetar la capacidad del paciente (dar instrucciones claras, realizar pausas frecuentes, usar ayudas visuales o pistas para respuestas), y combinar los resultados con las observaciones de su rendimiento en el día a día.
En todos los casos, el propósito es el mismo:
obtener información precisa y fiable que sirva de guía para la intervención terapéutica.
Con la información adecuada, el equipo multidisciplinar puede diseñar un plan de estimulación cognitiva y ocupacional personalizado y aprovechar el entorno (hogar, centro de día o residencia) para fortalecer las funciones preservadas y compensar las afectadas, maximizando así la independencia y el bienestar del paciente.
La evaluación neuropsicológica es un pilar fundamental en el diagnóstico y tratamiento de las demencias
Para los profesionales de la salud, dominar estas herramientas y saber cómo interpretar resultados, es esencial con el objetivo de poder ofrecer el mejor tratamiento /cuidado a la persona diagnosticada.
¿Necesitas profundizar en la evaluación y diagnóstico en demencias? Puedes formarte con nuestro curso
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- Con este curso conseguirás:
Videoclases + CASOS PRÁCTICOS REALES + Material Descargable
- Contenido del curso:
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

Como psicólogo especializado en estimulación multisensorial y envejecimiento, he tenido la oportunidad de trabajar con personas mayores que presentan diferentes grados de deterioro cognitivo y, uno de los recursos terapéuticos que he podido utilizar, con resultados muy positivos, es la Sala Snoezelen, un entorno controlado y multisensorial diseñado para generar bienestar, reducir la ansiedad y favorecer la conexión emocional a través de los sentidos.
Pero atención, no basta con tener una sala equipada con luces, burbujas y música relajante. El verdadero impacto terapéutico de una Sala Snoezelen reside en el uso intencionado, personalizado y consciente de cada uno de sus dispositivos.
A continuación voy a comentar los principales elementos que podemos encontrar en una sala Snoezelen y cómo cada uno de ellos puede trabajar funciones cognitivas clave si se utilizan adecuadamente.
1. Columnas de burbujas y tubos de luz cambiantes
Función cognitiva trabajada: Atención sostenida, percepción visual, orientación visual y relajación.
Aplicación terapéutica: El cambio de colores y el movimiento de las burbujas ayudan a focalizar la atención, especialmente en personas con deterioro atencional o dificultades para mantener el foco. Invitar a la persona a seguir el movimiento con la vista o señalar colores puede reforzar la atención selectiva y la coordinación óculo-manual.
2. Música ambiental o personalizada
Función cognitiva trabajada: Memoria emocional, evocación autobiográfica, regulación emocional.
Aplicación terapéutica: Utilizar música significativa para la persona puede activar recuerdos, promover la comunicación y generar emociones positivas. En personas con demencia, la música es una de las últimas capacidades en perderse y permite conexiones incluso en fases avanzadas.
3. Difusores de aromas o kits de estimulación olfativa
Función cognitiva trabajada: Memoria semántica, evocación de recuerdos, reconocimiento de estímulos familiares.
Aplicación terapéutica: Los aromas conocidos, como el del café, el pan o una flor, pueden desencadenar recuerdos y emociones específicas. Esto permite trabajar la orientación autobiográfica y generar bienestar desde una vía no verbal.
4. Elementos táctiles (paneles sensoriales, mantas con texturas, objetos suaves)
Función cognitiva trabajada: Estimulación táctil, esquema corporal, percepción sensorial fina.
Aplicación terapéutica: Explorar distintas texturas puede reforzar la conciencia corporal, el reconocimiento de objetos y la interacción sensorial. Es especialmente útil en personas con alteraciones sensoperceptivas o inquietud psicomotora.
5. Fibras ópticas o cortinas de luz
Función cognitiva trabajada: Atención visual, exploración del entorno, interacción sensorial.
Aplicación terapéutica: La manipulación de las fibras promueve el juego espontáneo y el contacto visual. Además, puede facilitar la comunicación no verbal en personas con dificultades de lenguaje.
6. Espejos y proyectores de imágenes relajantes
Función cognitiva trabajada: Autoimagen, percepción del entorno, orientación espacial.
Aplicación terapéutica: Ver su reflejo o escenas naturales (bosques, cielos estrellados) puede ayudar a la persona a reconectar con su cuerpo, relajarse y ubicarse en el aquí y ahora. También puede promover conversaciones sobre experiencias pasadas.
NUESTRO OBJETIVO ES PASAR DE LA ESTIMULACIÓN PASIVA A LA INTERVENCIÓN SIGNIFICATIVA
No se trata de que la persona esté simplemente “expuesta” a los estímulos. El verdadero potencial terapéutico de una Sala Snoezelen surge cuando adaptamos cada sesión a las necesidades individuales, guiamos la experiencia, y generamos actividades estructuradas para que los estímulos tengan un propósito: evocar, conectar, relajar, recordar.
Por eso, como profesionales, es fundamental conocer la historia de vida del usuario, sus gustos, sus miedos y sus capacidades actuales. Solo así podemos personalizar la experiencia sensorial y convertirla en una verdadera herramienta de intervención terapéutica.
QUÉDATE CON ESTO EN LA MENTE...
La Sala Snoezelen es mucho más que un espacio bonito. Es un entorno de cuidado, respeto y conexión. Utilizar sus recursos de manera informada y empática nos permite:
Disminuir la ansiedad y la agitación.
Estimular funciones cognitivas conservadas.
Conectar emocionalmente cuando las palabras ya no están.
Mejorar la calidad de vida de personas con demencia o deterioro cognitivo.
Y si eres profesional del ámbito sanitario o educativo, te animo a formarte en el uso terapéutico de estas salas. Cuanto más sepamos, mejor podremos acompañar.

Si eres un profesional del ámbito sociosanitario y deseas aprender a aplicar estos principios de manera estructurada y práctica, tengo una excelente noticia: he creado un curso online especialmente diseñado para profesionales como tú.
En este curso aprenderás a:
Aplicar técnicas de estimulación multisensorial adaptadas a cada fase de la demencia.
Diseñar actividades y sesiones personalizadas para cada persona.
Evaluar el impacto de las actividades sensoriales en la calidad de vida de las personas con demencia.
Con este curso, podrás comenzar a realizar terapia de estimulación multisensorial desde el primer día y mejorar la calidad de vida de tus pacientes de manera significativa.
PULSA AQUÍ PARA OBTENER MÁS INFORMACIÓN SOBRE EL CURSO
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

Cuando trabajamos con personas que padecen demencia, especialmente en sus fases más avanzadas, la comunicación verbal comienza a ser cada vez más limitada. Las palabras ya no tienen el mismo poder de antes, y muchas veces, nos encontramos con que las personas con demencia ya no pueden responder de la misma manera que antes. Pero esto no significa que hayamos perdido toda posibilidad de relacionarnos con ellos. De hecho, es un momento clave para explorar otras vías que nos permitan seguir acompañando a estas personas con el objetivo de mantener en lo posible su capacidad cognitiva y mejorar su calidad de vida.
La estimulación multisensorial es un enfoque terapéutico que utiliza estímulos dirigidos a los cinco sentidos: vista, oído, tacto, olfato y gusto. El objetivo es activar los sentidos de forma controlada y placentera para provocar sensaciones positivas, evocar recuerdos y generar una sensación de bienestar. Pero lo que hace que este enfoque sea aún más útil, en personas con deterioro cognitivo o demencia, es que no se trata solo de ofrecer estímulos aleatorios, sino de crear experiencias personalizadas y significativas para cada persona.
Algunos de los estímulos más comunes en este tipo de terapia incluyen:
Visual: luces suaves, colores calmantes, imágenes de la naturaleza.
Auditivos: música tranquila, sonidos familiares, voces de seres queridos.
Táctiles: objetos suaves, materiales agradables al tacto, masajes.
Olfativos: aromas conocidos, como el de una flor o el de un plato que evocan recuerdos.
Gustativos: sabores suaves y familiares que generan confort.
Las personas con demencia presentan, entre otras cosas, una pérdida gradual de sus habilidades cognitivas y comunicativas. Cabe destacar que, a medida que las funciones cognitivas se ven afectadas, los sentidos siguen siendo una vía accesible para la interacción, aunque el lenguaje verbal se haya perdido. Esta es una de las razones por las que la estimulación multisensorial resulta tan efectiva: los sentidos permiten una conexión emocional que va más allá de las palabras.
Los principales beneficios de este tipo de estimulación en personas con demencia incluyen:
Reducción de la agitación y la ansiedad: Estímulos agradables pueden disminuir los niveles de estrés y calmar a estas personas.
Estimulación de la memoria emocional: Incluso cuando la memoria a corto plazo se ve comprometida, la memoria emocional sigue intacta. Los olores, sonidos o texturas pueden evocar recuerdos de tiempos pasados.
Mejorar la calidad de vida: Estos estímulos provocan una serie de reacciones y emociones en las personas que les proporciona bienestar, haciendo que las personas se sientan más conectadas con su entorno , con quienes les rodean y, en definitiva, menos solas.
Facilitar la interacción no verbal: En fases avanzadas de la demencia, la comunicación verbal se reduce, pero el lenguaje no verbal (gestos, expresiones faciales, respuestas emocionales) sigue siendo una forma de interacción válida, que resulta agradable tanto para la persona con demencia como para el familiar o cuidador que está con ella.
El proceso de estimulación multisensorial no consiste solo en ofrecer estímulos al azar. Es importante que estos sean personalizados según las preferencias y antecedentes de cada persona, por lo que esútil conocer su historia de vida. Tened en cuenta que lo que es placentero para una persona, puede ser molesto para otra. Es por ello que el conocimiento profundo de la persona es clave para adaptar las actividades a sus necesidades y características particulares.
En cada sesión, se deben combinar diferentes tipos de estímulos (visuales, sonoros, táctiles, etc.) que no solo busquen evocar recuerdos, sino también generar momentos de calma, placer y conexión emocional. Es importante observar las reacciones de la persona ante cada estímulo para ajustar la experiencia en tiempo real.
Algunas sugerencias de actividades prácticas para aplicar la estimulación multisensorial incluyen:
Rincón sensorial: crear un espacio pequeño y acogedor con elementos como una lámpara suave, música relajante, cojines suaves y materiales agradables al tacto. Si el centro tiene la posibilidad se puede crear una sala de Estimulación Multisensorial o Sala Snoezelen
Caja de recuerdos: preparar una caja con objetos que evoquen momentos significativos para la persona, como fotografías, piezas de tela que hayan tenido contacto con ellos en el pasado, una flor similar a las de su jardín o la zona donde viviera...
Sesiones de música personalizada: reproducir canciones que hayan sido importantes para la persona, ya sea música que solían escuchar, o melodías relacionadas con algún recuerdo emotivo. La musica es una gran vía de conexión con los recuerdos
Cocina y aromas familiares: preparar alimentos sencillos que despierten los recuerdos de sabores y olores que fueron importantes en su vida. Por ejemplo podéis tener una seria de plantas arómaticas o botes de especias para que las huelan.
La clave para implementar la estimulación multisensorial es la observación. Conocer los gustos, miedos, intereses y recuerdos de la persona con deterioro cognitivo o demencia es esencial para crear experiencias que tengan un impacto positivo. A veces, las respuestas de las personas no son inmediatas o no sreaccionan como esperamos, pero los cambios de actitud o el estado emocional pueden ser una indicación de que estamos creando un entorno de bienestar.
Para comenzar, es importante:
Personalizar la experiencia sensorial: Aunque seamos un poco pesados con este tema, esto es muy importante. Debemos elegir los estímulos en función de los recuerdos, gustos y aficiones previas de la persona.
Adaptar la intensidad de los estímulos: También queremos recalcar esto, lo que puede resultar calmante para unos puede ser abrumador para otros.
Ser paciente: algunas veces la conexión será inmediata, y otras veces, necesitarás experimentar para encontrar el estímulo adecuado.

Si eres un profesional del ámbito sociosanitario y deseas aprender a aplicar estos principios de manera estructurada y práctica, tengo una excelente noticia: he creado un curso online especialmente diseñado para profesionales como tú.
En este curso aprenderás a:
Aplicar técnicas de estimulación multisensorial adaptadas a cada fase de la demencia.
Diseñar actividades y sesiones personalizadas para cada persona.
Evaluar el impacto de las actividades sensoriales en la calidad de vida de las personas con demencia.
Con este curso, podrás comenzar a realizar terapia de estimulación multisensorial desde el primer día y mejorar la calidad de vida de tus pacientes de manera significativa.
PULSA AQUÍ PARA OBTENER MÁS INFORMACIÓN SOBRE EL CURSO
Cuando las palabras ya no bastan, los sentidos se convierten en nuestro mejor aliado para crear momentos de conexión, bienestar y respeto. La estimulación multisensorial no solo es una técnica terapéutica, sino una forma de acompañar a las personas con demencia en su proceso, dándooles herramientas para mantener una experiencia rica y significativa.
Porque las emociones no necesitan palabras para ser vividas.
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

Muchos de vosotros nos habéis hecho preguntas sobre una de las baterías de evaluación más utilizadas y completas para pacientes con deterioro cognitivo, la batería CAMDEX, y por eso hemos desarrollado este Post.
La batería CAMDEX (Cambridge Examination for Mental Disorders of the Elderly) es una herramienta clínica muy utilizada para evaluar trastornos cognitivos y diagnosticar demencias en adultos mayores. A la hora de realizar la evaluación, esta y cualquier otra, es importante disponer de un entorno tranquilo, sin distracciones, donde el paciente se sienta cómodo, y e explicar al paciente y al familiar/cuidador el propósito de la evaluación, asegurando que comprendan que se trata de una prueba para valorar el funcionamiento cognitivo y detectar posibles deterioros. Así mismo, debemos recoger el consentimiento informado tanto del paciente como del familiar, explicando la confidencialidad y el uso de los datos recogidos.
La batería CAMDEX se compone de dos partes principales, que a modo de esquema os exponemos a continuación:
Entrevista Clínica (CAMDEX Interview):
Se realiza tanto al paciente como al informante.
Evaluación Cognitiva (CAMCOG):
Es la parte cuantitativa del CAMDEX y evalúa diversas funciones cognitivas.
Inicio de la Sesión:
Aplicación de la Entrevista CAMDEX:
Aplicación de la Evaluación Cognitiva (CAMCOG):
Cierre de la Sesión:
Es importante que, a la hora de realizar la evauación, mantengais un tono de voz calmado y empático. La consistencia en la aplicación de las instrucciones es clave para obtener resultados fiables.
Otro punto importante es que debéis adaptaros al paciente ,y si el paciente muestra signos de fatiga o ansiedad, hagáis breves pausas durante la evaluación. Es importante equilibrar la rigurosidad del test con la comodidad del evaluado. También debéis registrar no solo las respuestas, sino también observaciones conductuales y emocionales, ya que estos datos cualitativos enriquecen la interpretación de la prueba.
Análisis Integral:
Combina la información de la entrevista CAMDEX con los resultados del CAMCOG para obtener una visión global del estado cognitivo y funcional del paciente.
Detección de Deterioro:
Los puntajes obtenidos te permitirán identificar áreas específicas de deterioro cognitivo, lo que orientará el diagnóstico diferencial (por ejemplo, entre demencia por Alzheimer, demencia
vascular u otros trastornos).
Planificación de Intervenciones:
Los resultados sirven como base para diseñar intervenciones terapéuticas y planes de manejo personalizados, incluyendo estrategias de rehabilitación cognitiva y apoyo psicosocial.
¿Necesitas profundizar en la evaluación neuropsicológicaendemenias?
Fórmarte con nuestro curso:
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- Aprenderás:
- Contenido del Curso:
1- Objetivo de la evaluación neuropsicológica Funciones cognitivas, qué y cómo evaluar en cada una de ella
2- Aspectos a tener en cuenta en la evaluación. Habilidades de comunicación en la evaluación . Perfiles neuropsicológicos (envejecimiento normal, DCL, demencia
3-Principales pruebas en la evaluación neuropsicológica en demencias. Valoración global
4- Observación de la evaluación y administración de pruebas a dos pacientes reales y explicación de los resultados
5- Caso clínico Test de Barcelona
6- Administración de pruebas
7- Deterioro Cognitivo Leve y tipos de demencia
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

La demencia frontotemporal (DFT) es un conjunto de trastornos neurodegenerativos caracterizados por la atrofia progresiva de los lóbulos frontal y temporal del cerebro. A diferencia de otras demencias, como el Alzheimer, la DFT suele presentarse a edades más tempranas y afecta primordialmente aspectos de la personalidad, el comportamiento y el lenguaje. Hoy, vamos a profundizar en los mecanismos subyacentes de esta enfermedad, las funciones cognitivas comprometidas y las intervenciones no farmacológicas que pueden favorecer la calidad de vida de los pacientes y sus familias.
En este caso nos encontramos ante una enfermedad compleja, ya que, realmente, la DFT engloba varias patologías con características comunes en las que se produce un deterioro en áreas clave del cerebro:
En la DFT, la degeneración en estas áreas provoca cambios marcados en la conducta, la personalidad y el lenguaje, lo que puede llevar a la pérdida de habilidades sociales y problemas en la comunicación.
La mayoría ya sabemos cuales son las funciones cognitivas, pero a continuación, y por aquela gente que lea este post y no sea profesional sociosanitario, vamos a mencionarlas y definirlas brevemente, centrandonos en las que se ven afectadas por la DFT
Funciones Ejecutivas: son aquellas que se encargan de la planificación, organización, toma de decisiones y control inhibitorio. La degeneración del lóbulo frontal reduce la capacidad de planificar acciones complejas, anticipar consecuencias y regular respuestas impulsivas. Los pacientes pueden mostrar conductas desinhibidas o, por el contrario, rigidez en el pensamiento.
Lenguaje y Comunicación: Como su propio nombre indica, son las involucradas en la capacidad de hablar, comprender, leer y escribir. En estos casos, la atrofia de las áreas temporales puede provocar dificultades para encontrar palabras, comprender el discurso (afasia) o perder el significado de palabras conocidas (pérdida de memoria semántica). Esto afecta tanto la comunicación oral como la escrita.
Regulación Emocional y Conducta Social: Aquí se encuentran aquellas que regulan la capacidad de interpretar y responder adecuadamente a las emociones propias y ajenas, y muchas veces son las que mas problemas ocasionan en la calidad de vida de los pacientes y sus familiares. La DFT suele llevar a cambios en la personalidad, tales como apatía, irritabilidad o comportamientos socialmente inadecuados. La pérdida de empatía y la alteración en el reconocimiento de emociones pueden generar conflictos en el entorno familiar y social.
Memoria y Aprendizaje: Encargadas de recordar acciones o momentos, y tener la capacidad de aprender nuevas cosas. En estos casos, aunque la memoria episódica (recordar eventos) puede verse relativamente preservada en las etapas iniciales, la memoria semántica (conocimiento general) se ve comprometida. Por ello, los pacientes pueden tener dificultades para recordar información sobre conceptos, hechos y relaciones, lo que repercute en su capacidad para aprender y adaptarse a nuevas situaciones.

Dado que actualmente no existe un tratamiento curativo para la DFT, las intervenciones no farmacológicas desempeñan un papel crucial en el manejo de los síntomas y en la mejora de la calidad de vida. Algunas de las estrategias más efectivas incluyen:
Terapia de Estimulación Cognitiva Global: que tiene como objetivo mantener y potenciar las funciones cognitivas residuales mediante ejercicios específicos de memoria, atención y resolución de problemas. Para ello podemos desarrollar con los pacientes programas estructurados de estimulación que pueden incluir actividades digitales, juegos de mesa y tareas de planificación, siempre adaptadas al nivel de cada persona.
Terapia del Lenguaje y Comunicación: Con estas terapias nos enfocamos en mejorar o mantener las habilidades comunicativas mediante ejercicios específicos. Siempre que sea posible, es interesante que entre el equipo multidisciplinar que atienda a estas personas se encuentre un logopeda, que son los que se centran en ejercicios para recuperar la fluidez verbal, la comprensión lectora y el fortalecimiento del vocabulario.
Mantenimiento de las Actividades Básicas de la Vida Diaria: En esto los expertos son los Terapeutas Ocupacionales, que les ayudan a mantener a estas personas la independencia y programan actividades centradas en la realización de actividades diarias mediante la adaptación del entorno y el entrenamiento en habilidades prácticas. Ejemplos de esto serían actividades que estimulan la coordinación, la planificación y el uso de estrategias compensatorias para mejorar la autonomía del paciente.
Mindfulness y Técnicas de Relajación: En estas personas, y en sus cuidadores, conseguir que se reduzca el estrés, la ansiedad y mejorar la regulación emocional es muy importante, y estass terapias nos ayudan a ello. Proponer sesiones de meditación guiada, ejercicios de respiración y técnicas de relajación ayudarán a gestionar la frustración y la irritabilidad derivadas de los cambios en la personalidad.
Intervenciones Basadas en el Arte y la Musicoterapia: También son muy útiles ya que estimulan la expresión emocional y mejoran la comunicación no verbal. Que realicen Talleres de arte, pintura, música y danza les ayudará a mejorar la expresión de sentimientos y fomentarán el bienestar emocional.
La demencia frontotemporal es una enfermedad compleja que afecta principalmente las funciones ejecutivas, el lenguaje y la regulación emocional. Comprender cómo se deterioran estas funciones nos
permite diseñar intervenciones no farmacológicas que no solo apunten a mitigar los síntomas, sino también a mejorar la calidad de vida de los pacientes y sus familias. La combinación de terapias
cognitivas, ocupacionales, del lenguaje y psicosociales, sumadas a técnicas de mindfulness y expresivas, constituye un enfoque integral que aborda la enfermedad desde múltiples ángulos.
Como profesionales en el área, es fundamental que estemos al tanto de las últimas investigaciones y adaptaciones en nuestros métodos, para poder ofrecer una intervención lo más personalizada y efectiva posible.
Espero que os haya resultado útil
ECG-Estimulación Cognitiva Global
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

Cuidar a un familiar con demencia es una situación compleja que supone un reto para cualquier persona (Kishita et al., 2024).
Cuando una persona cuidadora empieza a vivir esta experiencia de cuidar a su ser querido afectado por deterioro cognitivo, puede comenzar a sentir:
Por esto, lo que en muchas ocasiones sucede, es que a medida que los familiares van cuidando a la persona con demencia, a ellos también les puede ir afectando la situación, y pueden sentir que no saben cómo manejarla ni qué hacer (Sallim et al., 2015). Entonces....
¿QUÉ ES LO QUE SE PUEDE HACER PARA ENCONTRARSE UN POCO MEJOR Y SENTIR UN ACOMPAÑAMIENTO DURANTE TODO ESTE PROCESO?
Pues bien, se ha observado que la intervención psicológica es algo que puede ayudar a afrontar favorablemente esta situación junto al malestar emocional que aparece durante el cuidado (Kishita et al., 2024).
Una de las intervenciones que ayuda y mucho a estos familiares, son los grupos de apoyo psicoterapéutico. Su objetivo es proveer un espacio a los familiares donde poder expresarse y compartir sus experiencias durante el cuidado, aportándoles herramientas que les ayuden a ir afrontándolo favorablemente (Cheng et al., 2020).
¿QUÉ ASPECTOS SE PUEDEN TRABAJAR EN ESTOS GRUPOS TERAPÉUTICOS?
En los grupos de terapia se tratan diversos temas, pero siempre deben estar enfocados en las necesidades que detecta el profesional que dirigie el grupo y las necesidades que expresan los cuidadores. Vamos a ver algunos aspectos que se pueden trabajar.
En definitiva, cuidar a una persona con demencia es una situación difícil, en la que el familiar que le atiende se puede encontrar perdido ante la situación y, a veces, con falta de apoyos. De esta forma, el grupo terapéutico puede ser una oportunidad para poder ir conviviendo con el cuidado, pero también para poder crecer personalmente.
Isabel Bermejo Gómez (Psicólga)
¿Tienes un familiar con demencia y sientes que necesitas ayuda / orientación /apoyo?
Te puedes unir a nuestro grupo de apoyo a cuidadores
Referencias bibliográficas
- Cheng, S. T., Zhang, F., Li, K. K., Losada, A., Au, A., Thompson, L. W., & Gallagher-Thompson, D. (2020). The effectiveness of nonpharmacological interventions for informal dementia caregivers: An updated systematic review and meta-analysis. Psychology and Aging, 35(1), 55–77. https://doi.org/10.1037/pag0000401
- Kishita, N., Gould, R. L., McCracken, L. M., Khondoker, M., Turner, D. A., Ashford, P. A., Flanagan, E., Czyznikowska, B., Richmond, E., Riggey, M., Trucco, A. P., Hammond, M., Nautiyal, A., & Farquhar, M. (2024). The clinical and cost effectiveness of internet-delivered self-help Acceptance and Commitment Therapy for family carers of people with dementia (iACT4CARERS): Study protocol for a randomised controlled trial with ethnically diverse family carers. Contemporary Clinical Trials, 146, 107685. https://doi.org/10.1016/j.cct.2024.107685

QUÉ SE HACE EN EL GRUPO DE APOYO PARA FAMILIARES - CUIDADORES
Este grupo de apoyo está coordinado por una psicóloga especializada, con años de experiencia trabajando con personas con Deterioro Cognitivo Leve, Alzheimer u otro tipo de demencia.
DÓNDE Y CÓMO SE HACE LA REUNIÓN

En este post vamos a exponer las premisas a tener en cuenta para preparar un programa de rehabilitación neuropsicológica en un paciente que ha sufrido un daño cerebral adquirido (DCA)
Antes de nada, tener claro que el objetivo de la rehabilitación cognitiva es restaurar o recuperar en la mayor medida de lo posible las funciones cognitivas específicas alteradas.
A partir de esto, tenemos en cuenta las siguientes premisas:
a) Tener un conocimiento extenso de las funciones cognitivas superiores: cómo actúan, cómo pueden verse afectadas y qué técnicas existen para restaurarlas u optimizar las funciones residuales de los pacientes.
b) Recibir atención de un equipo multidisciplinar: al sufrir una lesión cerebral, la vida del paciente cambia en todos los niveles, por lo que es necesario que reciba una atención de un equipo que actúe a nivel cognitivo, emocional, social y físico, con el fin de “devolverle” lo posible a su vida previa a la lesión.
c) Establecer un orden de prioridades de actuación: tras la evaluación del paciente, se deberá realizar una planificación de las funciones cognitivas o problemas emocionales a priorizar, siendo en la mayoría de los casos la función atencional una de las principales, ya que nos permitirá actuar como base para trabajar el resto de las funciones. A nivel emocional debemos actuar en primer lugar sobre la presencia de actitudes agresivas, frente a si mismo y frente a los que le rodean, ya que afectan de manera muy directa a su recuperación.
d) Comenzar la intervención con el paciente lo antes posible: cuanto antes se empiece a trabajar con el paciente, existirán mayores posibilidades de conseguir una rehabilitación óptima debido a la neuroplasticidad del cerebro. Todas las investigaciones clínicas demuestran las importancia de la actuación temprana.
e) Ver qué funciones cognitivas conserva y su grado: esto nos ayudará en gran medida a su rehabilitación, ya que también hay que apoyarse durante la rehabilitación en los aspectos conservados en el paciente. Por otro lado, ayudamos al afectado a no focalizar sólo en los aspectos perdidos.
f) Tratamiento personalizado: esto es fundamental, cada paciente es distinto, y precisará de un tratamiento diferente, cierto es que habrá puntos comunes, pero el plan de la intervención debe ser individualizada a cada caso y sus circunstancias.
g) Lo prioridad del tratamiento es “devolver” al paciente lo posible, a su vida previa la lesión cerebral: centrándonos en que sea capaz de desarrollar las denominadas actividades básicas de la vida diaria, fomentando su autocuidado, su independencia y su integración social.
h) Trabajar intensamente la parte emocional del paciente: no se puede obviar porque sin emoción positiva no hay motivación, y sin motivación no hay mejora. La apatía y la depresión son graves obstáculos en la rehabilitación, lo mismo que la presencia de actitudes agresivas como ya hemos comentado previamente.
i) Poco a poco: esto es una maratón, ni los 100 metros lisos. Es un proceso lento y laborioso, por lo que la paciencia, tanto del paciente como de los familiares y profesionales que interactúan con el lesionado es vital.
Cuando nos llega una persona que ha sufrido un daño cerebral, pasa a ser nuestro paciente, y a partir de ese momento, comienza un camino de intervención y observación.
Antes de comenzar la intervención, deberemos haberla planificado (al menos para un tiempo) y luego con nuestra observación y resultados obtenidos, vamos modificando aquellos pasos que consideremos necesarios por un motivo en concreto.
Pero, antes de diseñar un programa de rehabilitación cognitiva para el paciente afectado, debemos realizar una evaluación neuropsicológica completa, y fijarnos, a parte de en las puntuaciones obtenidas (que siempre orientan), fijarnos especialmente en los procesos cognitivos que están alterados, es decir, qué proceso de cada función cognitiva está afectado.
Es importante observar qué estrategias utiliza el paciente para realizar las tareas que le indicamos. También debemos observar cómo se muestra emocionalmente durante la evaluación (frustración, enfado, lloros, labilidad, conciencia de déficts...)
La observación durante las evaluaciones e intervenciones en pacientes con daño cerebral
es fundamental para diseñar un programa de rehabilitación neuropsicológica
- QUÉ ASPECTOS HAY QUE VALORAR, PARA DISEÑAR UN PROGRAMA DE REHABILIACIÓN NEUROPSICOLÓGICA
Al diseñar el programa de rehabilitación neuropsicológica para un paciente en concreto, debemos tener en cuenta:
1. Las funciones cognitivas afectadas: fundamental conocer qué proceso o procesos cognitivos de cada función cognitiva está dañado/os para comenzar la rehabilitación y apoyarnos en la neuroplasticidad. En función del perfil que obtengamos, diseñaremos un plan de intervención con las técnicas, estrategias y actividades que consideramos adecuadas
2. Conductas desadaptativas: con la observación y la entrevista a familiares, sabremos qué conductas tiene el paciente que son perjudiciales para su rehabilitación (agresividad, irritabilidad...). En función del tipo de conducta desadaptativa que tenga, intervendremos con distintas técnicas ( moldeamiento, extinción, entrenamiento en auto-instrucciones ..)
3. Readaptación profesional: Uno de los objetivos últimos del programa de rehabilitación, es la integración al mundo laboral, o de estudios si es oportuno por sus capacidades.
4. Apoyo psicosocial: Es fundamental trabajar con los familiares que cuidan del paciente, porque lo normal y natural es, que ellos que no están formados, no entiendan qué está ocurriendo a nivel cognitivo y emocional, por lo que necesitarán información y herramientas para la nueva situación que están viviendo, y saber manejar a su ser querido.
Toda la información que el familiar reciba y ponga en práctica, también ayudará a que el paciente tenga una mejor recuperación.
A parte de esta psicoeducación, el familiar necesitará apoyo psicológico y un espacio seguro donde poder expresar todo lo que piensa y siente. El familiar de la persona con lesión cerebral también pasa a ser un afectado, aunque sea a otro nivel. En ellos no hay que perder de vista su perspectiva de la situación, anhelos, exigencias con el paciente y perspectivas de futuro.
También es importante trabajar con el entorno del paciente (asociaciones, grupos de apoyo..), para tener cerca una red de apoyo.
No existe un plan exacto de rehabilitación neuropsicológica a seguir, hay que valorar a cada paciente y ver su necesidades específicas en función de su situación concreta. Sí que hay guías que nos ayudan a cómo suele ser un plan de intervención de rehabilitación neuropsicológica, que nos dan pautas y pistas de qué es importante en cada momento, situación etc..
¿Te gustaría saber cómo levara cabo una correcta Rehabilitación Neuropsicológica de tus pacientes? Echa un vistazo a nuestro CURSO
"ECG-REHABILITACIÓN NEUROPSICOLÓGICA"
Inicio 10 de febrero de 2025
DESCUENTO DE 150 EUROS, SI TE MATRICULAS ANTES DEL 31/12/2025.
ACREDITADO Y RECONOCIDO POR EL COLEGIO OFICIAL DE PSICÓLOGOS DE MADRID.

- CONSEGUIRÁS:
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

Como es normal, empezaremos definiendo qé es. La muñecoterapia es una Terapia No Farmacológica que utiliza muñecos terapéuticos para mejorar el bienestar emocional y conductual de personas con demencia, particularmente en fases moderadas y avanzadas. Nos basamos en aprovechar el simbolismo emocional del muñeco, provocando recuerdos positivos asociados al cuidado y promoviendo un sentido de propósito y calma.
La muñecoterapia se fundamenta en varios principios neuropsicológicos:
a) Teoría del apego de Bowlby: Los muñecos evocan comportamientos de apego al representar figuras vulnerables que necesitan cuidado. Esto activa respuestas emocionales profundas, como protección y cariño.
b) Memoria implícita: En las etapas avanzadas de la demencia, donde la memoria explícita está gravemente afectada, los estímulos que despiertan recuerdos implícitos (como cuidar de un bebé) pueden ser muy efectivos.
c) Estimulación sensorial: Manipular y
acariciar un muñeco ofrece una experiencia táctil reconfortante que puede reducir la agitación y el estrés.
Lo bueno de esta terapia es que nos sirve para: :
Todo esto lo desarrollamos más en profundidad en nuestro Curso MUÑECOTERAPIA Y ROBOTERAPIA EN PERSONAS CON DEMENCIA, del que podéis ver más detalles pulsando sobre el link o AQUÍ
Un muñeco terapéutico no es un juguete común; está diseñado específicamente para promover una experiencia emocional segura y placentera:

La investigación ha documentado beneficios significativos de la muñecoterapia en personas con demencia. Algunos estudios reportan:
Un estudio publicado en Aging & Mental Health (2020) mostró que el uso de muñecos terapéuticos contribuye a una reducción del estrés tanto en los pacientes como en sus cuidadores. Sin embargo, también subraya la necesidad de un enfoque ético y personalizado.
Aunque la aplicación de la Muñecoterapia lo desarrollamos en el siguiente apartado, y más en profundidad en nuestro Curso MUÑECOTERAPIA Y ROBOTERAPIA EN PERSONAS CON DEMENCIA, vamos a daros unos puntos importantes para seguir un protocolo de actuación a continuación, así como unos aspectos éticos que no podemos olvidar:
Es crucial evitar:
Sabeis que me gusta esquematizar las cosas, creo que así queda todo más claro, por lo que voy a poneros unos puntos clave a la hora de aplicar esta intervención:
La muñecoterapia no busca infantilizar a la persona mayor, sino ofrecer un objeto simbólico que active emociones, conductas y recuerdos positivos. El muñeco actúa como un estímulo que puede:
No todas las personas con demencia responderán bien a la muñecoterapia. Tienes que tener en cuenta:
No vale cualquier muñeco. El muñeco debe ser cuidadosamente seleccionado:
El ambiente es crucial para el éxito de la muñecoterapia:
La presentación del muñeco es esencial para que el paciente lo acepte:
Esto no es obligatorio, pero sí útil. Si queremos medir el impacto de la terapia, podemos pasar a la persona escalas de agitación, depresión o calidad de vida (por ejemplo, la Cohen-Mansfield Agitation Inventory o el Cornell Scale for Depression in Dementia).
La muñecoterapia puede ser una herramienta poderosa en el manejo de la demencia, pero requiere sensibilidad, observación y un enfoque individualizado. Al aplicarla, se desempeña un papel crucial para garantizar que se utilice con respeto y eficacia.
¿Te gustaría saber cómo aplicar la Muñecoterapia y la Roboterapia en personas con Demencia? Echa un vistazo a nuestro

OBJETIVOS DEL CURSO:
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

Vamos a comenzar una serie de post hablando con expertos en Deterioro Cognitivo y Demencias, para que desde un punto de vista multidisciplinar nos hablen sobre diferentes temas.
Para comenzar contamos con el Dr. David A. Pérez Martínez, Jefe del Servicio de Neurología del Hospital U.12 de Octubre y del Hospital U. La Luz, en Madrid, al que agradecemos enormemente que nos haya dedicado un hueco para responder a una serie de preguntas relacionadas con el "Diagnóstico Diferencial en Deterioro Cognitivo y Demencias"
Así que sin más preámbulos, comenzamos la entrevista...
1) ¿Qué diferencia hay entre el Deterioro Cognitivo Leve y Demencia?
Hablamos de deterioro cognitivo leve (DCL) al referirnos a una disminución en las capacidades cognitivas, como la memoria y el lenguaje, que van más allá de lo esperado para la edad de la persona; pero que no interfieren significativamente en sus actividades diarias. Por otro lado, la demencia implica una pérdida de la funcionalidad del sujeto a un nivel que afecta a la independencia de la persona. En otras palabras, la demencia es una etapa más avanzada de deterioro en comparación con el DCL en el que existe una discapacidad.
2) ¿Qué número de personas se ven afectas de demencia en España/Mundo?
A nivel mundial, aproximadamente 55 millones de personas viven con demencia, y se espera que esta cifra aumente considerablemente en las próximas décadas debido al envejecimiento de la población. En España, se estima que más de 800.000 personas tienen demencia, siendo la enfermedad de Alzheimer la causa más común.
3) ¿Cuáles son las principales causas de demencia?
Las principales causas de demencia incluyen la enfermedad de Alzheimer, que representa alrededor del 60-70% de los casos, seguida de la demencia vascular, la demencia con cuerpos de Lewy y la demencia frontotemporal. Estas enfermedades afectan al cerebro de diferentes maneras, pero todas ellas provocan un deterioro cognitivo progresivo.
4) ¿Hay demencias reversibles e irreversibles?
Muchas de las demencias tienen un curso irreversible y progresivo, como la enfermedad de Alzheimer o la demencia de cuerpos de Lewy, que actualmente no tienen cura. Sin embargo, algunas causas de deterioro cognitivo, como ciertas deficiencias vitamínicas, infecciones o problemas metabólicos, pueden ser tratables y, por lo tanto, potencialmente reversibles si se diagnostican y tratan a tiempo.
5) ¿Qué se entiende por diagnóstico diferencial en deterioro cognitivo?
El diagnóstico diferencial en deterioro cognitivo es el proceso mediante el cual se identifican y diferencian las diversas causas que pueden estar detrás de los síntomas de deterioro cognitivo. Esto incluye descartar otras condiciones médicas o psiquiátricas que podrían causar síntomas similares, como por ejemplo la depresión, y asegurar un diagnóstico preciso para ofrecer el tratamiento adecuado.
6) ¿Cómo se diagnostica un deterioro cognitivo?
El diagnóstico de un deterioro cognitivo se realiza a través de una evaluación exhaustiva que incluye entrevistas clínicas, pruebas neuropsicológicas y estudios de neuroimagen. También se pueden realizar análisis de sangre para descartar otras condiciones que podrían contribuir al deterioro. Este enfoque ayuda a entender la naturaleza del deterioro y a identificar su causa más probable.
7 ¿Qué caracteriza a una Demencia debida a enfermedad de Alzheimer?
La demencia por enfermedad de Alzheimer se caracteriza principalmente por problemas de memoria que empeoran con el tiempo y que progresivamente van afectando a otras capacidades cognitivas, como el lenguaje y la toma de decisiones. En un estadio más avanzado, los pacientes pueden perder habilidades básicas de autocuidado y tener una dependencia completa. Desde un punto de vista neuropatológico, en el cerebro se observan depósitos de proteína beta-amiloide en forma de placas y ovillos de proteína tau intraneuronales.
8) ¿Qué caracteriza a una Demencia debida a una causa vascular cerebral?
La demencia vascular se produce como consecuencia de problemas en el flujo sanguíneo al cerebro, bien como resultado de una isquemia cerebral, o bien como ruptura de los vasos sanguíneos y por tanto generar una hemorragia cerebral. Los síntomas pueden variar, pero suelen incluir dificultades para resolver problemas, y tareas, así como problemas de memoria. A menudo, el inicio de los síntomas es más abrupto en comparación con la demencia asociada a la Enfermedad de Alzheimer y se suele describir una progresión escalonada a lo largo del tiempo.
9) ¿Qué caracteriza a una Demencia asociada a enfermedad de Parkinson?
La demencia en la enfermedad de Parkinson se presenta en pacientes con esta enfermedad neurológica y se manifiesta principalmente en problemas para tomar decisiones, disfunción ejecutiva y alteración en las capacidades visuo-espaciales. Obviamente, es habitual presentar los síntomas de trastorno del movimiento característicos del Parkinson, como el temblor y la rigidez. No es infrecuente que las personas con esta demencia pueden experimentar cambios en el estado de ánimo e incluso alucinaciones o ideas delirantes.
10) ¿Qué otras patologías pueden causar Demencia?
Otras enfermedades neurodegenerativas que pueden causar demencia incluyen la demencia frontotemporal, que afecta principalmente la personalidad y el comportamiento, y la demencia con cuerpos de Lewy, que combina síntomas de Alzheimer y Parkinson. Además, pueden llevar a la demencia problemas metabólicos, tóxicos, infecciones y traumatismos craneales. Además de todo ello, las alteraciones vasculares cerebrales isquémicas y hemorrágicas pueden llevar a una demencia vascular.
11) ¿Qué tratamientos se están utilizando actualmente para tratar las enfermedades que cursan con demencia?
Actualmente, los tratamientos para la demencia se centran en aliviar los síntomas y mejorar la calidad de vida. Existen medicamentos que pueden ayudar en fases tempranas de la enfermedad de Alzheimer, así como intervenciones no farmacológicas, como la terapia ocupacional, el ejercicio físico y la estimulación cognitiva. Sin embargo, el tratamiento varía según la causa de la demencia y el estado de cada paciente.
12) A día de hoy ¿Funcionan mejor los Tratamientos No Farmacológicos que los farmacológicos?
Los tratamientos no farmacológicos han demostrado ser útiles, especialmente en la mejora de la calidad de vida y en el alivio de síntomas como la ansiedad, el trastorno anímico o el aislamiento social. Si bien los medicamentos pueden ayudar en ciertas etapas y tipos de demencia, la combinación de ambos enfoques suele ser la más beneficiosa para estos pacientes.
13) ¿Qué pronóstico hay para el tratamiento/cura del Alzheimer? ¿Y de otras patologías causantes de demencia?
En la actualidad, no existe una cura para el Alzheimer ni para la mayoría de las causas de demencia. No obstante, la investigación está en constante avance, y se están explorando nuevas terapias dirigidas a frenar la progresión de estas enfermedades. Para otras demencias, como las de origen vascular, el control de factores de riesgo, como la hipertensión, puede ayudar a prevenir el avance. A largo plazo, hay que tener confianza en la investigación biomédica, pero aún estamos lejos de una cura definitiva. En todo caso, no hay que perder la esperanza.
Esperamos que os haya gustado la entevista,. Y , próximamente, MÁS....
ECG-ESTIMULACIÓN COGNITIVA GLOBAL
(Formación y terapias)

MI FAMILIAR TIENE DEMENCIA, ¿Y AHORA QUÉ HAGO?
Cuando a una persona le comunican que un ser querido (familiar) tiene una enfermedad neurodegenerativa (Deterioro Cognitivo, Alzheimer y otro tipo de demencia) los esquemas mentales forzosamente cambian, y a partir de ese momento, la vida de ambos se va a transformar.
La realidad es que, cuando se informa al familiar de que a partir de ahora se va a convertir en un cuidador de su ser querido, se le aporta muy poca información. Básicamente se le explica un ajuste de medicación, y la recomendación de comenzar a realizar “estimulación cognitiva” en algún Centro. Pero a partir de ese momento, el que automáticamente se convierte en cuidador deberá empezar a tomar conciencia de qué es lo que pasa realmente, qué es esa enfermedad, qué repercusiones va a tener y qué es lo que debe hacer a partir de ahora.
Los cuidadores en ese momento sienten desconsuelo, agobio y mucha incertidumbre, porque deben comenzar una nueva etapa de “aprendizaje forzado”. Es por ello que el tener un grupo de apoyo debería ser una herramienta al alcance de todas las personas que se convierten en cuidadores, porque comienza la necesidad de saber qué es ser un cuidador, qué es cuidar, y qué hay que hacer para que esté bien enfermo y cuidador. Cómo crear un grupo de apoyo lo explicamos en nuestro CURSO
Cuidar es una tarea con una doble vertiente, en la que el cuidador primero debe conocer las necesidades de la persona con la enfermedad, y después saber cómo satisfacerlas. En el momento que una persona se convierte en cuidador, empieza una gran tarea que no se sabe cuándo va a finalizar.
a) Aparecerá una nueva rutina diaria: que ocupará gran parte de los recursos y energías del cuidador. En la mayoría de los casos la vida del cuidador se organizará en función del enfermo, y los cuidados atencionales deberán hacerse compatibles con las actividades de la vida diaria, incluso habrá que adaptar horarios y vacaciones a las necesidades del enfermo. Algunos cuidadores tendrán que dejar sus trabajos por la incompatibilidad laboral o de recursos económicos. Otros cuidadores quizá tengan que trasladarse al domicilio del enfermo, o al revés, el enfermo irá a casa de la persona que se convierte en cuidador (hijos).
b) Los cuidadores, aparte de encargarse de su ser querido a nivel instrumental (salir a la calle a pasear, recados, aseo etc..), tienen que atender a la parte emocional del enfermo, escuchar sus inquietudes, miedos, necesidades, supervisar que se encuentran bien y tienen cubiertas todas sus necesidades. Si el enfermo no se puede expresar adecuadamente, el cuidador tendrá que aprender a intuir qué le ocurre a su familia, será necesaria mucha observación.
Se trata de una búsqueda constante de bienestar y tranquilidad para el enfermo, que puede ser agotadora mentalmente para el cuidador.
El cuidador de este modo se convierte en un elemento socio-sanitario esencial, el recurso de mayor importancia para el enfermo, que permite que éste mantenga su autonomía y funcionalidad el mayor tiempo posible, integrándolo en el entorno, estimulando capacidades todavía conservadas, y supliendo las capacidades perdidas por otras, de este modo se aumenta la supervivencia de la persona enferma.
Hay que tener en cuenta que para llevar a cabo todo esto mencionado, el cuidador ayuda a su familiar todos los días de la semana, dedicando más de 5 horas al día, algunos entre 3 y 5 horas, (el 20% de los casos) o incluso más tiempo. Pero también son muy numerosos los casos en los que no se recibe ninguna ayuda de otra persona para llevar a cabo la labor del cuidado, y no tienen ningún día libre a la semana para descansar de su función de cuidador.
En resumen y muy sintetizado, el familiar convertido en cuidador, tienen una actividad intensa y constante de cuidado, y el problema es que no está formado ni en muchas ocasiones recibe apoyo emocional.
El cuidado de un familiar que tiene demencia, pone a prueba a las personas incluso a las más resilientes. Al estar a cargo de un enfermo hay que toma medidas para preservar la salud y bienestar.
Los familiares que están cuidando activamente a una persona con demencia, a menudo no se identifican a sí mismos como «cuidadores». Reconocer esta función puede ayudar a los cuidadores a recibir el apoyo que necesitan.
Cuidar a personas enfermas, aunque alguien pueda pensar que no, puede tener muchas recompensas. Para la mayoría de los cuidadores, estar presente cuando un ser querido te necesita, es un valor fundamental y algo que deseas dar con amor. La cuestión es que es seguro se dará un cambio de roles y emociones. Es natural sentirse enojado, frustrado, exhausto, solo o triste. Aquí es donde aparece el estrés del cuidador, el estrés emocional y físico del cuidado, y es común.
Los cuidadores que experimentan estrés pueden ser vulnerables a cambios en su propia salud. Los factores de riesgo del estrés del cuidador incluyen los siguientes:
a) Vivir con la persona a la que cuida
b) Aislamiento social
c) Depresión
d) Dificultades financieras
e) Mayor número de horas dedicadas al cuidado
f) Falta de habilidades de afrontamiento y dificultad para resolver problemas
g) Falta de elección por ser cuidador
Al convertirse una persona en que tienen que cuidar, es común que la persona se concentre tanto en su ser querido, que no se da cuenta de su propia salud y bienestar, con lo cual, comienza el riesgo de caer en un estado depresivo u otros problemas de salud. A continuación, indico signos de estrés del cuidador:
a) Sentirse abrumado o constantemente preocupado
b) Sentir cansancio gran parte del tiempo
c) Dormir demasiado o no dormir lo suficiente
d) Subir o bajar de peso
e) Irritarse o enojarse con facilidad
f) Perder el interés en actividades que solías disfrutar
g) Sentirse triste
h) Tener dolores de cabeza frecuentes, dolor corporal u otros problemas físicos• Consumir alcohol o drogas en exceso, incluso medicamentos recetados
Sufrir mucho estrés, en especial por mucho tiempo, está demostrado que perjudica la salud. Los cuidadores tienen más probabilidades de presentar síntomas de depresión o de ansiedad. Además, es posible que hay problemas de sueño, falta de ejercicio, déficits alimentarios. Todo esto aumenta el riesgo de tener problemas de salud, como enfermedades cardíacas y diabetes.
Como hemos visto, tras diversos estudios se han detectado cuáles son las necesidades de los familiares– cuidadores de personas con demencia, y además con un orden de prioridades, que desarrollamos en nuestra formación y de la que puedes obtener MÁS INFORMACIÓN PULSANDO AQUÍ.
Cuando una persona tiene a su cargo a un familiar con demencia, al cual va viendo poco a poco cómo pierde sus facultades mentales, como va perdiendo su personalidad y se prevé su muerte próxima, es inevitable sufrir un gran dolor al que hay que hacerle frente.
En estas personas el proceso de duelo puede comenzar antes, es lo que se denomina duelo anticipatorio. Éste se produce como consecuencia de una pérdida de la relación que se tenía con el familiar antes de que llegue el momento del fallecimiento. Resulta fundamental que un profesional les acompañe y ayude en el proceso, para ello hay que tener una base previa de qué es el duelo, y cuál es su desarrollo.
¿QUÉ ES EL DUELO?
El duelo en un sentido amplio, es la reacción psicológica que se produce en las personas por la pérdida de alguien o algo muy significativo en la vida de uno. En el caso de los familiares que cuidan a una persona con demencia, la reacción psicológica se puede dar antes del fallecimiento , durante o después de éste.
La persona (familiar/cuidador) sufre un gran dolor, el cual es observable por los demás en diferentes áreas:
Existen diferentes modelos y marcos explicativos del proceso de duelo y su superación, pero de modo general se entiende el proceso de duelo como una superación de diferentes etapas (se suelen indicar 4 etapas) en un orden. Cada etapa tiene sus reacciones características y existen unas actividades terapéuticas que pueden ayudar a la persona a ir superando las diferente fases, para avanzar en el proceso.
¿CÓMO ES EL DUELO EN LOS FAMILIARES / CUIDADORES DE UN PACIENTE CON DEMENCIA?
Como he comentado, en las personas que cuidan de un familiar que tiene algún tipo de demencia, es frecuente que experimenten el duelo anticipatorio. En esta fase se dan sentimientos de negación, ira, depresión, y por último la aceptación de la realidad.
La persona va perdiendo poco a poco a su ser querido y las emociones que tiene pueden ser mucho más intensas que tras el fallecimiento de su familiar. Esto ocurre porque durante el proceso en el que la demencia evoluciona, la persona va viendo y sintiendo la pérdida de su ser querido, ya no es quien era, ya no tiene su rol antiguo, ya no se puede cuidar a sí mismo, ya no le ayuda en la vida etc... La relación que se había creado con dicha persona, se va perdiendo poco a poco, y esa pérdida causa dolor, mucho dolor.
En la mayoría de los casos, el proceso de duelo evoluciona de modo correcto y positivo, con una superación paulatina (cada uno tiene su tiempo) de las diferente etapas, pero existen unos factores de riesgo que pueden dificultar la evolución positiva del duelo, esto son:
¿Te gustaría saber cómo crear adecuadamente grupos de apoyo para cuidadores de enfermos de demencia, el tratamiento del duelo anticipado que sufren, ayudarles a gestionar procesos depresivos y el estrés que sufren?

Aprenderás:
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

La demencia afecta a millones de personas en todo el mundo. En cualquiera de sus tipos (Alzheimer, demencias frontotemporales, vascular...) el diagnóstico temprano es fundamental para poder ofrecer a los pacientes el tratamiento adecuado y personalizado y mejorar su calidad de vida y la de sus allegados.
Dentro del diagnóstico, uno de los pasos más importantes y a menudo subestimado es
el paso de la evaluación neuropsicológica (de la que puedes conocer más en nuestro Curso Evaluación Neuropsicológica en DCL y Demencias)
En este post nos centraremos en su importancia, qué pruebas se utilizan, cómo interpretarlas y cómo los profesionales pueden utilizar esta herramienta para diseñar planes de intervención personalizados.
La evaluación neuropsicológica es un proceso diagnóstico detallado que permite comprobar cómo se
encuentran las funciones cognitivas de una persona, como la memoria, la atención, el lenguaje, la percepción ,la resolución de problemas.. En el caso de las demencias, esta
evaluación es fundamental para poder comprender cómo está impactando a nivel cognitivo la enfermedad, y en función del tipo de afectación, poder distinguir entre
distintos tipos de demencia.
¿Por qué es fundamental esta evaluación?
Aunque existen una gran variedad de pruebas neuropsicológicas que se utilizan para evaluar diferentes aspectos de las funciones cognitivas, es cierto que algunas son más comunes, como:
1. Mini-Mental State Examination (MMSE): Una de las herramientas más conocidas, utilizada para evaluar el estado cognitivo general. Es especialmente útil para
diagnosticar demencias leves y para obtener una visión general del funcionamiento cognitivo.
2. Montreal Cognitive Assessment (MoCA): Una prueba más sensible que el MMSE para detectar deficiencias cognitivas leves. El MoCA evalúa áreas como la
atención, la memoria a corto plazo, la orientación espacial y temporal, y la fluidez verbal.
3. Escalas de Evaluación Cognitiva: Como la Escala de Demencia de Alzheimer (ADAS-Cog), que mide funciones como la memoria verbal, la atención y
la orientación, entre otras escalas más.
4. Pruebas de Función Ejecutiva: Las demencias afectan principalmente las funciones ejecutivas (planificación, organización, resolución de
problemas...). Pruebas como la Prueba de Clasificación de Tarjetas de Wisconsin (WCST) o el Trail Making Test u otras más sencillas, son útiles para evaluar estas
funciones.
5. Evaluación de la
Memoria: La Escala de Memoria de Wechsler o pruebas específicas de
memoria verbal y visual, permiten conocer en qué grado está afectada la memoria a corto y largo plazo del paciente.
La interpretación de los resultados de las pruebas neuropsicológicas requiere una comprensión profunda tanto del perfil cognitivo del paciente como del contexto clínico. No se trata simplemente de obtener un número en un test, sino de entender cómo se correlacionan esos resultados con la sintomatología observada en la vida diaria del paciente.
Algunas consideraciones clave:
La información obtenida de una evaluación neuropsicológica global, no solo facilita el diagnóstico. También permite saber cómo debemos diseñar un tratamiento específico y dirigido a la persona evalualda.
Algunas aplicaciones prácticas incluyen:
1. Diseño de intervenciones cognitivas personalizadas: Basándose en el perfil cognitivo
del paciente, los profesionales pueden aplicar terapias cognitivas adaptadas a las deficiencias detectadas, a la funciones cognitivas preservadas y a las motivciones del
paciente.
2. Recomendaciones para adaptación del entorno: Si se identifican dificultades en
funciones como la memoria o la orientación, los profesionales pueden sugerir modificaciones en el hogar para aumentar la seguridad y la comodidad del paciente y familiares.
3. Mejora de la calidad de vida: Conociendo las áreas que aún están conservadas, se
pueden diseñar actividades que mantengan la funcionalidad en esos dominios cognitivos y proporcionar bienestar emocional al paciente y familia.
La evaluación neuropsicológica es un pilar fundamental en el diagnóstico y tratamiento de las demencias.
Para los profesionales de la salud, dominar estas herramientas y saber cómo interpretar resultados, es esencial.
Objetivo:ofrecer el mejor tratamiento /cuidado a la persona diagnosticada.
¿Necesitas profundizar en la evaluación y diagnóstico en demencias?
Puedes formarte con nuestro curso
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- Con este curso conseguirás:
- Contenido del curso:
1- Objetivo de la evaluación neuropsicológica Funciones cognitivas, qué y cómo evaluar en cada una de ella
2- Aspectos a tener en cuenta en la evaluación. Habilidades de comunicación en la evaluación . Perfiles neuropsicológicos (envejecimiento normal, DCL, demencia
3-Principales pruebas en la evaluación neuropsicológica en demencias. Valoración global
4- Observación de la evaluación y administración de pruebas a dos pacientes reales y explicación de los resultados
5- Caso clínico Test de Barcelona
6- Administración de pruebas
7- Deterioro Cognitivo Leve y tipos de demencias
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

La evaluación neuropsicológica en pacientes con deterioro cognitivo o demencia es un proceso detallado que requiere precisión y una adecuada elección de instrumentos de evaluación. Esta evaluación ayuda a identificar no solo el nivel de deterioro cognitivo, sino también las áreas cognitivas afectadas, lo que permite diseñar intervenciones terapéuticas adaptadas al estado y las necesidades del paciente.
A continuación se detalla paso a paso, los procedimientos y consideraciones necesarios para realizar una evaluación neuropsicológica exhaustiva en personas con diferentes grados de deterioro cognitivo.
- Entrevista Inicial y Anamnesis
La entrevista inicial es fundamental para obtener una imagen completa de los antecedentes del paciente. La anamnesis o historia clínica no solo debe cubrir los síntomas y signos actuales, sino también factores como los antecedentes médicos, psiquiátricos y el estilo de vida.
- Elección de las Pruebas de Evaluación Neuropsicológica
La selección del test adecuado depende en gran medida del nivel de deterioro cognitivo del paciente y del objetivo de la evaluación. Entre los instrumentos más utilizados para evaluar el deterioro cognitivo se encuentran el Mini-Mental State Examination (MMSE), el Montreal Cognitive Assessment (MoCA) y el Test Your Memory (TYM).
Comparación entre MMSE, MoCA y TYM:
|
Instrumento |
Uso Principal |
Ventajas |
Limitaciones |
|
MMSE |
Evaluación rápida del estado mental general; recomendado para demencias más avanzadas. |
Sencillo, ampliamente aceptado y estandarizado. |
Menos sensible para detectar Deterioro Cognitivo Leve (DCL). |
|
MoCA |
Evaluación más exhaustiva de la cognición; ideal para detectar DCL. |
Más sensibilidad para detectar DCL; evalúa múltiples dominios cognitivos. |
Puede ser complicado para personas con bajo nivel educativo. |
|
TYM |
Evaluación rápida y más accesible; útil para poblaciones con DCL. |
Se administra en menos tiempo, mide varios dominios. |
Menos utilizado en algunos contextos, falta de estandarización en ciertos países. |
- Envejecimiento Asociado a la Edad
En esta etapa, el paciente presenta cambios cognitivos esperados, como lentitud en el procesamiento y dificultades en la recuperación de recuerdos sin un impacto significativo en la vida diaria. La evaluación neuropsicológica aquí debe enfocarse en:
- Deterioro Cognitivo Leve (DCL)
El DCL es una etapa de transición donde el paciente muestra deterioro en uno o más dominios cognitivos, aunque mantiene su independencia funcional.
- Deterioro Cognitivo Moderado
Los pacientes en esta etapa muestran déficits cognitivos más notorios que afectan su vida diaria, y a menudo requieren supervisión en algunas tareas.
- Deterioro Cognitivo Severo
En esta fase, el deterioro cognitivo es significativo y la independencia funcional está muy comprometida.
Aunque estos temas los desarrollamos de manera mucho más detallada en nuestros Cursos "Evaluación Neuropsicológica" y "Valoración y Elaboración de Informes (de los que puedes saber más en detalle si pinchas sobre el enlace) y también al final del Post, vamos a hacerte una breve introducción a los test de cribaje o screening:
Uso del Mini-Mental State Examination (MMSE)
El MMSE es uno de los tests más utilizados en la práctica clínica para la evaluación del deterioro cognitivo y está diseñado para medir el estado mental general en dominios como la orientación, el recuerdo inmediato y la atención.
Uso del Montreal Cognitive Assessment (MoCA)
El MoCA es una prueba más sensible a los déficits cognitivos sutiles y es adecuada para pacientes con Deterioro Cognitivo Leve (DCL) o deterioro temprano.
Uso del Test Your Memory (TYM)
El TYM es una herramienta de cribado rápida y accesible para el deterioro cognitivo, en especial para el DCL. Evalúa una serie de dominios como el cálculo, memoria y habilidades verbales.
Aplicar los Test a una persona con deterioro cognitivo leve o demencia puede presentar varios desafíos que influyen en la precisión y utilidad de la prueba. Aquí te detallo algunos problemas comunes que los psicólogos pueden encontrar, junto con situaciones que se me han planteado al trabajar con estos pacientes
1. Problemas de Comprensión e Instrucciones
Las personas con demencia o deterioro cognitivo leve pueden tener dificultades para comprender o seguir las instrucciones de cada ítem en el MMSE. Esto puede afectar su desempeño en tareas como la repetición de palabras o el seguimiento de comandos simples, como "cierra los ojos" o "levanta una mano". La falta de claridad en la comprensión puede hacer que el paciente falle, lo que podría interpretarse como un deterioro más severo del que realmente tiene.
Una vez con un paciente de 74 años con deterioro cognitivo leve al que le pasaba el MMSE, al pedirle que siguiera el comando "Tome el papel con la mano derecha y dóblelo por la mitad," simplemente miró el papel, movió ambas manos y luego lo dejó caer. Al finalizar lel test el paciente le comentó al profesional: “¿Por qué quieres que haga cosas raras con el papel? ¿No podemos charlar mejor?”. Este tipo de situaciones puede mostrar que las dificultades pueden ser más de comprensión contextual que de una falla cognitiva.
2. Ansiedad y Resistencia al Test
Las personas pueden sentirse ansiosas o incómodas al ser evaluadas, especialmente si ya han experimentado dificultades en su vida cotidiana. Esta ansiedad puede reducir su rendimiento en la prueba, incluso en áreas en las que todavía tienen cierto grado de funcionalidad. La resistencia o la frustración pueden empeorar si la persona se da cuenta de que está fallando, lo que puede llevar a respuestas incorrectas o abandono de la prueba.
En una sesión, un paciente con DCL se mostró confundido al intentar entender las instrucciones del Test MoCA para el ítem de repetir frases. Después de varias explicaciones, finalmente dijo: “¿Por qué tengo que repetir eso? No tiene sentido para mí”. Esta falta de comprensión no solo impactó su capacidad de realizar la tarea correctamente, sino que también hizo que se sintiera incómodo y ansioso
3. Limitaciones Culturales y Educativas
El MMSE está basado en contextos culturales y educativos específicos, y es conocido que personas con menor nivel educativo pueden obtener puntuaciones más bajas, no necesariamente porque tengan deterioro cognitivo, sino por limitaciones en cuanto a su nivel de alfabetización o conocimiento previo. Esto puede afectar la interpretación de ítems como la realización de cálculos o la escritura. Esto ocurre incluso más frecuentemente con otros test máscomplejos como el MoCA o el TYM
Otra sitiación que se me presentó con un paciente fue que, al pedirle que deletreara "MUNDO" al revés, simplemente contestó: "Yo nunca fui bueno en la escuela; esas cosas no son para mí" y se negaba a intentarlo. En este caso, la falta de educación formal afectó su desempeño más que un posible deterioro cognitivo.
4. Alteración en la Orientación Temporal y Espacial
Uno de los ítems del MMSE evalúa la orientación temporal y espacial. En el caso de pacientes con deterioro cognitivo, la alteración en estos dominios suele ser significativa, especialmente en etapas más avanzadas de la enfermedad. Sin embargo, también puede causar frustración cuando se les pide ubicar el año, la fecha o el lugar si son conscientes de sus fallos.
5. Problemas de Atención y Concentración
Los pacientes con deterioro cognitivo a menudo presentan problemas de atención, lo que puede resultar en una dificultad para concentrarse durante la prueba. Esto se manifiesta en la incapacidad de completar tareas que requieren atención sostenida, como la tarea de substraer números, lo cual puede llevar a resultados engañosos.
Un paciente, tras comenzar la prueba, comenzó a distraerse con un objeto en la mesa. Cada vez que le pedía que se concentrara en el MoCA, el paciente respondía: “Lo siento, me pierdo en mis pensamientos”. Esta distracción no solo afectó su rendimiento, sino que también resaltó la necesidad de un ambiente de prueba tranquilo y sin distracciones.
6. Problemas de Memoria a Corto y Largo Plazo
Uno de los componentes principales del MMSE es evaluar la capacidad de recordar palabras o realizar tareas sencillas después de un breve periodo. Las personas con demencia, especialmente en estadios avanzados, pueden tener problemas graves para recordar, lo que afecta su puntaje global en la prueba y podría hacer que los resultados subestimen otras áreas de su cognición que estén menos afectadas.
Con un paciente me pasó que haciendo el MMSE debía recordar una lista de tres palabras tras un breve intervalo se confundió y mezcló los nombres con los de sus hijos. Al final, comentó: "No recuerdo esas palabras, pero sé quiénes son mis hijos, y eso es lo importante", mostrando que aunque perdía detalles específicos, su memoria biográfica seguía preservada, lo cual puede ser significativo en la evaluación.
- Consideraciones Finales y Ajustes Individuales en la Evaluación
Para finalizar, a la hora de pasar los test tenemos que nener en cuento dos aspectos importantes más:
ECG-Estimulación Cognitiva Global
¿Necesitas profundizar en la evaluación neuropsicológicaendemenias?
Fórmarte con nuestro curso:
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- Aprenderás:
- Contenido del Curso:
1- Objetivo de la evaluación neuropsicológica Funciones cognitivas, qué y cómo evaluar en cada una de ella
2- Aspectos a tener en cuenta en la evaluación. Habilidades de comunicación en la evaluación . Perfiles neuropsicológicos (envejecimiento normal, DCL, demencia
3-Principales pruebas en la evaluación neuropsicológica en demencias. Valoración global
4- Observación de la evaluación y administración de pruebas a dos pacientes reales y explicación de los resultados
5- Caso clínico Test de Barcelona
6- Administración de pruebas
7- Deterioro Cognitivo Leve y tipos de demencia
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

¿Sabes el impacto que tiene la técnica de Mindfulness que es practicada por personas mayores en su envejecimiento cognitivo?
A continuación te indico, para que valores si te apetece ponerla en marcha con tus usuarios o pacientes:
1- PUEDE AYUDAR A RALENTIZAR EL DETERIORO COGNITIVO
Diversas investigaciones indican que la práctica de Mindfulness por personas mayores, puede mejorar algunas funciones cognitivas (memoria de trabajo, flexibilidad cognitiva, atención).
2- AYUDA A MANEJAR EL DOLOR CRÓNICO Y EL ESTRÉS ASOCIADO
La práctica de Mindfulness ayuda a reducir la percepción de malestar que produce el dolor y lo cierto es, que según envejecemos, hay más quejas de dolores en general.
Tener dolores crónicos produce estrés, y practicar Mindfulness también ayuda a manejarlo, algo que es muy importante en aquellas personas que tienen una enfermedad crónica o viven en centros asistenciales.
3- MEJORA DEL BIENESTAR EMOCIONAL Y SOCIAL
Practicar esta técnica con un grupo de personas afines, puede ayudar a crear conexión social, por lo tanto, reducir el aislamiento. La psicología sabe que la conexión social es un pilar para tener bienestar emocional.
La realidad es que hay evidencias científicas de que mejora la calidad de vida del las personas mayores y con deterioro cognitivo leve, por lo que está claramente justificada su utilización en los programas de tratamiento con Terapias No Farmacológicas.
Pero para poder aplicarlo y ponerlo en marcha en personas mayores, se debe adaptar la intervención y utilizar técnicas más accesibles para este colectivo, especialmente si hay limitaciones físicas y cognitivas.
AQUÍ PARA APRENDER TÉCNICAS DE MINDFULNESS PARA MAYORES
- CONCLUSIÓN DE LOS BENEFICIOS QUE APORTA LA PRÁCTICA DE MINDFULNESS EN LAS PERSONAS MAYORES.
Te esquematizo los posibles beneficios que puede tener una persona adulta mayor o con deterioro cognitivo leve, que practica de forma regular el Mindfulness en un grupo terapéutico:
- JUSTIFICACIÓN:
Diversos estudios respaldan el uso del Mindfulness para mejorar la calidad de vida de personas mayores o deterioro cognitivo leve, por lo tanto, es recomendable utilizar esta técnica dentro del plan de tratamiento no farmacológico con tus usuarios o pacientes.
¿Te gustaría conocer técnicas y adaptaciones específicas de Mindfulness para personas mayores y así conseguir:
¿Quieres implementar sesiones grupales de Mindfulness para fomentar la interacción social y mejora emocional?
Si te interesan las Terapias No Farmacológicas, y no tienes formación en Mindfulness aplicado a personas mayores o con Deterioro Cognitivo Leve, tienes la oportunidad de formarte con nuestro curso práctico:
"INTERVENCIÓN CON MINDFULNESS EN PERSONAS MAYORES O CON DCL"
Recomendado por la AEPG
Inicio 31 de octubre


¿Sabes que el test de screening más utilizado cuando se quiere detectar un deterioro cognitivo o una demencia, es el Mini-examen del estado mental (MMSE) o Mini-Mental?
Un test de screening es un test neuropsicólogico breve que pretende detectar en la persona la existencia probable de deterioro cognitivo.
Un test de cribado debe tener una serie de características:
Aunque no existe el test de screening ideal, ya que el motivo de usar un test u otro depende del tiempo del que disponemos para evaluar, de la accesibilidad a los test, y de la experiencia del profesional, si es conveniente conocer en profundidad algunos de los test de screening junto con sus ventajas e inconvenientes para administrar más de un test al sujeto en función de nuestras observaciones durante la valoración.
Pongamos un ejemplo:
Cuando administramos el test MMSE a una persona con quejas subjetivas de fallos de memoria, puede que este test de screening nos indique que el paciente no presenta deterioro cognitivo, sin embargo, si le administramos el test de screening MoCA, nos puede indicar que sí presenta cierto deterioro cognitivo, ya que dicho test ha sido creado para detectar disfunciones cognitivas leves. Ahí radica la importancia de conocer una pequeña batería de test de screening de deterioro cognitivo.
TEST DE SCREENING MoCA
El test MoCA evalúa 6 dominios cognitivos:
A día de hoy es un test bastante utilizado, ya que se requiere unos 10 minutos para su administración.
La puntuación máxima es de 30 puntos;
En próximos post hablaremos de más test de screening para el deterioro cognitivo y las demencias.
Rebeca González (Psicóloga)
¿Necesitas profundizar en la EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS?.
Puedes formarte con nuestro CURSO:
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"
ÚLTIMOS DÍAS - Inicio 13 de Noviembre de 2024

- Aprenderás:
- Contenido del Curso:
1- Objetivo de la evaluación neuropsicológica Funciones cognitivas, qué y cómo evaluar en cada una de ella
2- Aspectos a tener en cuenta en la evaluación. Habilidades de comunicación en la evaluación . Perfiles neuropsicológicos (envejecimiento normal, DCL, demencia
3-Principales pruebas en la evaluación neuropsicológica en demencias. Valoración global
4- Observación de la evaluación y administración de pruebas a dos pacientes reales y explicación de los resultados
5- Caso clínico Test de Barcelona
6- Administración de pruebas
7- Deterioro Cognitivo Leve y tipos de demencia
¿No quieres perderte ninguno de nuestros post? Rellena el siguiente formulario:

¿Qué es el Mindfulness?
El mindfulness también es llamada la práctica de "Atención Plena", y se trata de un tipo de intervención que produce efectos positivos en la persona. Está basado en la conciencia en el momento, es decir, en el presente de modo constante.
A nivel práctico, es ser consciente de dónde estoy
y qué hago en cada momento, y no dejarme llevar
por toda la vorágine que sucede a mi alrededor.
Esta disciplina fue creada por Jon Kabat Zinn en Occidente, y señala que es una forma eficaz de conectarse con la vida. Pretende que no nos dejemos llevar por nuestras emociones y miedos, y que vivamos con conciencia plena.
¿Qué ocurre a nivel cerebral con la práctica del Mindfulness?
Las investigaciones revelan que la práctica de Mindfulness ayuda a fortalecer el cerebro y sus conexiones neuronales. Esta disciplina, al igual que los distintos tipos de meditación, tienen la capacidad de modificar el cerebro gracias a la capacidad plástica del cerebro (neuroplasticidad).
Algo sorprendente que producen todas estas prácticas meditativas, es el desarrollo y mejora cognitiva de las funciones cognitivas superiores como la atención y la memoria. Y a nivel mental ayuda en la regulación emocional , haciendo que nos manejemos mejor en nuestro mundo, y no nos dejemos llevar, siendo capaces de tomar decisiones con conciencia y por ello, mejorar nuestra relación con el entorno.
La práctica de Mindfulness mejora funciones como la regulación emocional la atención y la memoria,
con lo cual, ayuda a tener un envejecimiento saludable en las personas mayores.
¿Qué conclusiones se tiene de la práctica de Mindfulness en personas mayores?
En los últimos años, el Mindfulness se ha introducido como complemento terapéutico en diversos problemas mentales como la ansiedad, depresión, estrés, dolor crónico, prevención e ideación suicida, trastorno límite de personalidad...
También se ha introducido su uso en personas mayores, y se ha llevado a cabo en varios estudios para ver si es efectivo o no en esta población. A continuación indico algunas conclusiones de los mayores que lo han practicado:
Con estas y otras conclusiones de diversos estudios, y que a día de hoy nuestros mayores indican que a raíz de la pandemia, sus sentimientos de indefensión, angustia, miedo, depresión... han aumentado, considero que es una buena propuesta para llevar a cabo "programas de Mindfulness" para mayores sin deterioro cognitivo y con deterioro cognitivo incipiente, en Centros de Mayores, Centros de Día, Residencias, Unidades de Memoria etc. El objetivo fundamental, la mejora la calidad envejecimiento.
Toda esta información está extraída de nuestro curso "Mindfulness para Mayores" donde se encuentra la bibliografía.
Rebeca González (Psicóloga)
¿Quieres conocer el Mindfulness y su aplicación práctica con ejercicios en personas mayores?
(Programa validado empíricamente de 8 semanas)

Programa del curso, tres módulos formativos:
Si no quieres perderte nuestros post, rellena el siguiente formulario sin compromiso:

Hoy quiero hablarte de una terapia que, personalmente, he realizado en múltiples ocasiones en los Centros especializados en Demencias y funciona muy bien con los pacientes, puesto que al gustarles la temática se mantienen muy atentos a toda la sesión. Se trata de la Terapia de Reminiscencia.
¿QUÉ ES LA REMINISCENCIA Y CUÁL ES SU OBJETIVO?
La Reminiscencia consiste en pensar o hablar sobre la propia experiencia vital, a fin de compartir recuerdos y reflexionar sobre el pasado. Esta terapia se puede llevar a cabo de modo formal con una estructura y dirigida por un profesional, o de modo informal entre los familiares.
El objetivo principal de la terapia de Reminiscencia es la estimulación de la memoria episódica autobiografica. Evidentemente, y como ya hemos indicado en otros post, aunque el objetivo principal sea estimular un área específica, siempre existirá una estimulación cognitiva colateral. Por ejemplo, con la terapia de Reminiscencia también estimulamos la atención, el lenguaje expresivo y comprensivo, la orientación en las tres esferas, la memoria semántica y gnosias entre otros aspectos.
Durante la terapia se puede dar el caso que, para algunos pacientes, la evocación de recuerdos resulte difícil, ya sea porque tienen recuerdos dolorosos o porque no le apetece dar información sobre su vida a otras personas. Es posible que algunas personas participen más y otras sólo quieran escuchar, hasta que se sientan más a gusto o se les ayude un poco. De todas formas, como ya comentamos en el post de la "Estimulacion Emocional en demencias" es positivo compartir recuerdos tanto tristes como alegres.
¿CÓMO SE PUEDE REALIZAR UNA TERAPIA DE REMINISCENCIA?
Para llevar a cabo la terapia de Reminiscencia es necesario un elemento desencadenante que haga evocar sensaciones, o traiga recuerdos a la mente.
Estos ELEMENTOS pueden ser:
1- OBJETOS: Característicos de una época en concreto, por ejemplo la infancia, o de un tipo de evento como una boda
2- FOTOGRAFÍAS: Personales, de lugares, de un lugar de trabajo, acontecimiento histórico, etc.
3: OLORES: Característicos de la época, como una bola de naftalina, una colonia significativa, etc.
4- SABORES: Realizando una taller de cocina (comidas, bebidas) pero con el objetivo de trabajar la reminiscencia
5- SONIDOS: Grabaciones con sonidos de antaño, como campanas, tren , animales de granja, etc.
6- MÚSICA: Es un desencadenante muy potente, cuanto más sabemos de la vida del paciente, mejor podremos elegir una música para realizar una sesión de reminiscencia. Música con la que se enamoró, grabaciones de radio de la época, etc.
Realmente, para llevar a cabo una terapia de reminiscencia en pacientes con demencia, sirve cualquier elemento que estimule los sentidos, pero hay que tener en cuenta que debemos elegir los elementos en función de estadio y las capacidades de los pacientes (tener en cuenta déficits visuales y auditivos).
A continuación te dejo algunas ideas para que puedas poner en marcha esta terapia tan agradable, que te permitirá conocer y conectar más con tus pacientes:
En cuanto a algunos TEMAS para trabajar la Reminiscencia pueden ser:
Espero que este resumen te resulte útil para poner en práctica esta bonita y estimulante terapia.
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?

"EXPERTO ENTERAPIA DE REMINISCENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA"
ÚLTIMOS DÍAS DE MATRICULACIÓN - INICIO 22 DE OCTUBRE DE 2024

Y si quieres saber más sobre este o otros cursos y recibir nuestro boletine mensuales rellena el siguiente formulario

Cuando trabajamos con personas que tienen deterioro cognitIvo por Alzheimer u otra demencia, el tratamiento del que disponemos a parte de la medicación, son las terapias no farmacológicas. Entre éstas terapias está la Terapia de Reminiscencia (TR).
La TR es otra herramienta de la que disponemos los profesionales para hacer estimulación cognitiva en personas adultas mayores con o sin deterioro cognitivo.
1- ¿QUÉ ES LA TERAPIA DE REMINISCENCIA?
Consiste en pensar o hablar sobre la propia experiencia vital, con el fin de compartir recuerdos y reflexionar sobre el pasado. Puede realizarse como estimulación cognitiva de dos formas:
El objetivo principal es la estimulación de la memoria episódica autobiografica. Evidentemente, y como ya he indicado en diversos post, aunque haya un objetivo principal con una terapia, siempre existirá una estimulación cognitiva colateral de otros aspectos. Por ejemplo, con la TR también activamos la atención, el lenguaje expresivo y comprensivo, la orientación, la memoria semántica, gnosias....
2- ¿CÓMO SE PUEDE HACER LA TERAPIA DE REMINISCENCIA?
Para llevarla a cabo es necesario que haya elementos que evoquen recuerdos a la persona. Te indico algunos que podemos utilizar:
Realmente, para llevar a cabo una Terapia de Reminiscencia en pacientes con deterioro cognitivo, sirve cualquier elemento que estimule los sentidos, pero hay que tener en cuenta que debemos elegirlos ( los desencadenantes) en función de estado y las capacidades de la persona (tener en cuenta déficits cognitivos, visuales y auditivos..)
3- ALGUNAS IDEAS PARA HACER REMINISCENCIA
1. Reunir fotografías
2. Hacer un collage
3. Crear una mesa de recuerdos
4. Recorrido por zonas significativas de su vida.
4- TEMÁTICAS CON LAS QUE PODEMOS TRABAJAR
· Infancia, hogar y familia
· Vida laboral , trabajos
· Modas, trajes
· Bodas
· Vacaciones...
Hay muchísimos tipos de ejercicios cognitivos que podemos hacer con la TR para realizar estimulación cognitiva para trabajar adecuadamente con adultos mayores.
Espero que toda esta explicación resumida, te resulte útil para ponerla en práctica, sé que la disfrutarás y la persona con afectación cognitiva también.
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?
· Cómo aplicarla en distintas fases del deterioro cognitivo (leve, moderado,severo)
· Todos los elementos que podemos utilizar para evocar recuerdos.
· Hacer exploración de los recuerdos con distintos tipos de actividades.
· Cómo hacer TR en el hogar del paciente (formación para familiares-cuidadores)
· Cómo crear un grupo de TR en el que participen los familiares y los afectados con demencia ...
Abierta la inscripción de nuestro curso
¿Quieres recibir la información que publicamos de Terapia de Reminiscencia y temas de Alzheimer, demencias y estimulación cognitiva?.Suscríbete a nuestro boletín sin compromiso rellenando el formulario:

Para sacar el mayor provecho de la Terapia de Reminiscencia, puedes aplicar las siguientes estrategias y recomendaciones:
1- Adápatala a la persona:
Si trabajas de manera individual, es fundamental adaptar la terapia a los intereses y vivencias individuales. Conocer las pasiones, experiencias y gustos particulares de cada persona permitirá
diseñar sesiones más eficaces y significativas, logrando una mayor conexión emocional. Si trabajas con grupos, intenta buscar vivencias comunes o similares para mejorar la sesión.
2- Crear un ambiente acorde a la sesión:
Es esencial establecer un entorno cómodo y relajado para las sesiones. Asegúrate de que el espacio sea privado y libre de distracciones. Esto facilitará que el paciente se sienta seguro y cómodo,
promoviendo una participación activa.
3- Aprovecha los cinco sentidos de las personas :
Utiliza estímulos sensoriales como música, aromas, texturas y sabores para activar los recuerdos. Al involucrar varios sentidos, se puede lograr una mayor evocación de experiencias pasadas y
fortalecer la conexión emocional.
4--Usa objetos que les traigan recuerdos :
Introduce objetos que tengan relación con la vida pasada de la persona, como fotografías, cartas o artículos personales. Estos objetos son valiosos para desencadenar recuerdos y generar
conversaciones, sirviendo como punto de partida para la interacción.
5- Fomenta que participe todo el grupo:
La terapia grupal de reminiscencia es especialmente beneficiosa, ya que promueve la interacción entre los participantes. Al compartir experiencias, se enriquece la terapia y se fomenta un sentido
de pertenencia y comunidad.
6- Haz un resumen de como ha ido la sesión :
Es recomendable llevar un registro detallado de las sesiones, anotando los temas abordados y los recuerdos compartidos. Esto facilita el seguimiento del progreso y ayuda a adaptar las futuras
sesiones, asegurando que la terapia se mantenga relevante.
7-Recuerda, no todas las personas llevan el mismo ritmo:
Respeta el ritmo de cada individuo. Algunos pueden sentirse más cómodos compartiendo recuerdos en diferentes momentos. La paciencia y la flexibilidad son claves para permitir que la terapia fluya
de manera natural.
8- La tecnología puede ser tu aliada:
En la terapia de reminiscencia digital, es importante ajustar las herramientas tecnológicas a las habilidades y preferencias del paciente. Aplicaciones interactivas, presentaciones multimedia y
dispositivos específicos pueden ser útiles, siempre que estén adaptados a las capacidades de la persona.
9- Céntrate en las cosas positivas:
Aunque algunos recuerdos pueden ser desafiantes, es crucial también resaltar los momentos felices y los logros personales. Fomentar la reflexión sobre experiencias positivas contribuye a un
enfoque más equilibrado y enriquecedor de la terapia.
10- Los familiares y cuidadores pueden ayudarte:
La participación de familiares y cuidadores en la terapia puede reforzar el apoyo emocional y proporcionar una mejor comprensión de la historia de vida del paciente. Además, ofrecerles
herramientas y recursos para continuar la terapia fuera de las sesiones puede ser de gran utilidad.
CONCLUSIÓN
La clave de una terapia de reminiscencia exitosa radica en la personalización y en la adaptación constante a las necesidades individuales. Observa las respuestas y ajusta la terapia según las
capacidades de cada persona para obtener los mejores resultados.
ÚLTIMOS DÍAS.INICIO 22 DE OCTUBRE

- OBJETIVOS DEL CURSO:
¿Quieres recibir la información que publicamos de Terapia de Reminiscencia y temas de Alzheimer, demencias y estimulación cognitiva?.Suscríbete a nuestro boletín sin compromiso rellenando el formulario:

La estimulación sensorial fue creada para intervenir en niños con gran discapacidad, ya que éstos, debido a su neurodiversidad, no se benefician igual que las personas neurotípicas de otros tipos de actividades.
Viendo sus buenos resultados, se ha investigado la adaptación de la terapia Multisensorial en otro tipo de pacientes, y entre ellos en las personas que tienen deterioro cognitivo.
La realidad es que cuanto más afectada está la persona a nivel cognitivo, las terapias que podemos ofrecer se minimizan, y lo maravilloso de la terapia sensorial, es que está indicada incluso en pacientes afectados gravemente a nivel cognitivo, ya sea por una demencia o por un daño cerebral adquirido, entre otras patologías.
Para la realización de la estimulacion sensorial de un modo corrrecto, es necesario realizar una evaluación de la persona, y para ello existe un protocolo con el cual se detecta cómo responde el paciente a los diferentes estímulos con sus distintos canales sensoriales.
- QUÉ SE CONSIGUE CON LA ESTIMULACION SENSORIAL
Se ha comprobado que hay respuestas a estímulos, con lo cual, tenemos otra estrategia para mantener conectada a las personas a su entorno. Mantener a la persona contectada con el entorno es un éxito cuando ésta presenta una grave afectación neurológica, por lo que la terapia Multisensorial se utiliza en muchos contextos y con diversidad de pacientes.
Su objetivo principal es despertar los sentidos,
y por ende, las sensaciones y percepción
En el caso concreto de los pacientes con demencia, ya lleva varios años aplicándose y una de sus partes positivas es, que se puede utilizar hasta el final de la vida, por eso es una terapia muy adecuada para los personas con demencia severa. En este caso, en la terapia se acompaña al paciente con la presentación de estímulos, teniendo en cuenta la dosis que se da, y el tipo de respuesta de la persona. La observación es primordial.
La verdad es, que los profesionales que dan Terapia Multisensorial en Centros especializados, están encantados con las respuestas que se obtienen de los pacientes
ECG- Instituto Alzheimer y Demencias
¿Quieres conocer cómo se evalúan los canales sensoriales, y cómo crear un perfil sensorial en tus pacientes, para poder realizar una intervención de ESTIMULACIÓN SENSORIAL correcta?
RESERVA TU PLAZA EN NUESTRO CURSO

OBJETIVOS DEL CURSO
¿Quieres recibir la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Para poder estimular cognitivamente a las personas adultas a través con el método Montessori, es necesario disponer de un "material especial", el cual tiene ciertas características específicas para que puede ser utilizado con esta metodología.
La utilización del método Montessori adaptado a personas con afecciones mentales, discapacidad o adultos mayores con demencia, es muy útil porque permite la realización de tareas de modo óptimo, lo que proporciona a la persona adulta, la sensación de valía y éxito.
- OBJETIVO PRINCIPAL DE LA ADAPTACIÓN DEL METODO MONTESSORI EN PERSONAS ADULTAS MAYORES.
La utilización de este método en personas con enfermedades neurodegenerativas tiene el objetivo principal de la conservación de capacidades e interacción con el entorno físico y humano a través de actividades que le permitan mejorar o mantener habilidades útiles para la vida diaria (alimentación, vestirse, participar en actividades de ocio..)
Cameron J. Camps (del Myers Research Institute de Beachwook, Ohio) utilizó por primera vez esta terapia adaptada en métodología y material en sus pacientes con Alzheimer y otras demencias con éxito.
- QUÉ TRABAJAR CON EL MÉTODO MONTESSORI ADAPTADO A PERSONAS ADULTAS MAYORES CON O SIN DEMENCIA
No todos los ejercicios del Método Montessori, se pueden aplicar a todos los pacientes, hay que tener en cuenta el grado de deterioro. En cada estadio del deterioro, se estimulará unas capacidades cognitivas específicas.
Existe diversidad de actividades Montessori que se pueden hacer, pero siempre será fundamental, adaptar al grado de deterioro de la persona.
Dentro de cada tipo de actividad, hay diversidad de ejercicios que se pueden llevar a cabo, de esta forma, siempre existe estimulación y novedad (tanto para el paciente como para el terapeuta). La verdad que el método Montessori adaptado a personas mayores da mucho juego.
Toda esta información forma parte de nuestro curso " Montessori para Personas Mayores con DCL o Demencia", donde se encuentra la bibliografía
Esta TNF tiene beneficios adaptativos para el grado de deterioro del paciente,
los profesionales seguimos incrementando nuestros recursos, creciendo profesionalmente y aumentando la motivación.
Rebeca González (Psicóloga)
¿Te gustaría poner en práctica con tus pacientes el método Montessori y comprobar los resultados?
CURSO "MONTESSORI PARA PERSONAS MAYORES,
CON DETERIORO COGNITIVO LEVE O DEMENCIA"

OBJETIVOS:
Rellena el formulario sin compromiso para recibir nuetros post.

El Método Montessori fue creado y desarrollado para trabajar el aprendizaje en niños, pero debido a sus características peculiares, hace tiempo que se comenzó a probar en adultos mayores y pacientes con Alzheimer u otra demencia y sus resultados han sido realmente satisfactorios.
La justificación para utilizar este método en deterioro cognitivo y demencias es que: ya que existe una regresión cognitiva, es posible utilizar el sistema y los materiales con estos pacientes y en todos los grados (pacientes con deterioro cognitivo leve, moderado y severo) ya que se puede estimular áreas del cerebro ya existentes e incluso promover aprendizaje de un modo sencillo y más atrayente.
La adaptación del Método Montessori
es otra forma de proporcionar estimulación cognitiva a las personas mayores.
-CÓMO ADAPTAR EL MÉTODO MONTESSORI PARA ADULTOS MAYORES CON DCL O DEMENCIA.
La utilización de este método en niños no es igual que en adultos. Es fundamental tener en cuenta ciertos aspectos, para que el método Montessori aplicado como Terapia No Farmacológica cuando hay deterioro cognitivo en adultos mayores sea efectivo.
A continuación te indico 10 claves para adaptar este método en personas adultas:
- POR QUÉ EL MÉTODO MONTESSORI ES ADECUADO PARA PERSONAS CON DEMENCIA.
Este método prioriza la mano como instrumento para aprender, por lo tanto los materiales, recuros para hacer la terapia son manipulativos, lo que ayuda a que los estímulos activen aspectos sensoriales, a parte de cognitivos.
A mayor deterioro cognitivo, es más óptimo la utilización de terapias más sensitivas.
Otra característica del método es que trabaja por áreas de trabajo, por lo que ésto se puede adaptar a los pacientes y realizar las terapias con las siguientes áreas temáticas:
En cuanto a los recursos y materiales son reales y manipulativos, por lo que la persona se siente más identificada y conectada con la terapia y el entorno, algo especialmente útil en pacientes con deterioro cognitivo moderado y severo.
También es detacable que aunque los recursos para las sesiones que se puede comprar, el material se puede adaptar perfectamente y realizarlo de modo "casero", lo que implica un ahorro de dinero significativo.
Rebeca González (Psicóloga)
¿Te gustaría poner en práctica con tus pacientes el método Montessori y comprobar los resultados?
CURSO "MONTESSORI PARA PERSONAS MAYORES,
CON DETERIORO COGNITIVO LEVE O DEMENCIA"

OBJETIVOS:
Rellena el formulario sin compromiso para recibir nuetros post.

En su momento ya explicamos en un post qué es la técnica EMDR, lo puedes ler aquí.
Sabiendo que se utiliza con buenos resultados en personas con TEPT, y cuando el paciente ha vivido alguna situación traumática y presenta algún tipo de sintomatología postraumática, como podría ser el diagnóstico de una demencia (recibir la noticia el propio afectado o su familiar).
La técnica EMDR produce cambios cerebrales en el hipocampo, interconexión de los hemisferios, aumento del flujo sanguíneo en zonas corticales...El hecho de que con el EMDR ayude a aumentar el tamaño del hipocampo o la actividad interhemisférica, puede ser algo sumamente importante y significativo para enlazar este procedimiento a las patologías de deterioro cognitivo y algunas demencias en fase muy inicial. (Estas investigaciones las explicamos aquí) y profundizamos en lo qué se ha observado en relación al empleo del EMDR en pacientes con demencia.
PROTOCOLO DE LA TÉCNICA EMDR
El protocolo EMDR está compuesto de ocho fases y con el conjunto de todas ellas se trabaja el pasado, presente y futuro del paciente. No se puede hablar de EMDR si no se desarrollan cada una de las fases de su protocolo. Esto es un principio de grandísima relevancia, porque el mayor objetivo que persigue este protocolo es el trabajo y tratamiento de las experiencias traumáticas del paciente.
IMPORTANTE: EL CONCEPTO DE TRAUMA ES MUY AMPLIO.
TAMBIEN SUFRE UNA EXPERIENCIA TRAUMÁTICA UNA PERSONA A LA QUE LE DIAGNOSTICAN UNA ENFERMEDAD NEURODEGENERATIVA COMO PUEDE SER EL PARKINSON, EL ALZHEIMER, O SUFRE UN DAÑO CEREBRAL ADQUIRIDO, COMO PUEDE SER UN ICTUS O UN TRAUMATISMO CRANEOENCEFÁLICO POR UN UN ACCIDENTE O UN TUMOR CEREBRAL.
EMDR es una intervención muy delicada, y siempre nos preguntaremos antes de empezar la intervención:
· Objetivos
· Si es el tratamiento adecuado
· Si el paciente se siente seguro de trabajar mediante este tipo de intervención.
· Si el tratamiento con EMDR va a permitir que se consigan los fines terapéuticos.
Es imprescindible que antes de comenzar la desensibilización de las experiencias, nos aseguremos de que el paciente cuenta con un buen nivel de regulación emocional y con recursos que le puedan ayudar a mantener su equilibrio emocional si en un momento concreto de la intervención la persona se desregula y siente un alto malestar.
ECG- Instituto Alzheimer y Demencias
Si te interesa profundizar en el uso de de la técnica de EMDR
y cómo realizarla con pacientes con Deterioro Cognitivo Leve o Demencia,
RESERVA TU PLAZA en nuestro Curso:
OBJETIVOS DEL CURSO:
1) Entender en qué consiste el Deterioro Cognitivo
en el envejecimiento, en las Demencias y explicar las características más importantes de los diferentes tipos de Demencia.
2) Conocer los Conceptos de la Intervención
Psicológica con EMDR, y las fases que lo componen.
3) Implementar el Protocolo EMDR en casos de
Demencia, sabiendo sobre qué Funciones Cognitivas podemos trabajar, qué sintomatología estamos tratando y qué cambios a nivel Cognitivo y Emocional podemos conseguir.
4) Adaptación de la intervención EMDR en un
programa de estimulación cognitiva.
5) Intervención con EMDR en Cuidadores de personas
con Demencia
¿Quieres recibir toda la información que publicamos sobre temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Sin dudarlo, el ver como poco a poco un familiar se va "apagando" poco a poco, a la vez que el cuidador tiene que ir afrontando todas las demandas del cuidado y atendiendo todas las necesidades de su ser querido, se convierte en algo doloroso que a un cuidador le toca vivir en este contexto, lo que repercute sobre su salud física y psicológica (Brodaty et al., 2012).
Algunas de las consecuencias negativas para la salud y dificultades que los cuidadores pueden experimentar a lo largo del cuidado son:
Éstos son algunos de los aspectos más difíciles y dolorosos que puede vivir un cuidador al atender de su familiar con deterioro cognitivo.
Así, esta tarea resulta ser sumamente compleja, suponiendo una situación de estrés crónico
y un impacto negativo para la salud, como se ha visto en los apartados anteriores.
Todo esto puede hacer que el cuidador se sienta completamente solo, perdido, sin poder saber por dónde continuar ni avanzar para atender a su familiar, lo que hace que pueda vivir finalmente una situación de desesperación ante la enfermedad y tienda a aislarse de todo su medio vital (Nguyen et al., 2021).
Por tanto, resulta fundamental poner el foco en la persona enferma, pero también en el propio cuidador dentro de estas enfermedades. Por ello, y aunque muchas veces resulta difícil pedir ayuda y dejarse acompañar, cuando a la vez se tiene que atender a una persona que, aparentemente, parece que lo necesita mucho más que el propio cuidador, sí es imprescindible poner el foco en esta última persona también, y lo que es más importante, que el cuidador pueda prestarse él mismo esa atención, viéndose a él y a sus necesidades.
Atender a lo que le pasa, a su dolor, su sufrimiento, sus dudas, sus preocupaciones y sus miedos, resulta una cuestión prioritaria para que, ya no solamente la persona enferma, sino también este cuidador, pueda mejorar su calidad de vida y pueda afrontar el cuidado de su ser querido, dentro de lo complicado que es, de la forma más adecuada posible para su bienestar.
Porque, unido a las dificultades que hemos comentado que supone cuidar a una persona con una enfermedad, el hecho de poder intervenir y acompañar emocionalmente a los cuidadores también puede ser una oportunidad para conocerse a sí mismos, entender su manera de afrontar los problemas y las dificultades que tienen, o el modo en que gestionan su malestar.
Así pueden llegar a comprender mejor, a ser benévolos consigo mismos, sin culparse ni juzgarse,
y a seguir cuidado de su familiar, pero cuidándose a ellos mismos también, como se merecen.
En todo este proceso del desarrollo de la enfermedad, las personas con el rol de cuidador necesitan tener a su lado gente que les comprenda y con los que puedan compartir inquitudes de diversa índole, es aquí donde cobran gran importancia los grupos terapéuticos o de apoyo a cuidadores, porque también puedes ir a un psicólogo particular, o desahogarte con un amigos, pero en los grupos terapéuticos te encuentras con personas con las que sientes que encajas, te comprenden y ayudan de verdad.
Referencias bibliográficas: post 1ª parte.
Isabel Bermejo (Psicóloga)
¿QUIERES FORMAR PARTE DE UN GRUPO DE PERSONAS CON LAS QUE PODER COMPARTIR
TODO LO QUE ESTÁS VIVIENDO CUIDANDO DE TU FAMILIAR CON ALZHEIMER U OTRO TIPO DE DEMENCIA?

GRUPOS TERAPÉUTICOS PARA CUIDADORES DE ALZHEIMER
En nuestros programas grupales se reúnen personas que cuidan de su ser querido y necesitan un espacio seguro, donde se sientan comprendidos, y poder expresar sin miedo emociones, dudas y pensamientos.
QUÉ SE HACE EN EL GRUPO PARA FAMILIARES - CUIDADORES
Este grupo de apoyo está coordinado por una psicóloga especializada, con años de experiencia trabajando con personas con Deterioro Cognitivo Leve, Alzheimer u otro tipo de demencia.
Si no quieres perderte todas nuestras informaciones, rellena el formulario, sin compromiso alguno.

Las demencias son un grupo de enfermedades neurodegenerativas que, a día de hoy, están muy presentes en la sociedad de nuestros días.
Se estima que son 50 millones de personas en el mundo las que viven actualmente con alguna de estas enfermedades, siendo la más común y conocida de todas ellas la enfermedad de Alzheimer, que representa alrededor del 60% de los casos de demencia (Alzheimer’s Disease International, 2019).
Estas enfermedades suponen un deterioro importante a las personas que las padecen.
Un deterioro global, progresivo e irreversible.
Esto quiere decir que la persona va perdiendo todas sus capacidades (físicas, cognitivas, funcionales y psicológicas), poco a poco, sin haber un camino de vuelta atrás, sin que se puedan recuperar.
Por todo lo comentado, y habiendo observado la gran limitación que suponen estas enfermedades para que la persona se desenvuelva con autonomía y siga pudiendo ser quien siempre ha sido, y para ir afrontando su día a día, se hace necesaria la presencia de otra persona que pueda ayudarle a mantenerse en su vida diaria con la mayor autonomía y calidad de vida posible. En la mayoría de los casos, es un familiar de la persona enferma quien adopta este rol, el del cuidador principal, y también una persona que suele mantener una relación bastante cercana con su familiar enfermo (Gallagher-Thompson et al., 2012).
De este modo, cuidar a una persona con demencia supone todo un reto para el cuidador, ya que este tiene que ir haciendo frente a numerosas situaciones y dificultades a lo largo de la enfermedad.
El mayor desafío de cuidar a un familiar con demencia se podría resumir en
ir viendo a la persona enferma como poco a poco va desapareciendo en cierto modo,
hasta llegar un día en el que ya no sea ella y su identidad se haya borrado en parte.
En todo este proceso del desarrollo de la enfermedad, las personas con el rol de cuidador necesitan tener a su lado gente que les comprenda y con los que puedan compartir inquitudes de diversa índole, es aquí donde cobra gran importancia los grupos terapéuticos o de apoyo a cuidadores, porque también puedes ir a un psicólogo particular, o desahogarte con un amigos, pero en los grupos terapéuticos te encuentras con personas con las que sientes que encajas, te comprenden y ayudan de verdad.
Referencias bibliográficas:
Alzheimer’s Disease International. (2019). World Alzheimer Report 2019: Attitudes to Dementia; Alzheimer’s Disease International: London, United Kingdom, 2019.
Brodaty, H., & Donkin, M. (2009). Family caregivers of people with dementia. Dialogues in Clinical Neuroscience, 11(2), 217-228.
Gallagher-Thompson, D., Tzuang, Y. M., Au, A., Brodaty, H., Charlesworth, G., Gupta, R., Lee, S.E., Losada, A., & Shyu, Y. I. (2012). International perspectives on nonpharmacological best practices for dementia family caregivers: a review. Clinical Gerontologist, 35(4), 316-355.
Isabel Bermejo (Psicóloga)
¿QUIERES FORMAR PARTE DE UN GRUPO DE PERSONAS CON LAS QUE PODER COMPARTIR
TODO LO QUE ESTÁS VIVIENDO CUIDANDO DE TU FAMILIAR CON ALZHEIMER U OTRO TIPO DE DEMENCIA?

GRUPOS TERAPÉUTICOS PARA CUIDADORES DE ALZHEIMER
En nuestros programas grupales se reúnen personas que cuidan de su ser querido y necesitan un espacio seguro, donde se sientan comprendidos, y poder expresar sin miedo emociones, dudas y pensamientos.
QUÉ SE HACE EN EL GRUPO PARA FAMILIARES - CUIDADORES
Este grupo de apoyo está coordinado por una psicóloga especializada, con años de experiencia trabajando con personas con Deterioro Cognitivo Leve, Alzheimer u otro tipo de demencia.
Si no quieres perderte todas nuestras informaciones, rellena el formulario, sin compromiso alguno.

Según vamos envejeciendo nuestro cuerpo y cerebro van cambiando y podemos observar alteraciones físicas, en el pensamiento y comportamiento.
Los diagnósticos precoces de alteraciones cerebrales significativas, son importantes para poder intervenir lo antes posible y así intentar ralentizar el avance de la neurodegeneración.
El Deterioro Cognitivo Leve (DCL) que es una fase que se encuentra entre el envejecimiento normal y el diangóstico de una demencia, tiene más prevalencia en personas mayores de 65 años, ya que es de un 17% aproximadamente, que la enfermedad de Alzheimer en dicho rango de edad, ya que éste tiene una prevalencia de hasta el 11%.
La evaluación cognitiva es necesaria si hay sospecha de demencia. Con ésta podemos saber el grado de deterioro cognitivo de la persona (leve, moderado, severo), y qué dominios cognitivos están más afectados y más conservados (orientación, atención, memoria, lenguaje...). Esta evaluación también nos sirve para ayudar a concretar el diagnóstico del tipo de DCL o demencia, y tener una base para poder hacer seguimiento de la progresión de la enfermedad.
La evaluacion cognitiva puede requerir de mucho tiempo, pero para poder tener desde el inicio una base de trabajo y orientación, podemos administrar los test breves (entre 1 y 10 minutos) y nos ayudan a diferenciar entre un DCL, una demencia ya establecida o una persona sin deterioro cognitivo.
TEST Y ESCALAS COGNITIVAS BREVES
Estas herramientas son rápidas, y nos indican la posibilidad de que exista un DCL o una demencia. Estas pruebas tienen una serie de características:
Los médicos de atención primaria y enfermeras deberían tener formación en este ámbito, puesto que muchas veces son el primer profesional al que se dirigen las personas con "los primeros fallos de memoria", por lo tanto, pueden hacer el primer cribado.
Los test MEC y MOCA, son dos test de screening muy utilizados, pero es cierto, que a parte de saber administrarlo, no estaría de más, saber interpretar los resultados de una forma más profesional, es decir, no mirar sólo la puntuación, sino la ejecución del paciente y lo que ésta quiere decir.
Tras la administración de las pruebas cognitivas breves, si nos indican déficits significativos, debemos poner en marcha un protocolo de actuación para profundizar más en los déficits mediante otro tipo de pruebas (neuroimagén, análisis...) y administrar otro tipo de test breves de otras áreas (funcional, emocional, conductual..)
Rebeca González (Psicóloga)
¿Necesitas profundizar en cómo se debe hacer una evaluación neuropsicologica completa
a personas con posible DCL o Demencia?
Puedes formarte con nuestro curso
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- Aprenderás:
Si no quieres perderte ninguno de nuestros post y noticias, rellena el siguiente formulario:
Cuando una persona sufre un daño cerebral adquirido (DCA) uno de los profesionales que le tendrá que ver será el neuropsicologo. Éste profesional se encarga de hacer una evaluación, diagnostico y propuesta de tratamiento.
El neuropsicólogo tiene la función de ayudar no sólo a la persona que ha sufrido el DCA, sino que también a sus familiares.
Entre otras funciones del neuropsicólogo, la primera que entra en juego es la realización de una valoración y tras su revisión, se integra al paciente en un programa de rehabilitación. Esto último consensuado con todo el equipo multidisciplinar, y así se determina qué profesional, tratamiento y horarios necesita el paciente.
Dentro de las funciones del neuropsicólogo también están:
3 PRINCIPIOS QUE SE UTILIZAN EN LA REHABILITACIÓN NEUROPSICOLOGICA A NIVEL PRÁCTICO
La neuropsicología se basa en 3 principios fundamentales para llevar a cabo los programas de rehabilitación:
Las sesiones de rehabilitación neuropsicológica deben ser dinámcias y con diversidad, para ello se realizan actividades con fichas, juegos, Tablet, ordenador.. y también se mandan ejercicios para casa.
GRUPOS DE TERAPIA DE FAMILIARES
Otra de las funciones de los neuropsicólogos es llevar los grupos de terapia de familiares. Se puede reunir por ejemplo, una vez al mes y ser un grupo específico de cónyuges. También puede haber un grupo específico de padres, cuando los pacientes son jóvenes.
En estos grupos de terapia se trabaja aspectos emocionales de ellos como familaiares, y se intenta separar bien otros aspectos que tienen que ver más con el pacientes que ha sufrido el DCA.
Toda esta información forma parte de nuestro curso "ECG- Rehabilitación Neuropsicológica" donde se encuentra la bibliografía
ECG-Estimulación Cognitiva Global
¿Quieres conocer en profundidad los trastornos cognitivos, emocionales, conductuales, la evaluación neuropsicológica, estrategias y ejercicios de rehabilitación de las funciones cognitivas, psicoeducación para familiares ...no te pierdas nuestro curso.
Fórmate en Rehabilitación Neuropsicológica de las lesiones cerebrales

- CONSEGUIRÁS:
Si no quieres perderte nuestros post e informaciones, rellena el formulario sin compromiso.

- CONCEPTO DE REHABILITACIÓN NEUROPSICOLÓGICA:
En este post vamos a aclarar conceptos de las diferencias que existen en el tratamiento cognitivo cuando hay un daño cerebral adquirido vs cuando estamos ante una enfermedad neurodegenerativa.
Lo primero que hay que tener en cuenta es qué quiere decir el concepto de rehabilitación, y éste implica el restablecimiento de la situación del paciente al grado de funcionamiento más alto posible a nivel físico, psicológico, cognitivo y de adaptación social, similar al estado previo a presentarse los síntomas.
Ahora vamos a ver qué diferencias hay entre daño cerebral adquirido y enfermedad neurodegenerativa.
- DAÑO CEREBRAL ADQUIRIDO (DCA):
El DCA puede ser debido a: - un traumatismo craneoencefálico, - una afectación vascular (ictus o hemorragia cerebral), -una infección cerebral - por la existencia de un tumor.
La afectación cognitiva en estos casos se da de manera aguda, y las lesiones cerebrales que produce este daño, llevan a que sea vea afectado el funcionamiento cognitivo, emocional, conductual o físico que conllevan una disminución de la capacidad funcional y la calidad de vida de la persona.
Cuatro aspectos deben cumplirse para que sea un DCA:
Actualmente, existe un número creciente de personas que sufren DCA, principalmente por accidentes cerebrovasculares, (en gran parte por el estilo de vida que llevamos actualmente) , y también debido a traumatismos craneoencefálicos.
El DCA representa la principal causa de discapacidad en las personas adultas en los países desarrollados.
- ENFERMEDADES NEURODEGENERATIVAS:
Éstas pueden ser el Alzheimer, Parkinson, DFT entre otras.
La enfermedad de Alzheimer (EA) es la enfermedad neurodegenerativa más frecuente y la primera causa del deterioro cognitivo primario. Su evolución natural es de 8 a 10 años a partir del momento del diagnóstico ( no es algo que se obseve de repente)
En la EA, al ser una enfermedad neurodegenerativa progresiva, no se puede hablar de rehabilitación neuropsicológica del paciente, ya que no se puede dar un restablecimiento de la situación del paciente al grado de funcionamiento similar al estado previo a presentarse los efectos del Alzheimer. No obstante, si existen tratamientos que ayuda a ralentizar el avance de la enfermedad y sobre todo a mejorar la calidad de vida de los pacientes.
La enfermedad de Parkinson (EP) es la enfermedad neurodegenerativa más frecuente después de la EA. y al igual que en el caso anterior, no se puede hablar propiamente dicho de Rehabilitación Neuropsicológica de estos pacientes (si bien parece que algunos tratamientos innovadores con ultrasonidos pudieran permitir volver al paciente a un estado vital similar al que tenía al inicio de la enfermedad).
La EP presenta una evolución progresiva y es muy variable de unos pacientes a otros. A día de hoy no existe un tratamiento curativo para la enfermedad, pero al igual que en la EA, si existen tratamientos sintomáticos que permiten al paciente mantener una capacidad funcional por bastante tiempo y que ralentizan el deterioro cognitivo, como los tratamientos de estimulación cognitiva global y los fármacos. La farmacología actual está orientada a suplir el déficit de dopamina, que es lo que produce los síntomas.
El el DCA el objetivo es rehabilitar algo, por poco que sea.
En las enfermedades neurodegenerativas el objetivo es mantener y ralentizar
- QUÉ ASPECTOS VALORAR, PARA DISEÑAR UN PROGRAMA DE REHABILITACIÓN NEUROPSICOLÓGICA:
Al diseñar el programa de rehabilitación neuropsicológica en un paciente con DCA, debemos tener en cuenta:
Todos los expertos en DCA insisten en que la rehabilitación debe abordarse de una manera global combinando las esferas física, cognitiva, emocional-conducutal y social, debido a la complejidad de las lesiones cerebrales (son frecuentes los trastornos de humor, los cambios de personalidad, la depresión o la ansiedad).
Por otro lado, el familiar necesitará psicoeducación y apoyo psicológico en un espacio seguro donde poder expresar todo lo que piensa y siente. El familiar de la persona con lesión cerebral también pasa a ser un afectado, aunque sea a otro nivel. En ellos no hay que perder de vista su perspectiva de la situación, anhelos, exigencias con el paciente y perspectivas de futuro.
También es importante trabajar con el entorno del paciente (asociaciones, grupos de apoyo..), para tener cerca una red de apoyo.
En los últimos años,los avances en el ámbito de la neurorrehabilitación vienen de la mano de las nuevas tecnologías, pero éstas no se debe aplicar sin tener los conocimientos básico de la rehabilitación neuropsicológica.
En el tratamiento de rehabilitación se combinan los métodos tradicionales con las nuevas tecnologías
Lo que mejor resulta en la rehabiltación es el trabajo multidisciplinar, y si entendemos parte del trabajo de nuestros commpañeros, podremos ofrecer más apoyo con nuestra especialidad.
Toda esta información forma parte de nuestro curso "ECG- Rehabilitación Neuropsicológica" donde se encuentra la bibliografía
ECG-Estimulación Cognitiva Global
¿Quieres conocer en profundidad los trastornos cognitivos, emocionales, conductuales, la evaluación neuropsicológica, estrategias y ejercicios de rehabilitación de las funciones cognitivas, psicoeducación para familiares ...no te pierdas nuestro curso.
Fórmate en Rehabilitación Neuropsicológica de las lesiones cerebrales
"ECG-REHABILITACIÓN NEUROPSICOLÓGICA"
300 horas formativas. Inicio 10 de febrero de 2025
DESCUENTO DE 100 EUROS HASTA EL 30/1/2025*

- CONSEGUIRÁS:
Si no quieres perderte nuestros post e informaciones, rellena el formulario sin compromiso.
La rehabilitación neuropsicológica es un proceso global. diseñado para ayudar a las personas a recuperarse o mejorar sus habilidades cognitivas, emocionales y conductuales después de una lesión cerebral o un trastorno neurológico.
La primera clave a tener en cuenta es la intervención temprana; es fundamental para obtener mayor éxito comenzar la rehabilitaión lo antes posible después de la lesión cerebral, así se maximizan los beneficios y se facilita la adaptación a las nuevas circunstancias.
A continuación se indican las claves más importantes para la rehabilitación neuropsicológica de un paciente, que siempre siempre, debemos tener en cuenta al crear el programa de rehabilitación neuropsicológica :
1- Evaluación Global:
2- Establecimiento de Objetivos Concretos y Medibles :
3- Individualización del Tratamiento:
4- Enfoque Multidisciplinar:
5- Estimulación Cognitiva:
6- Entrenamiento en Estrategias Compensatorias:
7- Feedback Positivo y Reforzamiento:
8- Familiarización y Participación de la Familia:
9- Adaptación a las Necesidades Cambiantes:
10- Apoyo Psicológico:
11- Monitoreo Continuo del Progreso:
12- Educación Continua:
La rehabilitación neuropsicológica es un proceso a largo plazo que requiere mucha paciencia, compromiso y colaboración entre el paciente, los profesionales de la salud y los seres queridos. Cada persona es única, y la rehabilitación debe adaptarse a sus circunstancias específicas.
ECG- Estimulación Cognitiva Global
¿Quieres conocer en profundidad los trastornos cognitivos, emocionales, conductuales, la evaluación neuropsicológica, estrategias y ejercicios de rehabilitación de las funciones cognitivas, psicoeducación para familiares ...no te pierdas nuestro curso.
Fórmate en Rehabilitación Neuropsicológica de las lesiones cerebrales
"ECG-REHABILITACIÓN NEUROPSICOLÓGICA"
300 horas formativas. Inicio 8 de febrero de 2024
DESCUENTO DE 100 EUROS HASTA EL 30/1/2024*

- CONSEGUIRÁS:
Si no quieres perderte nuestros post e informaciones, rellena el formulario sin compromiso.

Aunque el método Montessori fue creado en su momento para trabajar con niños, actualmente se están realizando adaptaciones con mucho éxito, y se emplea con personas mayores con o sin deterioro cognitivo, pero sin infantilizar la terapia.
Esta metología de terapia con personas mayores, se puede aplicar en Centros especializados como Residencias y Centros de Día, o en el propio domicilio de la persona. También se puede hacer de forma grupal o individual.
- OBJETIVO DEL MÉTODO MONTESSORI EN ADULTOS MAYORES
Cuando trabajamos con personas adultas y mayores tengan o no deterioro cognitivo, el objetivo principal de las terapias no farmacológicas es mantener el cerebro activo, "despierto".
El método Montessori permite esta activación de un modo en ocasiones más divertido que con otras actividades y sobre todo, con más sentido para la persona.
Es uno de los mejores sistemas para trabajar la motricidad fina, y de este modo ayuda a mantener la movilidad para poder realizar actividades útiles de la vida diaria.
- RESULTADOS SIGNIFICATIVOS DE LA APLICACIÓN DEL MÉTODO MONTESSORI EN PERSONAS MAYORES
Se han hecho estudios en Centros especializados y en éstos se ha demostrado que el uso de este método produce ciertos resultados observables:
- QUÉ TRABAJAR SEGÚN EL GRADO DE DETERIORO COGNITIVO DE LA PERSONA
No todos los ejercicios del Método Montessori se pueden aplicar a todos los pacientes, hay que tener en cuenta su grado de deterioro. En cada estadio del deterioro, se estimularán unas capacidades cognitivas específicas:
- QUÉ MATERIALES SE UTILIZAN EN EL MÉTODO MONTESSORI
Lo más importante es saber qué área queremos trabajar y qué ejercicios y materiales podemos utilizar según el perfil del paciente. Los materiales se adapta a la persona con demencia y no al contrario.
Es muy importante trabajar con material de la vida diaria. Hay muchos objetos de nuestro día a día que nos puede servir para trabajar. Éstos se pueden comprar, pero también hay muchísimo material que se puede crear de modo "casero", incluso con la ayuda de los pacientes.
Rebeca González (Psicóloga)
¿Quieres formarte en la aplicación y adaptación del Método Montessori en las personas mayores, con deterioro cognitivo y demencias?

Curso:
"MONTESSORI PARA PERSONAS MAYORES
CON DETERIORO COGNITIVO LEVE O DEMENCIA"
TODA LA INFORMACIÓN PULSANDO AQUÍ
¿Quieres recibir nuestros post e informaciones? Rellena el siguiente formulario sin compromiso:

La palabra Snoezelen, significa ESNIFAR SERENIDAD, que es para lo que se crearon este tipo de salas en Holanda a finales de los años 70 para tener un espacio donde pudieran disfrutar y relajarse los pacientes con Discapacidad Intelectual.
Al llevar a cabo estas sesiones, se fué viendo que también se cumplían objetivos terapéuticos, por lo que estas salas pasaron a ser una herramientas más de la que disponer para acer terapia.
- OBJETIVO DE LAS SALAS SNOEZELEN:
Las salas Snoezelen buscan despertar los sentidos de los pacientes, y por ende las sensaciones y la percepción. Así se ayuda a que el paciente asimile la información y se cree un proceso de integración; de este modo, se mejora la adaptación al entorno.
De modo esquemático, pero fácil de entener, el proceso es el siguiente:
Con los diversos estímulos que existen, podemos trabajar los siguientes sistemas sensoriales:
- MATERIALES DE LA SALA SNOEZELEN
Las salas Snoezelen hace uso de la tecnología para crear ambientes específicos, y utiliza diversos materiales como: camas de agua, tubos de burbujas, fibras ópticas, diversos materiales de colores etc.
Cuando vamos a trabajar con estimulación sensorial, es fundamental el análisis es decir, saber cuál es la intensidad del estímulo que vamos a dar, el tiempo que lo vamos a exponer , la localización etc...El estímulo que queramos proporcionar no debe darse a la ligera, siempre debe tener un control y un fin por parte del terapeuta.
Otro factor a tener en cuenta es que se deben buscar estímulos emocionales, y que la postura del paciente cuando recibe X estímulo también es importante en función del objetivo que busquemos (activar, relajar)
- RESULTADOS DEL USO DE SALAS SNOEZELEN EN PERSONAS CON DEMENCIA
La estimulación sensorial es un proceso activo, ya que el paciente lo percibe, y para percibir, es necesario que el cerebro analice lo que le llega, con lo cual si hay activación cerebral. Es cierto que el análisis que haga el paciente, será mayor cuando más sano este su cerebro y viceversa, será menor, cuanto más dañado esté.
Según estudios, para la enfermedad de Alzheimer ayuda en la reducción de la agitación y a reducir la apatía en el paciente.
- ¿CÓMO UTILIZAR LA SALA SNOEZELEN?
La intervención terapéutica se puede hacer con presentación de diversos estímulos (colores, música, olores, tipos de presión...). Los estímulos que elegimos presentar se eligen tras haber valorado al paciente y establecer unos objetivos concretos.
Cuando se va a realizar estimulación sensorial , es necesario realizar un protocolo de actuación para orientar al paciente:
- CONCLUSIÓN DE USO DE SALAS SNOEZELEN EN PACIENTES.
La estimulación multisensorial lleva unos años aplicándose a las personas que tienen algún tipo de demencia, y su parte positiva es que se puede aplicar hasta el final de la vida, por eso es una terapia muy adecuada a realizar en los pacientes con demencia en fase severa. En este caso, acompañaremos a la persona con la presentación de estímulos, teniendo muy en cuenta la dosis que damos, con el tipo de respuestas que nos da el paciente. La observación por parte del terapeuta es primordial.
Mediante la observación, también debemos deducir si la estimulación multisensorial tiene sentido en el paciente o no. No se debe aplicar por aplicar. Para ello debemos de dar un mínimo de sesiones, con el fin de valorar si la terapìa es beneficiosa en algún aspecto. El mínimo de sesiones recomendadas de observación serían unas 20.
Rebeca González (Psicóloga)

- OBJETIVOS DEL CURSO
Si no quieres perderte ninguno de nuestros post, rellena el siguiente formulario:

Para aprovechar al máximo la terapia de reminiscencia, puedes seguir algunos consejos y estrategias:
- Personalización: Adaptar la terapia a las preferencias individuales es crucial. Conoce los intereses, pasiones y experiencias particulares de cada persona para diseñar sesiones más efectivas y significativas.
- Establecer un ambiente propicio: Crea un entorno cómodo y relajado para las sesiones. Asegúrate de que haya privacidad y ausencia de distracciones. La comodidad física y emocional facilitará la apertura y la participación activa.
- Estimulación multisensorial: Incorpora estímulos sensoriales como música, aromas, texturas y sabores para despertar recuerdos. Estimular varios sentidos puede aumentar la conexión emocional con las experiencias pasadas.
- Uso de objetos tangibles: Introduce objetos tangibles relacionados con el pasado de la persona, como fotografías, cartas o artículos personales. Estos objetos pueden actuar como desencadenantes de recuerdos y proporcionar un punto de partida para la conversación.
- Fomentar la interacción social: La terapia de reminiscencia grupal puede ser especialmente beneficiosa. Alentar la interacción y el intercambio de experiencias entre los participantes puede enriquecer la terapia y proporcionar un sentido de comunidad.
- Registro de sesiones: Mantén un registro de las sesiones, documentando los temas discutidos y los recuerdos compartidos. Esto no solo ayuda a dar seguimiento al progreso, sino que también sirve como referencia para adaptar futuras sesiones.
- Flexibilidad y paciencia: Respeta el ritmo de cada persona. Algunos pueden sentirse más cómodos compartiendo ciertos recuerdos en diferentes momentos. Sé flexible y paciente, permitiendo que la terapia fluya de manera natural.
- Incorporar tecnología de manera apropiada: En el caso de la terapia de reminiscencia digital, utiliza herramientas tecnológicas de manera adaptada a las habilidades y preferencias de la persona. Puedes emplear aplicaciones interactivas, presentaciones multimedia o incluso dispositivos específicos diseñados para este propósito.
- Incluir aspectos positivos: Aunque la terapia puede abordar recuerdos desafiantes, también es importante destacar aspectos positivos. Fomenta la reflexión sobre momentos felices, logros y experiencias enriquecedoras.
- Involucrar a familiares y cuidadores: La participación de familiares y cuidadores en la terapia puede fortalecer el apoyo emocional y garantizar una comprensión más completa de la historia de vida de la persona. Ofrece orientación y recursos para que continúen la terapia de reminiscencia fuera de las sesiones programadas.
Recuerda que la clave está en la adaptación y la individualización. Observa las respuestas y ajusta la terapia según las necesidades y capacidades de cada persona.
Y si quieres profundizar en esta terapia y convertirte en un Experto te ofrcemos nuestro Curso:

- OBJETIVOS DEL CURSO:
Si no quieres perderte nuestros post e informaciones, rellena el formulario sin compromiso:

La terapia con muñecos, también conocida como “Doll´s Therapy”, se ha visto que es útil en el tratamiento de personas con demencia por varias razones.
A continuación te explico qué tipo de beneficios aporta este tipo de terapia:
A destacar, que para utilizar este tipo de terapia, es imprescindible estar formado, para saber por qué y cómo aplicarla, y no caer en un trato infantil con la persona mayor. Se debe proporcionar de una forma digna.
Por otro lado, tampoco sirve cualquier muñeco, es fundamental que cumpla con una serie de características para poder manejarlo y en función del grado de deterioro cognitivo de la persona.
Rebeca González (Psicóloga)
Nosotros apoyamos el uso de este tipo de terapia, porque hemos visto su uso y resultados, por lo que si te apetece formarte en MUÑECOTERAPIA EN PERSONAS CON DEMENCIAS, no te pierdas nuetro curso:
Inicio: 7 de MARZO de 2024

Aprenderás:
Si no quieres perderte nuestros post e informacionres, rellena el formulario sin compromiso:

Lo que quiero transmitir en este post no viene de manuales (aunque seguro que mucha de esta información aparece). Viene de mi experiencia profesional trabajando con pacientes que tienen deterioro cognitivo, y sus familiares que tienen el rol de cuidadores de su ser querido.
- CAMBIOS EMOCIONALES EN LOS FAMILIARES CUIDADORES
En el momento que una persona tiene que cuidar a su familiar, comienzan a ocurrir una serie de cambios emocionales, mentales entre otros, debido a esta nueva situación que se ha instalado en su vida. A continuación, indico algunos de los cambios más comunes:
- CÓMO AYUDAR A LOS FAMILIARES CUIDADORES CON LOS NUEVOS CAMBIOS
Es fundamental que los cuidadores reciban diferentes tipos de ayuda, para poder llevar esta situación lo mejor posible:
Rebeca González (Psicóloga)
Quieres aprender en profundidad cómo es la gestión emocional que debemos hacer los profesionales a los familiares cuidadores, de una forma estructurada y adecuada, no te pierdas nuestra formación de:
Inicio: 13 de MARZO de 2024

Aprenderás:
Si no quieres perderte nuestros post e informacionres, rellena el formulario sin compromiso:

- DEMENCIAS EN LAS PERSONAS MAYORES
La demencia es actualmente la enfermedad neurológica más frecuente en las personas mayores de 65 años. Esto es debido al gran aumento de esperanza de vida; A más años de vida, más posibilidades de enfermedad, entre ellas, algún tipo de demencia.
El problema de las demencias es que produce incapacidad y dependencia debido a la neurodegeneración. Ésta acaba produciendo un deterioro en diferentes áreas: cognitiva, funcional, emocional y social.
El deterioro cognitivo supone un declive de las funciones cognitivas superiores como atención, memoria, orientación, jucio, resolución de problemas etc. Evidentemente, si una persona tiene afectadas estas funciones, su desempeño correcto en la vida diaria se ve alterado. Los pacientes que tienen un diagnostico de demencia, pueden estar en un grado leve, moderado o severo.
- EL DIAGNÓSTICO DE LAS DEMENCIAS
Las alteraciones cognitivas y especialmente las quejas personales de fallos de memoria, son el motivo más frecuente de consulta en el médico de cabecera, neurología, psiquiatría y servicios relacionados con geriatría.
Entro los objetivos de los profesionales que tratan aspectos cognitivos en el envejecimiento, está conocer bien estos procesos, para poder establecer perfiles de las posibles patologías dentro de las demencias.
Hacer un diagnóstico de una demencia no es fácil, porque es necesario investigar la historia clínica del paciente, saber cuándo aparecieron los síntomas cognitivos o conductuales y cómo interfieren en la vida diaria del afectado. A parte de otros examenes médicos necesarios, la evaluación neuropsicológica es muy importante en el diagnóstico y para tener una línea base con la cual poder hacer el seguimiento cognitivo a lo largo de los años.
La evaluación neuropsicológica tiene la función de conocer cuáles son las funciones cognitivas afectadas y su grado de alteración. Esto se hace administrando las pruebas cognitivas adecuadas, y con los resultados podremos orientarnos en conocer las funciones cognitivas afectadas y las preservadas.
Para la evaluación hay que tener en cuenta que las personas mayores pueden tener déficits sensoriales (auditivos, visuales, físicos), y cierto nivel cultural, lo que requiere de una elección correcta de los test. En el informe clínico se detallará el perfil cognitivo del paciente junto con recomendaciones de intervención.
- TEST PARA DIAGNOSTICAR DISTINTOS ASPECTOS EN LAS DEMENCIAS
El MiniMental State Examination (MMSE) lleva casi 50 años de uso desde su inicio como test de screening para demencias. Es el más validado y utilizado en el mundo. Pero posteriormente a él se han creado otras pruebas para poder indicar el grado del deterioro cognitivo y los trastornos conductuales, especialmente en la demencia Alzheimer, debido a que es el tipo más frecuente.
Actualmente existen otros test específicos para:
Rebeca González (Psicóloga)
¿Quieres especializarte en valoraciones neuropsicológicas en demencias?
Saber qué test y baterías son los más adecuados para evaluar y en base a esto preparar tus sesiones de terapia.
Esta formación te interesa:
ÚLTIMOS DÍAS, RESERVA TU PLAZA EN NUESTRO CURSO
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

Observa y aprende CÓMO HACER una EVALUACIÓN NEUROPSICOLÓGICA y QUÉ TEST pasar a personas con Deterioro Cognitivo o Demencia e interpretarlos.
Recomendado por la Asociación Española de Psicogerontología (AEPG)
- OBJETIVOS DEL CURSO:
-Conocer las principales pruebas de evaluación neuropsicologicas en demencias.
-La evaluación de las funciones cognitivasHabilidades del profesional y conocimientos básicos para hacer una evaluación.
-Conocer el protocolo de evaluación básico para el diagnóstico.
INFORMACIÓN Y RESERVA DE PLAZA AQUÍ
Si no quieres perderte nuestros post e informaciones de cursos, rellena el siguiente formulario sin compromiso:

Es posible que hayas oido hablar en alguna ocasión del Método Montessori, ya que debido a sus características, se ha hecho bastante famoso en el "mundo educativo".
Fué creado por María Montessori, y destaca por el uso de recursos no sólo cognitivos, sino que introduce también actividades sensitivas y motoras. Su objetivo es facilitar el aprendizaje a través de la experiencia.
Dos de sus grandes principios son:
Promueve una pedagogía diferente, básicamente es una nueva filosofía de trato a la persona, que se aleja del aprendizaje con premios y castigos.
- MÉTODO MONTESSORI Y PERSONAS MAYORES
El origen del método Montessori es su aplicación en la infancia para apreder, y por ello, desde hace unos años se ha empezado a introducir este tipo de actividades en personas mayores, con deterioro cognitivo leve o demencias en todos los grados, ya que podemos estimular áreas cerebrales ya existentes o incluso promover aprendizaje de una forma más sencilla y atractiva. Por lo tanto, a priori tiene fundamento para que pueda ser otra forma de proporcionar estimulación cognitiva a las personas mayores.
En este método se destaca la mano como instrumento del cerebro, y los materiales son manipulativos, lo que favorece la entrada de estímulos a nivel sensorial, y se agrupan por diferentes áreas de trabajo.
-RESULTADOS DE APLICAR EL MÉTODO MONTESSORI EN PERSONAS MAYORES
Hay estudios llevados a cabo de cómo funciona la adaptación método Montessori en personas mayores con demencia, y avalan la eficacia especialmente para reducir alteraciones conductuales, fomentar la autonomía y mejorar algunas funciones cognitivas al cabo de seis meses de intervención.
Los materiales que se utilizan son reales, manipulativos y muchos de ellos cotidianos, algo fundamental para poder trabajar con la retrogénesis que se produce en las demencias.
-CÓMO ELABORAR UN PROGRAMA MONTESSORI
A la hora de llevar a cabo la terapia no farmacológica con el método Montessori, hay que tener en cuenta ciertos aspectos para que resulte exitosa. A continuación te comento alguno de ellos.
-BENEFICIOS DE APLICAR EL MÉTODO MONTESSORI EN PERSONAS MAYORES
En diferentes estudios llevados a cabo del uso del método Montessori en personas mayores con demencia se ha observado:
La adaptación del método Montessori a personas mayores tiene muchos beneficios, por lo que es totalmente recomendable tenerlo en cuenta, para introducirlo como un tipo de terapia no farmacológica en demencias.
Rebeca González (Psicóloga)
¿Te gustaría poner en práctica el método Montessori en las personas con las que trabajas y comprobar por ti mism@ los resultados?
CURSO "MONTESSORI PARA PERSONAS MAYORES,
CON DETERIORO COGNITIVO LEVE O DEMENCIA"

Objetivos:
1. Las personas mayores en el contexto actual.
2. Qué es el método Montessori
3. Montessori en el ámbito de la geriatría. De la teoría a la práctica
4. Áreas de trabajo mediante el método Montessori en la tercera edad con DCL o demencia
5. Planificación de actividades y talleres mediante el método Montessori
Si no quieres perderte nuestros post e informaciones, rellena el siguiente formulario sin compromiso:

Los problemas emocionales tienen una alta incidencia y prevalencia en las personas de edad avanzada. Sin embargo, hay que diferenciar entre un estado de ánimo deprimido de forma puntual y una situación mantenida en el tiempo que se cronifica.
Los estados depresivos en personas mayores pueden aparecer como efecto secundario a un medicamento, a la pérdida en los sentidos (vista, oído), a la pérdida de alguien, o al estrés de una situación, como por ejemplo ser cuidador de una persona que tiene la enfermedad de Alzheimer u otra demencia. También están los casos en los que, a raíz del fallecimiento de su ser querido y una mala gestión del proceso de duelo, acaban teniendo una depresión.
- CUANDO LA DEPRESIÓN LA PADECE LA PERSONA CON DETERIORO COGNITIVO
La depresión es la patología más frecuente en mayores, sin embargo, apenas ha sido estudiada porque los síntomas depresivos en esta edad se justifican por los cambios que hay en esta época de la vida (problemas físicos, disminución de la economía, aislamiento social…).
En las personas mayores institucionalizados, la aparición de la depresión mayor llega hasta en un 12%, debido a la sensación de aislamiento que sienten, la pérdida de autonomía, de intimidad, de autoestima, proyectos de futuro, la adaptación al nuevo medio y al hecho de sentir la institucionalización como el abandono por parte de sus familiares. Por ello se hace imprescindible que, en las residencias y Centros de Día, se lleven a cabo programas de estimulación cognitiva global, y se realicen actividades que fomenten la sociabilidad, autoestima, valía , autonomía, etc.
Las personas mayores tienen síntomas más ligeros y persistentes, combinados con ansiedad y síntomas somáticos. Existen factores estresantes asociados a la depresión en el grupo de los mayores, que pueden actuar como desencadenantes - precipitadores de un episodio de depresión:
Las principales situaciones estresantes asociadas a la depresión en personas mayores son:
Ø Aparición de enfermedades físicas que pueden incapacitar funcionalmente a la persona, o aumento de dolores.
Ø Pensamientos negativos por el pasado y sentimientos de decepción por cómo les tratan los hijos.
Ø Pérdida de roles sociales.
Ø Pérdidas típicas de esta edad como: la pareja, ,amigos, familiares, o aparecen enfermedades graves en personas cercanas.
Los cambios en los neurotransmisores también influyen en la aparición de la depresión. Disminuye la dopamina, noradrenalina y serotonina, al igual que la función colinérgica, y se da un aumento de la enzima monoaminoxidasa.
- CUANDO LA DEPRESIÓN LA PADECE EL CUIDADOR
Cabe destacar que la mayoría de los cuidadores de personas con demencia son personas mayores, debido a que la demencia en su mayor porcentaje ocurre a partir de los 65 años, y los cuidadores principales suele ser los cónyuges.
El cuidado de un familiar que tiene demencia, pone a prueba a las personas incluso a las más resilientes. Al estar a cargo de un enfermo, hay que toma medidas para preservar la salud y bienestar también del cuidador
Hay que tener en cuenta que se está produciendo en la relación, un cambio de roles y emociones. Es natural para el cuidador sentirse enojado, frustrado, exhausto, solo o triste. Aquí es donde aparece el estrés del cuidador (el estrés emocional y físico por cuidar a su ser querido).
Los cuidadores que experimentan estrés, pueden ser vulnerables a cambios en su propia salud. Los 3 factores de riesgo principales del estrés del cuidador son:
a) Vivir con la persona a la que cuida (sin haberlo ´el/ella elegido)
b) Incremento del aislamiento social por pérdida de su tiempo
c) Falta de habilidades de afrontamiento y dificultad para resolver problemas
Al convertirse en una persona que tienen que cuidar, es común que la persona se concentre tanto en su ser querido, que no se da cuenta de su propia salud y bienestar, con lo cual, comienza el riesgo de caer en un estado depresivo u otros problemas de salud.
A continuación, indico los 3 principales signos de estrés del cuidador:
La frase “Cuidar al Cuidador” está ya muy usada, pero sigue siendo algo que no se lleva a cabo lo suficiente,
pero es necesario y prioritario.
Rebeca González (Psicóloga)
¿Quieres especializarte más en DCL, demencias, evaluaciones, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo del paciente, ayudar a familiares y mucho más? Esta formación te interesa:
ÚLTIMOS DÍAS CON 100 EUROS DE DESCUENTO* SOLO HASTA 31/08
"Estimulación Cognitiva Global en Pacientes con Alzheimer u otras Demencias"
INFORMACIÓN Y RESERVA DE PLAZA

FÓRMATE con nosotros y conseguirás:
INICIO: 11/10/2023
MATRICÚLATE AHORA Y APROVECHA LOS 100€ DE DESCUENTO*
Si no quieres perderte nuestros contenidos, rellena el formulario sin compromiso:

Si eres un profesional sociosanitario que trabaja o quiere trabajar con personas que tienen Alzheimer u otro tipo de demencia, necesitas saber algunos datos importantes sobre estas enfermedades y cómo afectan a las personas que la padecen. A continuación te indico algunos conocimientos clave de las demencias:
El papel de los profesionales en el campo de las demencias es fundamental para ofrecer una atención integral y centrada en las personas mayores. De modo concreto, te indico cómo puede intervenir el psicólogo en diferentes niveles:
○ En la prevención y el diagnóstico precoz de la demencia, mediante la evaluación neuropsicológica y el seguimiento de los cambios cognitivos y funcionales.
○ En el tratamiento y la rehabilitación (en demencias secundarias) de la demencia, mediante la aplicación de terapias no farmacológicas que estimulen las capacidades cognitivas y mejoren también el estado emocional y conductual.
○ En el apoyo y la orientación a las familias y los cuidadores, mediante la educación sobre la enfermedad, el asesoramiento psicológico, el entrenamiento en habilidades de cuidado y el fomento de redes de apoyo social.
○ En la investigación y la formación sobre las demencias, mediante el desarrollo de proyectos científicos que contribuyan al conocimiento y la innovación en este campo.
Además, es importante estar actualizados en las terapias a realizar e intentar innovar en ellas, aprovechando los nuevos descubrimientos y el avance de la tecnología, con el objetivo no sólo de dar la mejor atención posible a las personas con las que trabajamos, sino también para que nuestra labor no caiga en la rutina y evitar el síndrome de burnout, que frecuentemente se da entre los profesionales del sector.
¿Quieres especializarte más en DCL, demencias, evaluaciones, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo del paciente, ayudar a familiares y mucho más? Esta formación te interesa:
11ª Edición del Curso APROVECHA AHORA LOS 50 EUROS DE DESCUENTO*
"Estimulación Cognitiva Global en Pacientes con Alzheimer u otras Demencias"
INFORMACIÓN Y RESERVA DE PLAZA

FÓRMATE con nosotros y conseguirás:
INICIO: 10/10/2024
MATRICÚLATE AHORA Y APROVECHA LOS 50€ DE DESCUENTO*
Si no quieres perderte nuestros post, rellena el siguiente formulario sin compromiso:

Todos los que trabajamos con mayores, hemos visto que es real que se hace uso de las sujeciones físicas y/o farmacológicas en personas con demencia. También es cierto que no se hace con todas, pero es verdad que con ciertos conocimientos, las sujeciones se pueden disminuir.
Reducir las sujeciones físicas y farmacológicas en los mayores es importante por varias razones:
1) Dignidad y derechos humanos: El uso de sujeciones físicas y farmacológicas puede ser una violación de los derechos humanos y la dignidad de las personas mayores. Todos los individuos tienen derecho a ser tratados con respeto y a vivir con autonomía, y el uso innecesario de sujeciones puede ser una forma de restricción indebida de su libertad.
2) Autonomía y calidad de vida: Las sujeciones físicas y farmacológicas limitan la autonomía de los mayores al restringir su movimiento y capacidad para tomar decisiones. Al reducir o eliminar estas sujeciones, se les permite mantener un mayor grado de autonomía y participación en su vida cotidiana, lo que contribuye a una mejor calidad de vida.
3) Riesgo de lesiones: El uso de sujeciones físicas puede aumentar el riesgo de lesiones en los mayores. La inmovilidad prolongada puede llevar a la pérdida de masa muscular, debilitamiento óseo, úlceras por presión y otros problemas de salud. Además, el uso de sujeciones físicas puede aumentar el riesgo de caídas y fracturas en caso de emergencia.
4) Efectos secundarios de los medicamentos: El uso excesivo de medicamentos para controlar el comportamiento o los síntomas en los mayores puede tener efectos secundarios graves. Los medicamentos psicotrópicos, por ejemplo, pueden causar sedación excesiva, confusión, caídas, problemas cognitivos y otros efectos adversos que afectan negativamente la calidad de vida de los mayores.
5) Promoción de enfoques alternativos: Reducir las sujeciones físicas y farmacológicas en los mayores fomenta la búsqueda de enfoques alternativos para la atención y el manejo de los problemas que pueden llevar a su uso. Se promueve el uso de estrategias no farmacológicas, como terapias ocupacionales, terapias cognitivas, modificaciones del entorno y programas de actividad física, que pueden tener resultados positivos sin la necesidad de sujeciones.
7) Mejora de la calidad del cuidado: Al reducir las sujeciones, se promueve una atención más centrada en la persona, que respeta su autonomía y preferencias. Esto puede llevar a una mayor satisfacción del residente y de sus familias, así como a una mayor satisfacción y bienestar del personal de atención. Además, la reducción de sujeciones puede resultar en una atención más segura y de mejor calidad en general.
En resumen, reducir las sujeciones físicas y farmacológicas en los mayores es importante para garantizar su dignidad, autonomía, seguridad y calidad de vida. Promueve enfoques alternativos de cuidado, evita los efectos secundarios de los medicamentos y mejora la calidad general de la atención proporcionada.
ECG- Instituto Alzheimer y Demencias
¿Quieres conocer los distintos tipos de sujeciones utilizadas y cómo podemos trabajar para reducirlas y que las personas mayores mejoren su calidad de vida? No te pierdas nuestro curso:
Formación online. Fecha de inicio: 29 de junio de 2023

- OBJETIVOS:
- PROMOCIÓN DE VERANO: HAZ ESTE CURSO+CURSO"ACP: ATENCIÓN CENTRADA EN LAS PERSONAS EN RESIDENCIAS Y DOMICILIOS" CON UN DESCUENTO EN ESTE DEL 60%. Un curso 147 euros, dos cursos 197 euros
TODA LA INFORMACIÓN PINCHANDO AQUÍ
Si no quieres perderte nuestros post y formaciones, rellena el siguiente formulario sin compromiso:

Este es un post eminentemente práctico, pero es sólo una muestra de lo que desarrollamos en nuestro curso “REHABILITACIÓN Y ESTIMULACIÓN COGNITIVA DE LA ATENCIÓN Y FUNCIONES EJECUTIVAS” del que podéis ver más información pulsando AQUÍ.
A continuación tienes algunos ejercicios que pueden ser útiles para rehabilitar la atención en pacientes con daño cerebral o demencia:
1- Ejercicios de atención selectiva: Pídele al paciente que se centre en un estímulo específico mientras ignora otros estímulos irrelevantes. Por ejemplo, puedes pedirle que encuentre y marque todas las letras "A" en un texto o que escuche y repita sólo las palabras que empiecen con un sonido particular.
2- Ejercicios de atención sostenida: Pide al paciente que mantenga la concentración en una tarea o estímulo durante un período de tiempo prolongado. Por ejemplo, puedes pedirle que cuente el número de veces que escucha una palabra específica en una grabación o que siga una secuencia de números y repita solo los pares.
3- Ejercicios de atención dividida: Presenta al paciente múltiples tareas o estímulos y pídele que preste atención a varios de ellos simultáneamente. Por ejemplo, puedes pedirle que escuche una historia y responda a preguntas sobre ella al mismo tiempo que clasifica objetos en diferentes categorías.
4- Ejercicios de atención alternante: Alterna entre diferentes tareas o estímulos y pide al paciente que cambie su atención de una tarea a otra. Por ejemplo, puedes pedirle que resuelva una serie de cálculos matemáticos y luego complete un rompecabezas visual.
5- Ejercicios de atención visual: Proporciona al paciente una imagen o un dibujo detallado y pídele que encuentre objetos específicos o diferencias entre dos imágenes similares.
6- Juegos de memoria: Utiliza juegos de memoria, como emparejar cartas o recordar secuencias de objetos o números, para estimular la atención y la memoria de trabajo del paciente.
7- Ejercicios de atención auditiva: Lee en voz alta una serie de palabras o números y pide al paciente que repita la secuencia en orden inverso o que identifique palabras o números específicos dentro de la secuencia.
8- Ejercicios de resolución de problemas: Presenta al paciente situaciones o problemas desafiantes que requieran atención y concentración para encontrar soluciones.
Recuerda que siempre hay que adaptar los ejercicios a las habilidades y capacidades del paciente, comenzando con tareas más simples y aumentando gradualmente la dificultad. También es importante proporcionar retroalimentación y refuerzo positivo para mantener la motivación del paciente durante el proceso de rehabilitación.
ECG- Instituto Alzheimer y Demencias
¿Sientes que necesitas profundizar en este concepto tan apasionante e interesante? No te pierdas nuestro curso
Inicio: 15 de JUNIO de 2023

OBJETIVO DEL CURSO:
- Curso teórico -práctico: Manuales +Videoclases
* APROVECHA LA OFERTA Y HAZ ESTE CURSO + CURSO "REHABILITACIÓN DE LA MEMORIA Y LAS HABILIDADES VISOESPACIALES", CON UN DESCUENTO EN ÉSTE, DE MÁS DEL 50%.
Un curso 147 euros, dos cursos 197 euros
¿NO QUIERES PERDERTE NINGUNO DE NUESTROS POST? Rellena el siguiente formularios sin comprimso:

La rehabilitación de la atención en personas con daño cerebral es un proceso importante para ayudarles a mejorar su capacidad para enfocar y mantener la atención en tareas y actividades diarias. En el curso que hemos desarrollado, verás éstas y otras más mucho más en profundidad (MÁS INFO AQUÍ), pero os ponemos a continuación algunas estrategias y enfoques comunes utilizados en la rehabilitación de la atención:
1) Evaluación inicial: Antes de comenzar cualquier programa de rehabilitación, es importante realizar una evaluación exhaustiva de las
habilidades de atención de la persona. Esto puede incluir pruebas estandarizadas, observación clínica y entrevistas con el individuo y sus cuidadores, para comprender las áreas específicas de
dificultad y establecer objetivos específicos de rehabilitación.
2) Entrenamiento en técnicas de atención: Se
pueden enseñar técnicas específicas para ayudar a mejorar la atención, como el uso de estrategias de autorregulación, la estructuración del entorno, la reducción de distracciones y el uso de
señales de recordatorio visuales o auditivas. Estas técnicas pueden ayudar a la persona a enfocar su atención y mantenerla durante períodos más prolongados.
3) Ejercicios de atención selectiva: Se pueden realizar ejercicios que requieran que la persona seleccione y se enfoque en estímulos
relevantes, mientras ignora distracciones irrelevantes. Esto puede incluir actividades como buscar información específica en una lectura o identificar y seguir instrucciones precisas entre
otros.
4) Ejercicios de atención sostenida: Se pueden realizar actividades que requieran que la persona mantenga la atención en una tarea o
actividad durante un período de tiempo determinado, que puede ser más o menos prolongado, en función de sus estado cognitov. Esto podría implicar la realización de rompecabezas, la lectura
de un libro, la práctica de una habilidad específica durante un período de tiempo extendido etc.
5) Entrenamiento de la memoria de trabajo: La atención y la memoria de trabajo están estrechamente relacionadas. Se pueden realizar
ejercicios que desafíen la memoria de trabajo, como recordar y repetir secuencias de números o letras en orden inverso, realizar tareas de seguimiento y cumplimiento de instrucciones complejas o
trabajar con actividades de razonamiento lógico.
6) Uso de tecnología: La tecnología puede ser una herramienta útil en la rehabilitación de la atención. Se pueden utilizar aplicaciones
móviles y programas de entrenamiento cerebral diseñados específicamente para mejorar la atención y la concentración.
7) Sesiones de terapia individual y grupal: Las sesiones de terapia individual y grupal dirigidas por profesionales capacitados, pueden ser
beneficiosas para abordar los desafíos específicos de atención y brindar apoyo emocional y estrategias de afrontamiento.
Es importante recordar que cada persona con daño cerebral es única y puede requerir enfoques y estrategias de rehabilitación personalizados. Es recomendable trabajar con un equipo multidisciplinar de profesionales de la salud, como neurólogos, terapeutas ocupacionales y neuropsicólogos, para desarrollar un programa de rehabilitación de atención individualizado y efectivo.
¿Sientes que necesitas profundizar en este concepto tan apasionante e interesante? No te pierdas nuestro curso
Inicio: 10 de FEBRERO de 2025

- ¿QUÉ TE OFRECE ESTE CURSO ONLINE?:
¿NO QUIERES PERDERTE NINGUNO DE NUESTROS POST? Rellena el siguiente formularios sin comprimso:

El mindfulness puede ser una práctica beneficiosa para las personas mayores, ya que puede ayudarles a cultivar la atención plena, la relajación y el bienestar emocional. Aquí tienes algunas sugerencias sobre cómo realizar mindfulness con personas mayores:
- Instrucciones claras: Explica a la persona mayor en qué consiste el mindfulness y cómo pueden participar. Utiliza un lenguaje claro y
sencillo para asegurarte de que comprendan las instrucciones.
- Ambiente tranquilo: Crea un entorno
tranquilo y libre de distracciones. Puedes apagar la televisión o la radio y asegurarte de que el espacio esté ordenado y tranquilo.
- Práctica de la respiración consciente: La respiración consciente es una técnica fundamental en el mindfulness. Pide a la persona mayor que
se siente cómodamente y preste atención a su respiración. Anímala a sentir cómo el aire entra y sale de su cuerpo, centrándose en las sensaciones físicas.
- Exploración sensorial: Invita a la persona mayor a utilizar sus sentidos para explorar el momento presente. Puedes guiar una breve
meditación en la que presten atención a los sonidos, las sensaciones físicas, los olores o los sabores presentes en el entorno.
- Movimiento consciente: Anima a la persona mayor a realizar movimientos lentos y conscientes, como estiramientos suaves o caminar despacio.
Puedes guiarlos para que presten atención a las sensaciones corporales y se conecten con su cuerpo en movimiento.
- Práctica de la alimentación consciente: Puedes realizar una actividad de alimentación consciente con la persona mayor, animándola a prestar
atención plena a los sabores, las texturas y las sensaciones al comer. Pídeles que coman despacio, saboreando cada bocado y estando conscientes del proceso de comer.
- Práctica de la gratitud: Anima a la persona mayor a reflexionar sobre cosas por las que están agradecidos. Pueden compartir en voz alta o
escribir en un diario algunas cosas positivas o momentos gratificantes de su vida.
Recuerda adaptar las prácticas de mindfulness a las necesidades y capacidades individuales de cada persona mayor. Algunas personas pueden preferir sesiones más cortas, mientras que otras pueden disfrutar de sesiones más largas. Es importante tener en cuenta cualquier condición de salud o limitaciones físicas al seleccionar las prácticas adecuadas.
Si te resulta interesante la práctica de Mindfulness, PROFUNDIZAR EN EL TEMA Y SABER CÓMO APLICARLA en personas mayores, con un programa de 8 semanas validado empíricamente, puedes reservar plaza en nuestro curso
INSCRÍBETE, INICIO 2 JUNIO DE 2023

Programa del curso, tres módulos formativos:
Si no quieres perderte nuestros post, rellena el siguiente formulario sin compromiso:

La terapia de reminiscencia es un enfoque terapéutico utilizado frecuentemente en el trabajo con personas mayores en centros especializados. Se basa en el principio de que las personas mayores se pueden beneficiar de los recuerdos y compartir experiencias pasadas significativas.
Esta terapia busca estimular la memoria, promover la comunicación y proporcionar una sensación de bienestar emocional. Durante las sesiones de terapia de reminiscencia, se anima a los participantes a recordar eventos, lugares, personas y actividades de su pasado.
La terapia de reminiscencia se puede hacer a través de diversas técnicas. Algunas de ella las indico a continuación:
Cada persona es única, por lo que es importante adaptar la terapia de reminiscencia a las necesidades, preferencias y capacidades individuales. Un profesional de la salud especializado en el cuidado de personas mayores puede ayudar a seleccionar la forma de terapia de reminiscencia más adecuada para cada caso.
Es una de las intervenciones psicosocial más efectiva y popular en personas con deterioro cognitivo y demencias.
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?
" EXPERTO EN TERAPIA DE REMINISCENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA"

INFORMACIÓN Y RESERVA DE PLAZAS AQUÍ
Si no quieres perderte nuestros post y noticias, rellena el formulario sin compromiso

Cuando trabajamos con una persona que tiene un diagnóstico Alzheimer u otro tipo de demencia, debemos seleccionar la mejor terapia no farmacológica (tfn) para ella, y esta elección va a depender de varios factores, como el tipo y la etapa de la demencia, las necesidades individuales del paciente, la disponibilidad de recursos que hay...
A continuación, te indico algunas tnf, que son altamente utilizadas en el tratamiento de la demencia:
Siempre hay que tener en cuenta que cada persona es única y detrás hay toda una historia de vida, por lo hay que hacer una valoración global, para ver su estado cognitivo, físico, funcional y emocional, y así saber qué tnf son las más adecuadas para cada uno de nuestros pacientes.
Conociendo al paciente y sabiendo su estado global, podremos proponer y hacer las tnf adaptadas, porque no es lo mismo una sesión de musicoterapia, o reminiscencia en un paciente leve, que uno moderado que es uno severo. Es necesario conocer todas las terapias que tenemos a nuestra disposición y saber cómo aplicarlas en los diferentes grados de deterioro cognitivo, fúncional y físico.
Rebeca González (Psicóloga)
Si quieres especializarte más sobre demencias, valoraciones, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo, ayudar a familiares y mucho más, esta formación te interesa:
RESERVA TU PLAZA para la 10ª Edición del Curso y APROVECHA AHORA LOS 100 EUROS DE DESCUENTO EN NUESTRO CURSO
"Estimulación Cognitiva Global en Pacientes con Alzheimer u otras Demencias"


Los pacientes con demencia ven afectadas sus funciones cognitivas, y puede ser muy difícil de afrontar tanto para el paciente como para su familia. Aunque no existe una cura para la demencia, hay varias terapias no farmacológicas que pueden mejorar la calidad de vida de las personas con esta condición. En nuestro Curso “Nuevas Perspectivas de Intervención en el Manejo del Deterioro Cognitivo y la Demencia” tratamos en detalle todas estas y alguna más:
|
· Estimulación cognitiva clásica |
· Estimulación sensorial |
|
· Ejercicio físico |
· Terapia de reminiscencia |
|
· Musicoterapia |
· Terapia de validación |
|
· Arteterapia |
· Ocio terapéutico |
|
·Terapia o actividades asistidas con animales |
· Terapia con muñecos |
|
· Terapia hortícola |
· Roboterapia y Muñecoterapia |
|
· Método Montessori |
· Realidad virtual en demencias |
|
· Wiiterapia y otras nuevas TICs |
· Mindfulness para mayores |
Aquí te menciono brevemente algunas de ellas y cómo actúan:
Es importante recordar que cada persona con demencia es única, y lo que funciona para una persona puede no funcionar para otra. Es importante que como profesionales sepamos aplicar las terapias no farmacológicas más efectivas para cada persona individual.
¿ Si deseas transformar tu práctica y estar preparado para los desafíos actuales en la atención a la tercera edad y la demencias No te pierdas nuestro CURSO
¡Pulsa AQUÍ para más información y reserva tu plaza hoy mismo. FECHA DE INICIO: 27 DE MARZO DE 2025

¿No quieres perderte ninguno de nuestros post y noticias? Rellena el siguiente formulario:

El Montreal Cognitive Assessment (MoCA) y el Test Your Memory (TYM) son pruebas neuropsicológicas ampliamente utilizadas para evaluar el funcionamiento cognitivo en adultos, y son particularmente útiles para evaluar el deterioro cognitivo leve y la demencia.
El MoCA es una prueba que evalúa la memoria, la atención, el lenguaje, las habilidades visoespaciales, la orientación y el razonamiento abstracto. La prueba consta de 30 preguntas y se tarda unos 10-15 minutos en completar.
Por otro lado, el Test Your Memory (TYM) es una prueba que evalúa la memoria, la atención, el lenguaje, las habilidades visoespaciales y el razonamiento abstracto. La prueba consta de 10 preguntas y se tarda unos 10-15 minutos en completar.
Ambas pruebas pueden ser útiles para detectar el deterioro cognitivo temprano y para monitorear el progreso del deterioro cognitivo en el tiempo.
Aunque el Test Your Memory (TYM) y el Montreal Cognitive Assessment (MoCA) comparten algunas similitudes en cuanto a que son pruebas de evaluación cognitiva, existen algunas diferencias significativas entre ellas. A continuación, se presentan algunas de las principales diferencias entre el TYM y el MoCA:
1) Longitud: El MoCA es una prueba más larga que el TYM, con 30 preguntas en comparación con las 10 preguntas del TYM.
2) Áreas cognitivas evaluadas: Ambas pruebas evalúan la memoria, la atención, el lenguaje, las habilidades visoespaciales y el razonamiento abstracto. Sin embargo, el MoCA también incluye una sección de orientación espacial y temporal, mientras que el TYM incluye una sección sobre habilidades praxicas y habilidades de cálculo.
3) Sensibilidad y especificidad: La sensibilidad y la especificidad del MoCA y el TYM para detectar el deterioro cognitivo leve y la demencia varían según los estudios y la población evaluada. En general, parece que el MoCA tiene una sensibilidad ligeramente mayor para detectar el deterioro cognitivo leve y la demencia que el TYM, aunque la especificidad de ambos tests es similar.
En resumen, tanto el MoCA como el TYM son herramientas útiles para la evaluación cognitiva y la detección temprana del deterioro cognitivo y la demencia. Ambas pruebas tienen fortalezas y limitaciones, y la elección de una prueba u otra dependerá del contexto clínico y de las preferencias del evaluador.
Es importante destacar que estas pruebas no son diagnósticas por sí mismas, sino que deben ser utilizadas como parte de una evaluación integral que incluya entrevistas clínicas, pruebas adicionales y, posiblemente, evaluaciones de neuroimagen. Además, estas pruebas no deben ser utilizadas para evaluar la inteligencia o el potencial cognitivo, sino más bien para evaluar la presencia o ausencia de deterioro cognitivo y/o demencia.
Si quieres especializarte en aprender a hacer valoraciones correctas, qué test y baterías son los más adecuados para evaluar cada función cognitiva y en base a esto preparar tus sesiones de terapia esta formación te interesa:
ÚLTIMOS DÍAS, RESERVA TU PLAZA EN NUESTRO CURSO
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- OBJETIVOS DEL CURSO:
- Conocer las principales pruebas de evaluación neuropsicologicas en demencias.
- La evaluación de las funciones cognitivas
- Habilidades del profesional y conocimientos básicos para hacer una evaluación.
- Conocer el protocolo de evaluación básico para el diagnóstico.
Si no quieres perderte nuestros post e informaciones de cursos, rellena el siguiente formulario sin compromiso:

La evaluación neuropsicologica es un procedimiento clave en el diagnóstico y seguimiento de las demencias.
En general, la evaluación neuropsicológica tiene como objetivo evaluar el funcionamiento cognitivo y el comportamiento emocional de la persona. La evaluación se realiza mediante una serie de pruebas y entrevistas que miden diferentes áreas cognitivas, como la memoria, la atención, el lenguaje, las habilidades visoespaciales y el razonamiento.
En el caso de las demencias, la evaluación neuropsicológica se centra en evaluar el grado y tipo de deterioro cognitivo presente. La evaluación puede incluir pruebas estandarizadas como el Mini-Mental State Examination (MMSE), el Montreal Cognitive Assessment (MoCA) y el Test de Dibujo del Reloj (TDR). Estas pruebas proporcionan una medida objetiva del grado de deterioro cognitivo y pueden utilizarse para realizar comparaciones longitudinales para seguir el progreso de la enfermedad de la persona.
Además de estas pruebas, la evaluación neuropsicológica también puede incluir entrevistas con el paciente y los cuidadores para recopilar información sobre el funcionamiento cotidiano y las habilidades sociales y emocionales de la persona. También pueden utilizarse pruebas de imagen cerebral, como la tomografía por emisión de positrones (PET) y la resonancia magnética (RM), para evaluar el grado de daño cerebral en áreas específicas del cerebro.
En general, la evaluación neuropsicológica es una herramienta valiosa para el diagnóstico temprano y el seguimiento de las demencias, ya que permite una evaluación completa y objetiva del grado y tipo de deterioro cognitivo presente. Además, esta evaluación es útil para planificar y monitorizar las intervenciones terapéuticas y proporcionar una guía de intervención para la estimulación cognitiva y el cuidado de la persona con demencia.
Los test y pruebas a utilizar no deben ser las mismas en caso de un posible deterioro cognitivo Leve (DCL) que en el caso de un paciente con una demencia ya instaurada.
Rebeca González
Si quieres especializarte más sobre demencias, valoraciones, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo, ayudar a familiares y mucho más, esta formación te interesa:
RESERVA TU PLAZA para la 10ª Edición del Curso y APROVECHA AHORA LOS 100 EUROS DE DESCUENTO EN NUESTRO CURSO
"Estimulación Cognitiva Global en Pacientes con Alzheimer u otras Demencias"

Si no quieres perderte nuestros post e informaciones de cursos, rellena el siguiente formulario sin compromiso:

La pedagogía Montessori, originalmente desarrolada para niños, también se ha aplicado en la atención de personas mayores.
El enfoque Montessori en personas mayores, se basa en la creencia de que los mayores tienen derecho a mantener su autonomía y su dignidad, y que deben ser tratadas como individuos únicos con necesidades y habilidades específicas
La aplicación del método Montessori en el cuidado de personas mayores, implica la creación de un entorno que promueva la participación activa y el compromiso de las personas mayores en su propio cuidado. Ésto se logra a través de actividades que fomentan en uso de habilidades físicas, cognitivas y sociales.
Algunas de las características del método Montessori que se aplican en personas mayores incluyen:
1.ENTORNO PREPARADO
Se crea un ambiente que se adapta a las necesidade y capacidades individuales de cada persona mayor. El espacio se organiza para que sea fácilmente accesible y seguro para el movimiento y la interacción.
2. ACTIVIDADES SIGNIFICATIVAS
Se crea un ambiente que se adapta a las necesidades y capacidades individuales de cada persona mayor. El espacio se organiza para que sea fácilmente accesible y seguro para el movimiento y la interacción social.
3. AUTONOMÍA
Se fomenta la independencia y la toma de decisiones por parte de las personas mayores en su propio cuidado, permitiéndoles participar activamente en las actividades diarias, como la preparación de alimentos, la limpieza y la atención personal.
4. COMUNIDAD INTERGENERACIONAL
Se busca la inclusión de personas mayores en la comunidad en general, incluyendo a niños y jóvenes, para promover la interacción social y la comprensión entre diferentes generaciones.
La aplicación del enfoque Montessori en personas mayores puede tener beneficios en su calidad de vida, mejorando su estado de ánimo, su bienestar emocional y su salud física. También puede ayudar a las personas mayores a mantener su independencia y su sentido de autonomía, al tiempo que fomenta la inclusión en la comunidad en general.
Lo bueno del método Montessori es que se puede adaptar a todos los estados cognitivos, y se puede por lo tanto trabajar con él en personas mayores, en personas con Deterioro Cognitivo Leve y en personas ya con demencia en diferentes grados.
¿Necesitas formarte en el Método Montessori adaptado a las personas mayores,
con deterioro cognitivo y demencias para poder trabajar con él?
"MONTESSORI PARA PERSONAS MAYORES
CON DETERIORO COGNITIVO LEVE O DEMENCIA"

Objetivos:
1. Las personas mayores en el contexto actual.
2. Qué es el método Montessori
3. Montessori en el ámbito de la geriatría. De la teoría a la práctica
4. Áreas de trabajo mediante el método Montessori en la tercera edad con DCL o demencia
5. Planificación de actividades y talleres mediante el método Montessori
TODA LA INFORMACIÓN PULSANDO AQUÍ
Si no quieres perderte nuestros post e informaciones, rellena el siguiente formulario sin compromiso:

Para superar un proceso de duelo es fundamental pasar por una serie de etapas, son las llamadas "etapas del duelo". Éstas etapas, son una serie de respuestas emocionales y psicológias, que las persona pueden experimentar después de tener una pérdida significativa, como la muerte de un ser querido, una ruptura amorosa, la pérdida de un trabajo etc.
Aunque todas las personas experimentan las mismas etapas del duelo, hay diferenes autores que hablan de ellas. A continuación, te dejo las cinco etapas generales que describió la psicóloga Elisabeth Kubler-Ross (1969)
1.NEGACIÓN:
En la primera etapa, la persona puede tener dificutades para aceptar la realidad de la pérdida y puede negar lo que ha ocurrido. Puede llegar incluso a sentirse desconectada de la realidad o rechazar las explicaiones de la pérdida.
2. IRA
En la segunda etapa, la persona puede experimentar sentimientos de ira, frustración o resentimiento. Incluso puede sentirse enojada con la persona que falleció, con ellos mismos o con el mundo en general.
3. NEGOCIACIÓN
En la tercera etapa, la persona puede tratar de negociar con la realidad de la pérdida. Pueden intentar hacer acuerdos con ellos mismos o con una fuerza superior para que la situación cambie o para que la persona que perdieron regrese.
4. DEPRESIÓN
En la cuarta etapa, la persona puede experimentar tristeza profunda y un sentido de vacío. Pueden sentirse abrumada por la pérdida y puede tener dificultades para encontrar alegría en las cosas que solían disfrutar.
5. ACEPTACIÓN
En la última etapa, la persona comienza a aceptar la realidad de la pérdida y a encontrar maneras de vivir con ella. Puede comenzar a mirar hacia el futuro y encontrar nuevas formas de vivir y de encontrar significado y propósito en la vida
Es importante tener en cuenta que estas etapas no siempre siguen un orden lineal, y no todas las personas experimentan todas las etapas. Además, las personas pueden pasar por estas etapas en diferentes momentos y en diferentes formas, y el proceso de duelo puede ser diferente para cada persona.
También es importante destacar que el proceso de duelo es un proceso individual y puede durar diferentes períodos de tiempo, según la persona y la situación.
Hay personas que necesitan ayuda para poder sobrellevar la situación de una pérdida, y es ahí cuando se busca a un psicólogo para que les ayude en todo este proceso.
Si quieres especializarte más sobre demencias, valoraciones, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo, ayudar a familiares y mucho más, esta formación te interesa:
ÚLTIMOS DÍAS CON 100 EUROS DE DESCUENTO EN NUESTRO CURSO
"Estimulación Cognitiva Global en Pacientes con Alzheimer u otras Demencias"


Las siglas EMDR (Eye Movement Desensitization and Reprocessing) significan Desensibilización y Reprocesamiento por Movimientos Oculares.
Estas siglas se refieren a un método terapéutico, estructurado y compuesto por un protocolo de ocho fases, en las que se llevan a cabo tareas de evaluación e intervención en el paciente.
El EMDR nació a finales de los años 80, y fue desarrollado por la doctora Francine Shapiro. Inicialmente, se desarrolló para el tratamiento del Trastorno de Estrés Postraumático (TEPT), aunque después, gracias al crecimiento de la investigación de este método, también se ha utilizado para atender otras problemáticas psicológicas.
- ¿QUÉ ES UN TRAUMA?
La palabra trauma significa “herida”, y se define como un proceso que se da ante la exposición a una situación que supone una amenaza para la persona y que sobrepasa los recursos de ésta para afrontarla de forma adecuada. Este proceso está compuesto por una serie de reacciones fisiológicas, emocionales, cognitivas y conductuales, bajo las cuales responde la persona a la situación. Por otro lado hay que diferenciar entre TEPT y trauma complejo.
Ante un trauma, en personas con mayor desregulación emocional, con creencias negativas y disfuncionales y/o que suele recurrir a un afrontamiento negativo y disfuncional cuando aparece una situación amenazante, se observa un mayor riesgo de que la persona no pueda adaptarse a la situación de forma adecuada y, por tanto, haya más probabilidad de que la experiencia resulte traumática, y haya un mayor riesgo de desarrollarse un TEPT.
Ddebido a que cada persona es única, tiene un patrón distinto de regulación emocional, unas creencias diferentes en comparación al resto de personas, y un modo de afrontar las situaciones estresantes y amenazantes muy concreto, encontramos que cada individuo puede dar una respuesta distinta ante una situación con posibilidad de ser traumática.
Lo que suele pasar ante un suceso traumático, es la reexperimentación del suceso traumático, al producir éstos una serie de sensaciones muy desagradables en la persona; esta tiende a evitar todos los recuerdos, pensamientos, así como las emociones asociadas al evento, con el objetivo de no experimentar ese malestar emocional y no responder en estado de alerta e hiperactivación, creyendo que así se va a sentir mejor o se va a recuperar.
Sin embargo, este mecanismo de defensa, al contrario de lo que cree la persona, mantiene toda la sintomatología del TEPT, porque ésta no llega a afrontar el suceso traumático de forma adaptativa, sino que tiende a evitarlo continuamente y a responder ante él con un alto nivel de activación, angustia y malestar emocional.
Con la utilización del EMDR, se permite que el paciente procese de forma adaptativa los eventos o circunstancias pasados que provocaron la sintomatología de estrés postraumático, pero también los detonantes y los estímulos que provocan la sintomatología en el presente. Así, el paciente consigue procesar de forma adaptativa los sucesos traumáticos, dejando de responder en estado de alerta o angustia, y pudiendo reducirse la sintomatología clínica.
Cuando la información de un determinado suceso traumático se procesa de forma desadaptativa y queda fragmentada en nuestra memoria, el procedimiento terapéutico del EMDR se utiliza para que esa información pueda volver a procesarse, pero, de forma adaptativa, para que así la persona pueda integrar la experiencia y deje de responder de forma traumática ante ella.
- EVIDENCIA EMPÍRICA DE LA TÉCNICA EMDR
En cuanto a su evidencia empírica, aunque aún faltan más estudios, si se ha visto resultados positivos, y la Guía de Práctica Clínica (GPC) de la Asociación Americana de Psiquiátrica (APA) y de la Sociedad Internacional para el estudio del estrés postraumático, recomiendan el EMDR como un tratamiento eficaz para el TEPT.
El EMDR no sólo muestra buenos resultados cuando el paciente presenta un diagnóstico claro de TETP, sino también cuando el paciente ha vivido alguna situación traumática y presenta algún tipo de sintomatología postraumática. Por ejemplo, una persona ha podido vivenciar una situación de trauma en su historia, y presentar una sintomatología similar a la del TEPT, y en este caso también podría entrar el diagnóstico de una demencia (recibir la noticia el propio afectado o su familiar).
- EMDR Y CAMBIOS CEREBRALES
Los resultados positivos se aprecian también en el cerebro. Es decir, la eficacia del EMDR se demuestra también por los cambios que se producen a nivel cerebral.
Resumidamente, estos son algunos de los aspectos que se han observado mediante pruebas de neuroimagen de los efectos y cambios positivos que produce el EMDR en el cerebro:
El hecho de que con el EMDR ayude a aumentar el tamaño del hipocampo o la actividad interhemisférica, puede ser algo sumamente importante y significativo para enlazar este procedimiento a las patologías de deterioro cognitivo y algunas demencias, en fase muy inicial.
A día de hoy, hay investigación sobre ésto que está explicada con detallle en nuestro curso, en el que profundizamos en qué es lo qué se ha observado en relación al empleo del EMDR en pacientes con demencia.
Si te interesa este tema, profundizar en otras aplicaciones de uso de EMDR
y cómo llevar a cabo esta terapia con pacientes con Deterioro Cognitivo Leve o Demencia,
RESERVA TU PLAZA en nuestro Curso:
Inicio 25 de septiembre de 2024 - PLAZAS LIMITADAS,

OBJETIVOS DEL CURSO:
1) Entender en qué consiste el Deterioro Cognitivo
en el envejecimiento, en las Demencias y explicar las características más importantes de los diferentes tipos de Demencia.
2) Conocer los Conceptos de la Intervención
Psicológica con EMDR, y las fases que lo componen.
3) Implementar el Protocolo EMDR en casos de
Demencia, sabiendo sobre qué Funciones Cognitivas podemos trabajar, qué sintomatología estamos tratando y qué cambios a nivel Cognitivo y Emocional podemos conseguir.
4) Adaptación de la intervención EMDR en un
programa de estimulación cognitiva.
5) Intervención con EMDR en Cuidadores de personas
con Demencia
¿Quieres recibir toda la información que publicamos sobre temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

A pesar de que el EMDR se ha usado en mayor medida para el tratamiento de las experiencias traumáticas, parece que también juega un papel relevante en otras patologías, como las demencias.
Una demencia se define como un síndrome clínico y patológico caracterizado por un deterioro progresivo e irreversible de las capacidades cognitivas, físicas y funcionales de la persona.
Actualmente, conocemos que hay varios tipos de demencia, dentro de las cuales destaca la Enfermedad de Alzheimer, ya que es la más prevalente en la población mundial. Para todas ellas, existen diferentes vías de tratamiento, tanto farmacológicas como no farmacológicas.
Dentro de estas vías de tratamiento, posiblemente se haya hablado poco del papel que puede jugar una intervención como el EMDR. Sin embargo, se vienen desarrollando en los últimos años diversos estudios que tratan de ver los efectos de esta terapia en pacientes con demencia. En este sentido, la intervención mediante este proceso puede suponer importantes beneficios en dos sentidos:
1. 1. El procesamiento de experiencias traumáticas del paciente con demencia
El Trastorno de Estrés Postraumático (TEPT) se ha definido como un factor de riesgo para el deterioro cognitivo y la demencia. Así, en pacientes con algún tipo de estas patologías se ha descrito una prevalencia del TEPT entre el 4,7%-7,8%. La unión que existe entre el TEPT y la demencia es debida a que los síntomas característicos del estrés postraumático no solo se dan en la esfera psicológica y emocional de la persona, sino que también tienen un impacto a nivel cerebral, por ejemplo, sobre el hipocampo, una de las áreas principales que se deterioran también con la presencia de una demencia. De esta forma, el tratamiento mediante EMDR en personas con demencia que han vivido alguna experiencia traumática han supuesto:
2. La mejora de los síntomas psicológicos y conductuales de la demencia
El conjunto de síntomas psicológicos y conductuales son uno de los aspectos más importantes que hay que tener en cuenta a la hora de tratar una patología como la demencia. Estos síntomas aparecen en el paciente a consecuencia del avance del deterioro cognitivo que sufre la persona, y los cambios patológicos que van apareciendo en la corteza prefrontal del cerebro.
Para el tratamiento de este tipo de síntomas la primera opción de tratamiento siempre ha sido la de tipo farmacológico. Sin embargo, mediante un tratamiento complementario, que combine la vía farmacológica con la no farmacológica, por ejemplo, mediante el uso del EMDR, también se pueden observar algunos cambios positivos, tales como:
Si te interesa este tema, profundizar en otras aplicaciones de uso de EMDR y cómo llevar a cabo esta terapia con pacientes con Deterioro Cognitivo Leve o Demencia,
RESERVA TU PLAZA en nuestro Curso:
PLAZAS LIMITADAS, MÁS INFORMACIÓN PULSANDO AQUÍ

OBJETIVOS DEL
CURSO:
1) Entender en qué consiste el Deterioro Cognitivo
en el envejecimiento, en las Demencias y explicar las características más importantes de los diferentes tipos de Demencia
2) Conocer los Conceptos de la Intervención
Psicológica con EMDR, y las fases que lo componen
3) Implementar el Protocolo EMDR en casos de
Demencia, sabiendo sobre qué Funciones Cognitivas podemos trabajar, qué sintomatología estamos tratando y qué cambios a nivel Cognitivo y Emocional podemos conseguir
4) Adaptación de la intervención EMDR en un
programa de estimulación cognitiva
5) Intervención con EMDR en Cuidadores de personas
con Demencia
-Más Info:
https://www.estimulacioncognitiva.info/formacion-para-profesionales/curso-aplicacion-de-emdr-en-demencias/
¿Quieres recibir toda la información que publicamos de temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

El protocolo EMDR está compuesto de ocho fases diferentes, y con el conjunto de todas ellas se incide sobre el pasado, presente y futuro del paciente,
No se puede hablar de EMDR si no se desarrollan cada una de las fases de su protocolo. Así, sería importante abordar paso a paso cada fase del protocolo y en el orden correspondiente, para llevar a cabo la intervención de forma completa.
Esto es un principio de grandísima relevancia, porque el mayor objetivo que persigue este protocolo es el trabajo y tratamiento de las experiencias traumáticas del paciente.
NOTA IMPORTANTE: EL CONCEPTO DE TRAUMA ES MUY AMPLIO, Y TAMBIEN SUFRE UNA EXPERIENCIA TRAUMÁTICA UNA PERSONA A LA QUE LE DIAGNOSTICAN UNA ENFERMEDAD NEURODEGENERATIVA COMO PUEDE SER EL PARKINSON, EL ALZHEIMER, O SUFRE UN DAÑO CEREBRAL ADQUIRIDO, COMO PUEDE SER UN ICTUS O UN TRAUMATISMO CRANEOENCEFÁLICO POR UN UN ACCIDENTE O UN TUMOR CEREBRAL.
El estrés postraumático se puede definir como una respuesta emocional, cognitiva y física, que emite nuestro organismo ante la vivencia de una amenaza que pone en riesgo nuestra propia vida, o ante la observación y presencia de esta misma amenaza en otra persona. Para ello, se lleva a cabo la desensibilización y reprocesamiento de las experiencias traumáticas de forma adaptativa, con el fin de mejorar el bienestar y la salud psicológica de la persona
Tenemos que saber que el EMDR es una intervención muy delicada, con la que debemos tratar de tener sumo cuidado en su aplicación, y tener, como profesionales, un alto nivel de seguridad en que es el procedimiento adecuado para la mejora del bienestar de la persona a la que estemos atendiendo.
Por tanto, algo que siempre nos debemos preguntar antes de empezar a intervenir con el EMDR es:
· Qué objetivos queremos conseguir trabajando mediante este procedimiento.
· Si es el tratamiento adecuado para el paciente que tenemos.
· Si el paciente se siente seguro de trabajar mediante este tipo de intervención.
· Si el tratamiento con EMDR va a permitir que se consigan los fines terapéuticos.
- EL NIVEL DE REGULACIÓN EMOCIONAL DEL PACIENTE
Es imprescindible que antes de comenzar la desensibilización de las experiencias, nos aseguremos de que el paciente cuenta con un buen nivel de regulación emocional y, sobre todo, con recursos que le puedan ayudar a mantener su equilibrio emocional si en un momento concreto de la intervención la persona se desregula y siente un alto malestar.
Para que podamos entender mejor esto, vamos a hablar aquí de un concepto sumamente relevante: la ventana de tolerancia emocional.
La regulación emocional se puede producir por hiperexcitación o por hipoactivación. Es decir, en relación a la hiperactivación, la persona podría experimentar una alta activación fisiológica (Ej.: taquicardia, sudoración, hiperventilación, etc.), pensamientos rumiativos constantes, o un llanto incontrolable. En cambio, la persona también puede quedarse inmóvil, paralizada, o con un aplanamiento emocional o afectivo (alexitimia), características que definen al estado de hipoactivación. La hiperactivación tendría que ver con la desregulación emocional por exceso y la hipoactivación con la desregulación por defecto.
Por tanto, conociendo ahora qué es la ventana de tolerancia emocional, lo que debemos tener en cuenta antes de emplear el EMDR, es que debemos asegurarnos de que, ante un momento de desregulación emocional durante el tratamiento, por ejemplo, al visualizar mentalmente una imagen de una experiencia traumática que queramos desensibilizar y reprocesar, la persona pueda regresar a sus márgenes de ventana de tolerancia de forma independiente o con una mínima ayuda del terapeuta. Todo esto le permitirá tolerar el tratamiento mediante EMDR al poder ser capaz de entrar en contacto con el material traumático de su historia de vida.
Si te interesa este tema, profundizar en otras aplicaciones de uso de EMDR y cómo llevar a cabo esta terapia con pacientes con Deterioro Cognitivo Leve o Demencia,
RESERVA TU PLAZA en nuestro Curso:
PLAZAS LIMITADAS, MÁS INFORMACIÓN PULSANDO AQUÍ
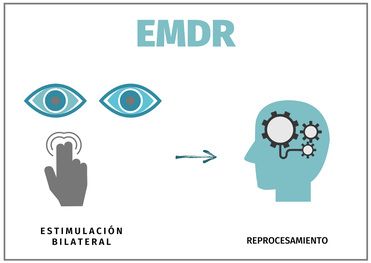
OBJETIVOS DEL
CURSO:
1) Entender en qué consiste el Deterioro Cognitivo
en el envejecimiento, en las Demencias y explicar las características más importantes de los diferentes tipos de Demencia
2) Conocer los Conceptos de la Intervención
Psicológica con EMDR, y las fases que lo componen
3) Implementar el Protocolo EMDR en casos de
Demencia, sabiendo sobre qué Funciones Cognitivas podemos trabajar, qué sintomatología estamos tratando y qué cambios a nivel Cognitivo y Emocional podemos conseguir
4) Adaptación de la intervención EMDR en un
programa de estimulación cognitiva
5) Intervención con EMDR en Cuidadores de personas
con Demencia
-Más
Info: https://www.estimulacioncognitiva.info/formacion-para-profesionales/curso-aplicacion-de-emdr-en-demencias/
¿Quieres recibir toda la información que publicamos de temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Las siglas EMDR (Eye Movement Desensitization and Reprocessing) significan Desensibilización y Reprocesamiento por Movimientos Oculares. Éstas hacen referencia a un proceso o método terapéutico, porque cuando hablamos de EMDR, no podemos decir que se trata de una técnica psicológica, como por ejemplo la reestructuración cognitiva.
El EMDR es un proceso de intervención estructurado y compuesto por un protocolo de ocho fases, en las que se llevan a cabo tareas tanto de evaluación como de intervención sobre el paciente.
Se desarrolló para el tratamiento del Trastorno de Estrés Postraumático (TEPT), aunque después veremos que, hoy en día, gracias al crecimiento de la investigación con este método, el EMDR también se ha utilizado para atender otras problemáticas psicológicas
Un estudio de 2015 publicado en la revista Journal of EMDR Practice and Research examinó el efecto de la terapia EMDR en la memoria de personas que habían experimentado un trauma. Los resultados indicaron que la terapia EMDR mejoró la memoria autobiográfica y la memoria episódica de los participantes. ¿Y si esto tambien es valido para pacientes con Demencia? En esto nos vamos a centrar en nuestro CURSO "APLICACION DEL EMDR EN DEMENCIAS"
Algunos estudios informaron que EMDR tuvo éxito en casos generalmente poco cooperativos (p. Ej. , Demencia) o improductivos (p. Ej. , Afasia). Además, en algunas condiciones médicas graves, cuando la angustia psicológica era un obstáculo. EMDR permitió la continuación del tratamiento habitual. Además, los efectos observados en situaciones no patológicas invitan a la investigación traslacional.
Os dejo un link a un artículo denominado EMDR as Treatment Option for Conditions Other Than PTSD: A Systematic Review sobre este tema (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8488430/ )
Si te interesa este tema, profundizar en otras aplicaciones de uso de EMDR y cómo llevar a cabo esta terapia con pacientes con Deterioro Cognitivo Leve o Demencia,
RESERVA TU PLAZA en nuestro Curso:
PLAZAS LIMITADAS, MÁS INFORMACIÓN PULSANDO AQUÍ

OBJETIVOS DEL
CURSO:
1) Entender en qué consiste el Deterioro Cognitivo
en el envejecimiento, en las Demencias y explicar las características más importantes de los diferentes tipos de Demencia.
2) Conocer los Conceptos de la Intervención
Psicológica con EMDR, y las fases que lo componen.
3) Implementar el Protocolo EMDR en casos de
Demencia, sabiendo sobre qué Funciones Cognitivas podemos trabajar, qué sintomatología estamos tratando y qué cambios a nivel Cognitivo y Emocional podemos conseguir.
4) Adaptación de la intervención EMDR en un
programa de estimulación cognitiva.
5) Intervención con EMDR en Cuidadores de personas
con Demencia.
¿Quieres recibir toda la información que publicamos sobre temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Las salas Snoezelen son espacios terapéuticos especialmente diseñados para proporcionar una experiencia multisensorial a las personas con necesidades especiales o discapacidades. Estas salas se utilizan comúnmente en el cuidado de personas con demencia, autismo, parálisis cerebral y otras afecciones que pueden beneficiarse de la estimulación sensorial.
Las salas Snoezelen suelen estar equipadas con luces, sonidos, aromas, texturas y objetos que proporcionan estímulos sensoriales suaves y agradables. Los pacientes pueden explorar y experimentar con estos elementos en un ambiente relajado y seguro, lo que puede ayudar a reducir la ansiedad, el estrés y la agitación.
El objetivo de las salas Snoezelen es proporcionar una experiencia sensorial placentera y sin sobrecarga sensorial, lo que puede ayudar a mejorar el bienestar emocional y físico de los pacientes. Además, las salas Snoezelen pueden ser utilizadas como una herramienta terapéutica para mejorar la cognición, la motricidad y la comunicación.
Según sean las necesidades de las personas con las que trabajamos así debería ser la sala que se diseñe. Según esta premisa tenemos salas blancas que proporcionan relajación y seguridad, suponen un entorno confortable y estarían indicadas para personas con problemas de comportamiento por exceso. Las salas negras, en cambio proporcionan activación, incrementan las posibilidades de percepción del estímulo y serían más adecuadas para problemas de comportamiento por defecto. Existen otros tipos como las salas de aventura o incluso los jardines sensoriales.
Dentro de las salas existen una serie de aparatos que conforman el equipamiento básico de las salas y cuyo análisis y formas de utilizarlos los desarrollamos en nuestro Curso "ESTIMULACIÓN MULTISENSORIAL EN DEMENCIAS Y SALAS SNOEZELEN"
En resumen, las salas Snoezelen son un recurso útil en el cuidado de personas con necesidades especiales o discapacidades, ya que proporcionan una experiencia multisensorial placentera y pueden mejorar el bienestar emocional y físico de los pacientes. Sin embargo, es importante que las salas Snoezelen se utilicen de manera adecuada y segura, y que sean administradas por personal capacitado en su uso y aplicación.
Si te interesa este tema, profundizar en la Estimulación Multisensorial, entenderla, cómo valorar al paciente para saber qué necesita y cómo llevar a cabo la terapia en las Salas Snoezelen, RESERVA TU PLAZA en nuestro Curso:

OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

La estimulación sensorial tiene como objetivo hacer surgir o incrementar la respuesta de un individuo ante el entorno, principalmente hacia los objetos y personas.
En estimulación sensorial se entiende por respuesta cualquier cambio con respecto a la situación previa. Ese cambio puede ser la aparición de una conducta, el incremento o la detención de la misma, el tiempo que dure la exposición del estímulo.Ese cambio no tiene por qué ser voluntario o implicar conciencia.
El tipo de respuestas que buscamos pueden ser conductas motoras (movimientos incluso respuestas reflejas que se producen de forma contingente a la presentación del estímulo), emocionales (risa, llanto, cambios en la expresión facial), vocales/verbales (sonidos, palabras) o cambios en las medidas psicofisiológicas (frecuencia cardíaca, respiratoria, conductancia de la piel)
Se realiza a través de las vías sensoriales que envían información a las diferentes áreas cerebrales implicadas, favoreciendo así su activación. Por tanto, las vías sensoriales son el medio, no el fin en la estimulación, el fin es hacer surgir la respuesta.
Se centra en todas las vías sensoriales por separado o combinadas, es decir, auditiva, visual, olfativa, gustativa, somatosensorial (incluye vibratoria) y vestibular. Para cada nivel sensorial se utilizan distintos tipos de estímulos, normalmente de los más básicos a los más complejos y en diferentes formas de exposición, aunque esto dependerá de los objetivos planteados. Dichos objetivos de intervención se extraen de la evaluación realizada previamente y tienen como base el nivel de funcionalidad del que parte cada persona.
- CONSIDERACIONES ESPECÍFICAS EN EL ENVEJECIMIENTO. Se requiere una cantidad específica de estimulación antes de que se haga consciente una sensación. Este nivel se denomina UMBRAL y es diferente para cada persona. En el envejecimiento este umbral puede verse aumentado para algunos de los canales sensoriales, de forma que la cantidad de estimulación necesaria para percibir la sensación se vuelve mayor. Esto es relevante a la hora de diseñar un programa de estimulación multisensorial en las personas mayores y más todavía en el caso de un deterioro cognitivo o un proceso de demencia.
Vamos a exponer aquí brevemente (en el Curso se detalla más a fondo) algunos cambios:
1) En cuanto al sistema somatosensorial, durante este proceso de envejecimiento se produce un descenso de la sensibilidad a las diferencias de temperatura y una reducción de la capacidad para detectar vibración y presión También puede aparecer un aumento de la sensibilidad al tacto porque la piel es más delgada.
2) En el sistema vestibular, pueden aparecer problemas para mantener el equilibrio ante los cambios de posición como al sentarse o levantarse y al caminar
3) En el sistema olfativo se produce una disminución de la capacidad olfatoria (hiposmia)
4) En el sistema auditivo se produce una pérdida de audición (presbiacusia) ypueden aparecer problemas para diferenciar ciertos sonidoso dificultades para entender a otros con ruido de fondo o para discriminar palabras.
5) En el sistema visual existe una tendencia a la miosis (contracción pupilar) y una menor reacción pupilar. La agudeza visual puede disminuir gradualmente y aparecer una dificultad para enfocar los ojos en algo cercano.
Si te interesa este tema, profundizar en la Estimulación Multisensorial, entenderla, cómo valorar al paciente para saber qué necesita y cómo llevar a cabo la terapia, RESERVA TU PLAZA en nuestro Curso:

OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

La estimulación sensorial es una técnica que se utiliza en el cuidado de personas con demencia para mejorar su bienestar emocional y cognitivo. Las personas con demencia pueden experimentar dificultades en la percepción sensorial, como problemas para interpretar la información visual, auditiva y táctil.
La estimulación sensorial puede incluir actividades que involucren el uso de los sentidos, como escuchar música, tocar objetos con diferentes texturas, oler aromas agradables y ver imágenes o vídeos. Estas actividades pueden ayudar a mejorar la calidad de vida de las personas con demencia al proporcionar estímulos positivos que pueden reducir la ansiedad, el estrés y la agitación.
Existen una serie de condiciones para la integración multisensorial:
1.- Que la información que llega al cerebro de las distintas modalidades por separado sea adecuada a la intensidad y duración del estímulo que las provoca
2.- Que la intensidad y duración del estímulo estén ajustados a la capacidad del sistema (si no es así provoca dolor, malestar y en el peor de los casos daños neuronales)
3.- Que los mecanismos de inhibición a nivel periférico y central funcionen para dejar pasar los datos relevantes a la corteza cerebral (si no es así se producirá ruido en el sistema)
4.- Que los estímulos sean procesados por separado, en paralelo y vueltos a integrar a nivel cortical superior
5.- Que se establezcan nuevas conexiones (esto se consigue con la repetición)
6.- Que sean significativos para el sujeto (en este último aspecto se requiere cierto nivel de conciencia)
Se ha encontrado que la estimulación sensorial puede tener efectos positivos en la función cognitiva de las personas con demencia. Por ejemplo, la música puede mejorar la memoria y la atención, mientras que las actividades que involucran la estimulación táctil pueden mejorar la función motora y la coordinación.
Recordad, la estimulación sensorial puede ser una herramienta útil en el cuidado de personas con demencia, ya que puede mejorar su bienestar emocional y cognitivo. Es importante que los profesionales de la salud y los cuidadores estén capacitados en la implementación de técnicas de estimulación sensorial adecuadas para cada persona y su situación específica.
Si te interesa este tema, profundizar en la Estimulación Multisensorial, entenderla, cómo valorar al paciente para saber qué necesita y cómo llevar a cabo la terapia, RESERVA TU PLAZA en nuestro Curso:

OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Existe evidencia por diversidad de estudios llevados con cuidadores de personas dependientes, de que cuidar a una persona enferma y dependiente, supone una fuente de estrés que puede llegar a afectar, y afecta de modo importante a la vida del cuidador.
Dada la alta dedicación que implica el cuidado de una persona dependiente, los cuidadores se sienten afectados en todos los ámbitos de su vida. La mayoría de los cuidadores, sienten que la ayuda prestada es escasa e incide negativamente en su vida cotidiana, y ese sentimiento aumenta a medida que aumenta la edad del cuidador.
El cuidado continuo de una persona dependiente, afecta mucho en el desarrollo de una vida normal del cuidador, y se producen diferentes tipos de problemas que se hacen patentes especialmente en el cuidador principal; es por ello que se les denomina “víctimas o pacientes ocultos”. A algunos cuidadores les afectan tanto la situación, que experimentan un deseo creciente de institucionalizar a su familiar.
Además de ver que su tiempo libre, las actividades de ocio, y las relaciones sociales van desapareciendo, se agregan las dificultades en la vida familiar, y en algunos casos laborales, aparte de ver alterada su propia salud, ya que los cuidadores comienzan a presentar problemas de salud física, emocional y psicológica, los cuales pueden afectar a toda la familia del enfermo, pero generalmente suelen afectar especialmente al cuidador principal.
También es frecuente que el propio cuidador niegue que esté afectado por su desempeño del rol. Niegan que los síntomas que padecen sean por el hecho de cuidar a su familiar, les cuesta aceptarlo.
Está comprobado que toda esta problemática comentada, está patente especialmente en cuidadores de enfermos de Alzheimer y otro tipo de demencias, produciéndose en ellos un estrés crónico.
Los enfermos de demencia cada vez son más y sus cuidadores son los más estudiados. El cuidado de un enfermo de Alzheimer dura una media de 8 a 15 años, y diariamente los cuidadores dedican entre 10 y 15 horas a atender a su familiar. Es por esto que los cuidadores de enfermos de demencias, son considerados un grupo especial, ya que parece ser que tienen una afectación emocional y física más marcada. Algunos estudios indican que cuidar a alguien con demencia, provoca un mayor deterioro de la salud, que cuidar a un familiar con otro tipo de enfermedad como el cáncer.
Lo que sí está claro, es que cuando se cumple un rol de cuidador de un enfermo con demencia, la afectación emocional del cuidador es mayor que la afectación física. Los problemas emocionales que cursan son: sobrecarga subjetiva, ansiedad y depresión. Cabe decir que la problemática emocional ha sido más estudiada que la física, aunque parece ser, que las dificultades físicas son muchas veces “escondidas” por los propios cuidadores, y sólo afloran a través de indicadores de salud objetivos.
De modo esquemático, las repercusiones que sufren los cuidadores de personas dependientes especialmente de demencias son:
El problema es que muchos cuidadores no tienen conocimientos de herramientas y cómo gestionar la situación para poder minimizar las repercusiones que se sufren.
Rebeca González (Psicóloga)
¿Te gustaría saber cómo poder ayudar realmente a los cuidadores, crear adecuadamente grupos de apoyo para cuidadores de enfermos de demencia, el tratamiento del duelo anticipado que sufren, ayudarles a gestionar procesos depresivos y el estrés que sufren?

Aprenderás:
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

Cuando una persona se convierte en cuidador de una persona con una enfermedad neurodegenerativa, ocurre de modo inesperado, como ya hemos comentado en el anterior post .
El día en que el médico dice el diagnóstico, es el día en el que la persona sana se plantea que su vida cambia de verdad, es cuando comienzan todas las preguntas de: “¿Y ahora qué?”; “¿Qué va a pasar?”; “¿Qué tengo que hacer?” ...
A partir de ese momento comienza una “carrera de fondo”, una experiencia muy prolongada en la que se observan diversas etapas:
1. 1)Preparación – adquisición: Etapa en la que el cuidador va aumentando su comprensión del problema, y la necesidad de ayudar de modo continuo y específico a su familiar. Generalmente esto ocurre cuando existe un empeoramiento cognitivo o físico en el enfermo.
2. 2) Promulgación – actuación: Período en el que el cuidador ejerce su rol, un rol que va cambiando, porque los problemas del enfermo también van cambiando según avanza la enfermedad. A parte, los problemas que van surgiendo no sólo son del estado del enfermo, sino que en ocasiones existen problemas añadidos originados por la situación del cuidado, como pueden ser problemas laborales, familiares, económicos etc.…
Hay que tener en cuenta que la institucionalización de un familiar, no supone el fin del rol del cuidador, ni el final, aunque si un cambio. La mitad de los cuidadores continúan visitando a su ser querido en la institución, y les proporcionan de algún modo cuidados físicos durante la visita.
Está comprobado que los altos niveles de alteración emocional que experimentan los cuidadores, perduran bastante tiempo después de la institucionalización del enfermo. De hecho, el dejar a su familiar al cuidado de profesionales en un centro socio-sanitario, provoca un aumento de la ingesta de ansiolíticos.
Son muchos los factores que influyen en que los problemas emocionales no mejoren cuando se institucionaliza al enfermo:
3. 3) Abandono: Esta etapa suele comenzar tras el fallecimiento del enfermo, y no quiere decir que termine el estrés del cuidador, que a partir de ese momento debe recomponer su vida. En ocasiones se da incluso una pérdida de identidad del cuidador, al no tener la obligación del cuidado continuo.
Los cuidadores suelen mostrar una gran fortaleza y recuperación tras la muerte de su ser querido, y algún estudio incluso muestra que existen mejorías en los niveles de depresión de los cuidadores, pero también se indica que, en muchas ocasiones, los problemas emocionales de los cuidadores no se solucionan tras el fallecimiento, persistiendo niveles clínicos de depresión incluso en un 30% de los cuidadores, al año de haber ocurrido el fallecimiento.
Por todo este largo camino por el que pasan los familiares - cuidadores de una persona dependiente, es fundamental que existea recursos para que reciban apoyo profesional.
Rebeca González (Psicóloga)
¿Te gustaría saber cómo crear adecuadamente grupos de apoyo para cuidadores de enfermos de demencia, el tratamiento del duelo anticipado que sufren, ayudarles a gestionar procesos depresivos y el estrés que sufren?

Aprenderás:
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

Cuando a una persona le comunican que un ser querido (familiar) tiene una enfermedad neurodegenerativa (Deterioro Cognitivo, Alzheimer y otro tipo de demencia) los esquemas mentales forzosamente cambian, y a partir de ese momento, la vida de ambos se va a transformar.
La realidad es, que cuando se informa al familiar de que a partir de ahora se va a convertir en un cuidador de su ser querido, se le aporta muy poca información. Básicamente se le explica un ajuste de medicación, y la recomendación de comenzar a realizar “estimulación cognitiva” en algún Centro. Pero a partir de ese momento, el que automáticamente se convierte en cuidador deberá empezar a tomar conciencia de qué es lo que pasa realmente, qué es esa enfermedad, qué repercusiones va a tener y qué es lo que debe hacer a partir de ahora.
Los cuidadores en ese momento sienten desconsuelo, agobio y mucha incertidumbre, porque deben comenzar una nueva etapa de “aprendizaje forzado”. Es por ello que el tener un grupo de apoyo debería ser una herramienta al alcance de todas las personas que se convierten en cuidadores, porque comienza la necesidad de saber qué es ser un cuidador, qué es cuidar, y qué hay que hacer para que esté bien enfermo y cuidador.
QUÉ ES CONVERTIRSE EN UN CUIDADOR
Cuidar es una tarea con una doble vertiente, en la que el cuidador primero debe conocer las necesidades de la persona con la enfermedad, y después saber cómo satisfacerlas. En el momento que una persona se convierte en cuidador, empieza una gran tarea que no se sabe cuándo va a finalizar.
Aparecerá una nueva rutina diaria, que ocupará gran parte de los recursos y energías del cuidador. En la mayoría de los casos la vida del cuidador se organizará en función del enfermo, y los cuidados atencionales deberán hacerse compatibles con las actividades de la vida diaria, incluso habrá que adaptar horarios y vacaciones a las necesidades del enfermo. Algunos cuidadores tendrán que dejar sus trabajos por la incompatibilidad laboral o de recursos económicos. Otros cuidadores quizá tengan que trasladarse al domicilio del enfermo, o al revés, el enfermo irá a casa de la persona que se convierte en cuidador (hijos).
Los cuidadores, a parte de encargarse de su ser querido a nivel instrumental (salir a la calle a pasear, recados, aseo etc..), tienen que atender a la parte emocional del enfermo, escuchar sus inquietudes, miedos, necesidades, supervisar que se encuentran bien y tienen cubiertas todas sus necesidades. Si el enfermo no se puede expresar adecuadamente, el cuidador tendrá que aprender a intuir qué le ocurre a su familia, será necesaria mucha observación.
Se trata de una búsqueda constante de bienestar y tranquilidad para el enfermo,
que puede ser agotadora mentalmente para el cuidador.
El cuidador de este modo se convierte en un elemento socio-sanitario esencial, el recurso de mayor importancia para el enfermo, que permite que éste mantenga su autonomía y funcionalidad el mayor tiempo posible, integrándolo en el entorno, estimulando capacidades todavía conservadas, y supliendo las capacidades perdidas por otras, de este modo se aumenta la supervivencia de la persona enferma.
Hay que tener en cuenta que para llevar a cabo todo esto mencionado, el cuidador ayuda a su familiar todos los días de la semana, dedicando más de 5 horas al día, algunos entre 3 y 5 horas, (el 20% de los casos) o incluso más tiempo. Pero también son muy numerosos los casos en los que no se recibe ninguna ayuda de otra persona para llevar a cabo la labor del cuidado, y no tienen ningún día libre a la semana para descansar de su función de cuidador.
En resumen y muy sintetizado, el familiar convertido en cuidador, tienen una actividad intensa y constante de cuidado, y el problema es que no está formado ni en muchas ocasiones recibe apoyo emocional.
Rebeca González (Psicóloga)
¿Te gustaría saber cómo crear adecuadamente grupos de apoyo para cuidadores de enfermos de demencia, el tratamiento del duelo anticipado que sufren, ayudarles a gestionar procesos depresivos y el estrés que sufren?


Aprenderás:
Si no quieres perderte nuestros post e información de cursos, rellena el siguiente formulario sin compromiso:

El mindfulness también es llamada la práctica de "Atención Plena". Está basado en la conciencia en el momento, es decir, en el presente de modo constante, tomar cociencia de qué hago en cada momento, dónde estoy, y no dejarme llevar por todo automatismos y el entorno.
Esta disciplina fue creada por Jon Kabat Zinn en Occidente, y señala que es una forma eficaz de conectarse con la vida. Pretende que no nos dejemos llevar por nuestras emociones y miedos, y que vivamos con conciencia plena.
¿Qué ocurre a nivel cerebral con la práctica del Mindfulness?
Esta discipina tiene la capacidad de modificar el cerebro gracias a la capacidad plástica del cerebro (neuroplasticidad).
De modo más concreto se desarrolla la mejora cognitiva de las funciones superiores como la atención y la memoria, y a nivel mental ayuda en la regulación emocional
¿Qué conclusiones se tiene de la práctica de Mindfulness en personas mayores?
En los últimos años, el Mindfulness se ha introducido como complemento terapéutico en las personas mayores, y se han hecho varios estudios para ver si es efectivo o no en esta población. Algunas conclusiones que se han extraído son:
Con estas y otras conclusiones, y que a día de hoy nuestros mayores indican que a raíz de la pandemia, sus sentimientos de indefensión, angustia, miedo, depresión... han aumentado, considero que es una buena propuesta para llevar a cabo "programas de Mindfulness" para mayores sin deterioro cognitivo y con deterioro cognitivo incipiente, en Centros de Mayores, Centros de Día, Residencias, Unidades de Memoria etc. El objetivo fundamental, la mejora la calidad
Propuesta de aplicación de un programa de Mindfulness, adaptado a mayores
A continuación tienes algunos puntos clave, de cómo se lleva a cabo este tipo de programas en personas mayores:
- El programa consta de ocho sesiones repartidas en ocho semanas
- Tomar precauciones previamente, con deterioros físicos y cognitivos que puedan afectar a la percepción, atención y memoria de la práctica de los ejercicios, evitando así estados de frustración que se pudieran llegar a producir
- Cada una de las sesiones tendrá:
La aplicación de la técnica de Mindfulness reduce el avance del Deterioro Dognitivo y el Alzheimer
Según una tesis de Domingo Quintana, en la Universidad de la Laguna, dirigida por María Teresa Miró, indica que dicha práctica reduce el avance del Alzheimer y también su psicopatología, es decir, la ansiedad, depresión, delirios y trastornos de conducta en general. Puedes ver toda la información al respecto AQUÍ.
(Toda esta información está extraída de nuestro curso "Intervención con Mindfulness en Personas Mayores o con DCL" donde se encuentra la bibliografía)
Rebeca González (Psicóloga)
¿Quieres conocer el Mindfulness y su aplicación práctica con ejercicios en personas mayores?
AMPLIAMOS PLAZO DE INSCRIPCIÓN HASTA EL 8 DE JUNIO, INSCRÍBETE PULSANDO AQUÍ
(Programa validado empíricamente de 8 semanas)

Programa del curso:
Con este programa se consigue rebajar los niveles de ansiedad, entrenar la atención, y estimular distintos procesos cognitivos. Está basado en tres módulos formativos:
Si no quieres perderte nuestros post, rellena el siguiente formulario sin compromiso:

La reminiscencia, es una imagen mental que nos llega cuando hay un estímulo que desencadena un recuerdo y nos lleva a situaciones que hemos vivido en nuestro pasado.
En los talleres de reminiscencia para personas mayores se utilizan diferentes tipos de estímulos desencadenantes: fotografías, olores, texturas, música, sabores, sonidos...
Se ha comprobado que, según envejecemos, la parte emocional de la vida es el motivo más importante para mantener satisfacción en la vida. Es por ello que la terapia de reminiscencia en mayores y en demencias es tan importante trabajarla, ya que, asociado a la emociones, se encuentra los recuerdos.
Con la terapia de reminiscencia se pretende que el adulto mayor recuerde, piense y exprese experiencias del pasado, especialmente las que fueron positivas.
OBJETIVOS TERAPÉUTICOS QUE BUSCAMOS AL REALIZAR LA TERAPIA DE REMINISCENCIA
Desde el área de la psicología los objetivos son:
Desde el área de la neuropsicología, el objetivo es:
La Terapia de Reminiscencia se utiliza dentro del contexto de las Terapias No Farmacológicas, y a través de la presentación de diversos estímulos, como se evoca la recuperación de recuerdos significativos de la historia de vida de la persona, buscando sentimientos positivos (aunque pueden llegar otros negativos, que el terapeuta ayudará manejar) como recordar la infancia, adolescencia, y adultez, generando sentimientos de bienestar y felicidad.
CÓMO HACER LA TERAPIA DE REMINISCENCIA
Cómo ya mocionamos, la reminiscencia se produce al presentarse un estímulo que desencadena un recuerdo, por lo tanto, cuando vamos a evocar a propósito recuerdos, debemos conocer bien la historia de vida de la persona, su grado de deterioro y las capacidades preservadas para presentarlo de modo adecuado.
Con nuestra colección de elementos desencadenantes, llevamos a cabo las sesiones a través de temáticas diversas. Algunas ideas:
Con la temática seleccionada es cuando ya procedemos con diversas actividades a realizar nuestras sesiones de Reminiscencia. Algunos ejemplos ( hay muchos más)
FORMAS DE REALIZAR LA TERAPIA DE REMINISCENCIA
Este tipo de terapia se puede llevar a cabo de diferentes formas, de ahí su riqueza como terapia:
Rebeca González (Psicóloga)
*Todo este contenido forma parte del curso EXPERTO EN TERAPIA DE REMINIECENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?
"EXPERTO EN TERAPIA DE REMINISCENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA"

INFORMACIÓN Y RESERVA DE PLAZAS AQUÍ
Si no quieres perderte nuestro post e informaciones de cursos, rellena el formulario sin compromiso:

El aumento de la esperanza de vida, hace que las personas tengan más tiempo para desarrollar patologías, y el deterioro cognitivo leve y las demencias son una de las principales causas de discapacidad en las personas mayores.
Debido al aumento de esta esperanza de vida y los "fallos de memoria", cada vez hay más investigación, programas de estimulación cognitiva, centros especializados, y diversas acciones enfocadas a esta temática.
Es por esto que los profesionales que trabajan con mayores, deben conocer en profundidad los instrumentos de evaluación neuropsicológica para saber los que hay, cuáles son los más adecuados a utilizar en este tipo de población ( deterioro cognitivo).
Con la evaluación neuropsicológica, se busca comprobar
qué funciones cognitivas estás afectadas, cuáles conservadas, y en qué grado.
Para hacer la evaluación neuropsicológica debemos:
Con todos los datos que recogemos, creamos nuestro informe donde indicaremos el perfil cognitivo del paciente, nuestra propuesta de intervención y seguimiento personal para el paciente.
El diagnóstico del tipo de deterioro cognitivo, los procesos cognitivos, su funcionalidad, su estado de ánimo y trastornos neuropsiquiátricos, nos da un perfil de la persona afectada, y nos orienta para saber si nos encontramos ante un Deterioro Cognitivo Leve, una demencia y de qué tipo. Por otro lado, nos da una línea base a partir de la que trabajar, y a la que volveremos cuando toque una evaluación de seguimiento.
Cuanto más completa sea esta evaluación, mejor detectaremos los cambios, ya sean en positivo o en negativo.
- EVALUACIÓN DE LAS FUNCIONES COGNITIVAS
Uno de los aspectos más importantes en la evaluación neuropsicológica es la evaluación cognitiva. Valoraremos los procesos de las siguientes funciones cognitivas mediante sus test específicos y test de screening adecuados.
A continuación indico las funciones cognitivas mínimas que se deben evaluar para hacer el perfil neuropsicológico de un paciente:
Rebeca González (Psicóloga)
¿Necesitas profundizar en todos los aspectos de la EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS, para saber cómo hacer una evaluación adecuada y completa y ganar seguridad en ti mism@ a la hora de evaluar?
Puedes formarte con nuestro curso
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"

- Aprenderás:
- Contenido del Curso:
1- Objetivo de la evaluación neuropsicológica Funciones cognitivas, qué y cómo evaluar en cada una de ella
2- Aspectos a tener en cuenta en la evaluación. Habilidades de comunicación en la evaluación . Perfiles neuropsicológicos (envejecimiento normal, DCL, demencia
3-Principales pruebas en la evaluación neuropsicológica en demencias. Valoración global
4- Observación de la evaluación y administración de pruebas a dos pacientes reales y explicación de los resultados
5- Caso clínico con Test de Barcelona
6- Administración de pruebas
7-Deterioro Cognitivo Leve y tipos de demencia
Si no quieres perderte nuestro post e información de cursos, rellena el formulario sin comprimiso

¿Conoces la estimulación sensorial o multisensorial y las salas donde se puede aplicar, llamadas salas Snoezelen?
La Estimulación Multisensorial fue creada por el Dr. Andreas Fröhlich, en los años 70 en Alemania como un modelo de intervención psicopedagógica.
Hasta entonces los niños con gran discapacidad, que no estaban encamados y al cuidado de sus propios padres, recibían una atención asistencial en hospitales o residencias.
A partir de la demanda de padres con hijos con gran discapacidad Andreas Fröhlich emprendió la aventura de idear y dirigir un proyecto pedagógico y por primera vez se escolarizó en un proyecto piloto alumnos con gran discapacidad. La idea era que la educación de los niños y jóvenes con gran discapacidad era posible.
A este nuevo modelo de intervención le llamó Estimulación Multisensorial (EM)
Aunque en sus inicios la EM estuviese concebida para niños con gran discapacidad, actualmente se ha extendido a nuevos colectivos con necesidades especiales:
- Bebes prematuros
- Personas en estados de mínima consciencia (vegetativo, coma,…)
- Demencias en estadios moderados-graves
- Niños con problemas de conducta
- Personas con parálisis cerebral
- Personas con alteraciones psiquiátricas
Cualquier otra patología que derive en una incapacidad para comunicarse o limitación en el movimiento
La enfermera y pedagoga C.Bienstein adaptó este concepto para personas enfermas y personas mayores, y profundizó en su desarrollo conjuntamente con A. Fröhlich.
Algunos de los campos de aplicación actual: enfermería en cuidados intensivos, hospitales para pacientes con afectaciones neurológicas, residencias y centros de día para personas de edad avanzada
Para llevar a cabo la estimulación multisensorial que es necesario tener en cuenta los sentidos y sus receptores:
Y para esta EM se crearon las salas Snoezelen, o salas multisensoriales, con el objetivo de despertar los sentidos, y por ende las sensaciones y percepción. De este modo ayudamos a que el paciente asimile la información, y se cree un proceso de integración, con el fin de intentar mejorar la adaptación al entorno.
La estimulación sensorial fue creada para intervenir en niños con gran discapacidad, ya que éstos, debido a su neurodiversidad, no se benefician igual que las personas neurotípicas de otros tipos de actividades.
Viendo sus buenos resultados, se ha investigado la adaptación de la terapia Multisensorial en otro tipo de pacientes, y entre ellos en las personas que tienen deterioro cognitivo.
La realidad es que cuanto más afectada está la persona a nivel cognitivo, las terapias que podemos ofrecer se minimizan, y lo maravilloso de la terapia sensorial, es que está indicada incluso en pacientes afectados gravemente a nivel cognitivo, ya sea por una demencia o por un daño cerebral adquirido, entre otras patologías.
Para la realización de la estimulacion sensorial de un modo corrrecto, es necesario realizar una evaluación de la persona, y para ello existe un protocolo con el cual se detecta cómo responde el paciente a los diferentes estímulos con sus distintos canales sensoriales.
- QUÉ SE CONSIGUE CON LA ESTIMULACION SENSORIAL
Se ha comprobado que hay respuestas a estímulos, con lo cual, tenemos otra estrategia para mantener conectada a las personas a su entorno. Mantener a la persona contectada con el entorno es un éxito cuando ésta presenta una grave afectación neurológica, por lo que la terapia Multisensorial se utiliza en muchos contextos y con diversidad de pacientes.
Su objetivo principal es despertar los sentidos,
y por ende, las sensaciones y percepción
En el caso concreto de los pacientes con demencia, ya lleva varios años aplicándose y una de sus partes positivas es, que se puede utilizar hasta el final de la vida, por eso es una terapia muy adecuada para los personas con demencia severa. En este caso, en la terapia se acompaña al paciente con la presentación de estímulos, teniendo en cuenta la dosis que se da, y el tipo de respuesta de la persona. La observación es primordial.
La verdad es, que los profesionales que dan Terapia Multisensorial en Centros especializados, están encantados con las respuestas que se obtienen de los pacientes
Rebeca González (Psicóloga)
Si te interesa este tema, profundizar en la Estimulación Multisensorial, entenderla, cómo valorar al paciente para saber qué necesita y cómo llevar a cabo la terapia, RESERVA TU PLAZA en nuestro nuevo curso:

OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

En este post hablaremo de la Terapia Montessori adaptada a mayores, para respoder a la pregunta del título, y la verdad es, que SI FUNCIONA
Te indico a continuación qué te puede aportar el Método Montessori si lo aplicas en tu lugar de trabajo (Centro o Terapia Individual)
Aunque ya realices otro tipo de Terapias No Farmacológicas, el método Montessori adaptado te puede aportar mucho:
1)Mejora de la calidad de vida, por el aumento de la independencia al ayudar a mantener habilidades implicadas en la realización de actividades de la vida diaria.
2)Reducción de los trastornos conductuales como apatía y agitación, al tener la persona una mayor interacción con el entorno, lo que reduce su malestar.
3)La adaptación del Montessori se puede realizar en todos los estadios cognitivos, por lo tanto, se puede aplicar en personas sin deterioro cognitivo hasta el deterioro cognitivo más avanzado.
4)Al tener un nuevo tipo de terapia que puedes aplicar en tus pacientes, tu motivación profesional aumenta, y le da más sentido al trabajo de tu día a día, ya que tienes que "investigar" qué tipo de actividades y talleres quieres poner en marcha con tus pacientes.
Piensa que con este método, puedes trabajar también todas las áreas cognitivas superiores con otros materiales diferentes, por lo tanto, menos monotonía en tu trabajo.
5)Se puede aplicar en cualquier entorno, Residencias, Centros de Día, Centros de Mayores, Asociaciones de Mayores, Unidades de Memoria, individual en terapia a domicilio.
6)El tipo de actividades y materiales encaja muy bien en demencias moderadas y severas, un grupo en el que se comienza a reducir el tipo de terapias que podemos aportar. El método es bueno porque estimula áreas que mantienen preservadas, como la memoria procedimental y no va sólo dirigido a estimulación de funciones cognitivas superiores, las cuales, algunas ya han perdido
Esta TNF, Método Montessori, se adapta al grado de deterioro del paciente.
Los profesionales seguimos incrementando nuestros recursos terapéuticos,
aprendiendo y creciendo profesionalmente y aumentando nuestra motivación.
Rebeca González (Psicóloga)
¿Necesitas formarte en el Met. Montessori adaptado a las personas mayores, con deterioro cognitivo y demencias?. ¿Conocer en qué está fundamentado y cómo aplicarlo en los pacientes adultos?

Curso
"MONTESSORI PARA PERSONAS MAYORES
CON DETERIORO COGNITIVO LEVE O DEMENCIA"
1. Las personas mayores en el contexto actual.
2.Qué es el método Montessori
3. Montessori en el ámbito de la geriatría. De la teoría a la práctica
4. Áreas de trabajo mediante el método Montessori en la tercera edad con DCL o demencia
5. Planificación de actividades y talleres
TODA LA INFORMACIÓN PULSANDO AQUÍ
Si no quieres perderte nuestros post e informaciones, rellena el siguiente formulario sin compromiso.

La estimulación sensorial se realiza por cada canal sensorial de modo independiente. La estimulación por canales que se realiza es:
- Estimulación táctil propioceptiva: tacto, sensación y percepción del movimiento
-Estimulación vestibular: la estimulación tiene un efecto bastante “potente” y por ello debe ser aplicada con mucha atención y cuidado
-Estimulación vibratoria: ayuda a incrementar el nivel de alerta y al igual que la vestibular, es una estimulación intensa
-Estimulación olfativa: el olfato y la memoria están muy relacionados de forma que para empezar a trabajar sería recomendable tener en cuenta la historia de vida de la persona y seleccionar aquellos olores que están en la misma
-Estimulación gustativa: debería realizarse en un contexto funcional, es decir a la hora de la alimentación y en este caso podría hacerse de forma conjunta con la olfativa. Hemos de tener siempre en cuenta si existe presencia de disfagia y para qué tipo de texturas
-Estimulación auditiva: antes de comenzar la estimulación en esta área, es conveniente revisar informes de audición de la persona que indiquen si hay o no déficit en la percepción o si lo hay cuál es el grado de deficiencia auditiva, para saber cuál es la mejor posición para la presentación de los sonidos. También es conveniente consultar a la familia si hay algún sonido por el que se muestre preferencia o alguno que no tolere.
-Estimulación visual: La estimulación visual es la más compleja de trabajar porque para lograr respuestas más allá de la puramente fisiológica del parpadeo o la contracción pupilar, es necesario cierto nivel de atención y en personas gravemente afectadas, este nivel atencional no está presente
La forma de intervención también vendrá marcada por el objetivo general de la misma:
1)Rehabilitación o compensación de funciones (en el caso de un daño cerebral con posibilidad de mejora)
2) El mantenimiento de las funciones actuales (en el caso de procesos degenerativos donde se trata de ralentizar el proceso lo máximo posible)
¿Te gustaría conocer específicamente los principios básicos de cómo se debe presentar los estímulos y cómo realizar cada tipo de estimulación, en función del canal sensorial?
Rebeca González (Psicóloga)
*Esta información, forma parte de nuestro curso "Estimulación Multisensorial en Demencias y Salas Snoezelen"
¿Quieres conocer cómo se evalúan realmente los canales sensoriales, cómo crear un perfil sensorial en tus pacientes, para poder hacer una intervención de ESTIMULACIÓN SENSORIAL y en SALAS SNOEZELEN de modo correcto?
RESERVA TU PLAZA EN NUESTRO CURSO (Plazas limitadas)
Fecha de inicio: 30 de Marzo de 2023

OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

La estimulación sensorial tiene como objetivo hacer surgir o incrementar la respuesta de un individuo ante el entorno, principalmente hacia los objetos y personas.
En estimulación sensorial se entiende por respuesta cualquier cambio con respecto a la situación previa. Ese cambio puede ser:
Ese cambio no tiene por qué ser voluntario o implicar conciencia
- QUÉ RESPUESTAS BUSCA LA ESTIMULACIÓN SENSORIAL
El tipo de respuestas que buscamos pueden ser:
Se realiza a través de las vías sensoriales que envían información a las diferentes áreas cerebrales implicadas, favoreciendo así su activación. Por tanto, las vías sensoriales son el medio, no el fin en la estimulación, el fin es hacer surgir la respuesta.
La estimulación sensorial se centra en todas las vías sensoriales por separado o combinadas, es decir, auditiva, visual, olfativa, gustativa, somatosensorial (incluye vibratoria) y vestibular.
Para cada nivel sensorial se utilizan distintos tipos de estímulos, normalmente de los más básicos a los más complejos y en diferentes formas de exposición, aunque esto dependerá de los objetivos planteados. Dichos objetivos de intervención, se extraen de la evaluación realizada previamente y tienen como base el nivel de funcionalidad del que parte cada persona.
-CÓMO COMENZAR A HACER ESTIMULACIÓN SENSORIAL
Antes de comenzar a realizar una intervención en estimulación sensorial, hay que tener en cuenta una serie de aspectos,
No hay un tiempo estipulado para trabajar cada objetivo planteado en cada una de las vías sensoriales. Si no se alcanza el objetivo, deberá revisarse cada uno de los parámetros asociados a la presentación del estímulo:
Si modificando los parámetros sigue sin lograrse el objetivo, pudiera ser que las capacidades de la persona no permitan alcanzar dicho objetivo.
Rebeca González (Psicóloga)
*Esta información, forma parte de nuestro curso "Estimulación Multisensorial en Demencias y Salas Snoezelen"
¿Quieres conocer cómo se evalúan realmente los canales sensoriales, y cómo crear un perfil sensorial en tus pacientes, para poder hacer una intervención de ESTIMULACIÓN SENSORIAL Y en SALAS SNOEZELEN de modo correcto?
RESERVA TU PLAZA EN NUESTRO CURSO (Plazas limitadas)
Fecha de inicio: 18 de enero de 2023

OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Lo primero de todo, ante de empezar una intervención de estimulación sensorial, es hacer una buena valoración del estado de la persona para obtener una línea base de conductas. Para ello, se realiza:
-VALORACIÓN DE LOS CANALES SENSORIALES
En esta valoración tendremos que evaluar:
-CREACIÓN DE UN PERFIL SENSORIAL
A partir de los datos recogidos en la valoración que hemos indicado anteriormente, elaboramos un perfil sensorial del paciente. Para ello se puntúan las conductas observadas en cada canal sensorial.
También registraremos nivel de conciencia, atención, percepción e interacción con las personas, y ya tenemos nuestro perfil sensorial con el que podremos crear un plan de intervención con objetivos concretos.
Rebeca González (Psicóloga)
¿Quieres conocer cómo se evalúan realmente los canales sensoriales, cómo se realiza la valoración multisensorial y cómo crear un perfil sensorial en tus pacientes, para poder hacer una intervención de ESTIMULACIÓN SENSORIAL Y en SALAS SNOEZELEN de modo correcto?

Fecha de inicio: 30 de abril de 2025
OBJETIVOS DEL CURSO
¿Quieres recibir toda la información que publicamos de estimulación sensorial y temas de Alzheimer, demencias y estimulación cognitiva?. Suscríbete a nuestro boletín sin compromiso:

Las funciones ejecutivas básicamente son el elemento cognitivo que se encargan de dirigir nuestras vidas. Como se suele decir, son nuestro director interno, y si no funcionan bien, la vida se vuelve un poco caótica, ya que regulan la actividad del resto de procesos cognitivos, que engloban muchos aspectos: planificación, inhibición, flexibilidad mental, memoria operativa o de trabajo, participación social interactiva etc....
Las regiones prefrontales son las que se han desarrollado más tarde en nuestro cerebro, es decir, las más recientes. El córtex prefrontal gestiona las actividades más humanas: pensamiento y regulación emocional. Estos procesos están alterados en el DCA, TDAH..
Por lo tanto, las funciones ejecutivas son el resultado directo e indirecto de la actividad de nuestro lóbulo frontal, pero es cierto que hay fronteras difusas en las funciones cognitivas y en este caso más en concreto con la funcional atencional, motivo por el que hemos creado un curso, para hacer una buena distinción de ambas funciones cognitivas, tanto para su evaluación, como para su tratamiento.
¿CÓMO EVALUAR LAS FUNCIONES EJECUTIVAS?
Se han desarrollado varios test neuropsicológicos y baterías para evaluar el funcionamiento ejecutivo
Para evaluar las funciones ejecutivas, hay unos pasos a seguir:
Antes de evaluar las funciones ejecutivas, debemos tener cierta noción del estado del paciente, observar la conducta de la persona y conocer su nivel de alerta.
A continuación, hay que valorar el grado de orientación y la velocidad de de procesamiento.
Tenemos que tener en cuenta rasgos como la falta de concentración, fatigabilidad, destructibilidad o disminución de la respuesta de orientación
Tras comprobar todo lo anterior, se puede explorar las distintas modalidades de la función ejecutiva
Cuando ya tenemos planteada la aplicación de las pruebas neuropsicológicas que vamos a administrar, tenemos que organizarlas atendiendo a criterios cognitivos:
En general, debemos aplicar primero los test que evalúan procesos básicos y dejar la evaluación de los procesos ejecutivos para el final del proceso de valoración. De lo contrario, podemos obtener bajos rendimientos en el funcionamiento ejecutivo, que en realidad pueden deberse a alteraciones en procesos cognitivos de menor complejidad.
En el Curso CURSO “ECG-Rehabilitación Neuropsicológica”, abordamos las pruebas más utilizadas para evaluar los principales componentes que englobamos dentro de las funciones ejecutivas.
- TE OFFRECEMOS:

Siguiendo con el tema del duelo de esta semana "Por qué se produce el proceso de duelo", hoy te explico que la visión de la muerte está influida por la zona geográfica en la que hayamos crecido y también del momento histórico que se esté viviendo en cada momento.
Todas las personas sufren en mayor o menor grado el duelo por un fallecimiento, pero en sociedades anteriores a la escritura, la patología causada por un duelo parece que era menos frecuente que en las sociedades más civilizadas, y hoy en día vivimos la muerte de una forma tanatofóbica, por eso actualmente más personas que acuden a psicoterapia para que les ayuden a superar el proceso de duelo.
¿QUÉ ES UN DUELO NORMAL?
Como hemos visto en emails anteriores, el proceso de duelo es normal y natural en la vida y es un proceso adaptativo, y de hecho, acudir a la clínica a tratar este proceso, no es algo muy extendido (aunque cada vez se acude más, porque las personas no saben superarlo)
El duelo implica tiempo y decisión. Querer acelerar el proceso puede llevar a un encapsulamiento de emociones principales, haciendo que se bloqueen y pudiendo desencadenar un duelo complicado.
Como he indicado, el duelo es un proceso normal, es lógico sentir dolor, y no es normal no sentir cierto dolor. Incluso en animales se han visto conductas de duelo. El duelo sigue a la pérdida, a cualquier tipo de pérdida, ya sea de una relación, de un trabajo, de un ser querido que ha fallecido, o que ha empezado un proceso de neurodegeneración que implica “perder a la persona que conocimos”.
Por otro lado, hay que tener en cuenta que el duelo no es una enfermedad, aunque tenga determinados síntomas. No es una depresión, aunque comparta casi todos los síntomas de ésta, pero una depresión si puede ser secundaria a un proceso de duelo no finalizado, de ahí la importancia de la detección de duelos complicados.
A continuación se indica una idea esquemática de qué es el duelo:
1.Es un proceso natural y normal,
2.Es un proceso único e intransferible, respetar la vivencia de cada persona, no hay dos duelos iguales
3.Tiene una duración determinada, aunque no se puede establecer con exactitud su comienzo y su final, si hay unos tiempos orientativos
4.Está condicionado por el entorno sociocultural, aunque el concepto de duelo es universal, los ritos y ceremonias que se usan para afrontar la pérdida están influidas por aspectos socioculturales con los que la persona se siente identificada.
5.Tradicionalmente se describe al proceso de duelo como el paso por una serie de etapas que la persona va atravesando según va resolviendo el duelo. En cada etapa son características unas reacciones y respuestas típicas El número de etapas varía de de un autor a otro, pero en conclusión todos defienden su desarrollo temporal.
Para ayudar a las personas que sufren un proceso de duelo, es necesario conocer las peculiaridades de este proceso, y así distinguir, nosotros los profesionales, reacciones normales de las patológicas, y poder explicar adecuadamente a la persona que lo está sufriendo la situación que está viviendo, y que ésta pueda entender lo que le está ocurriendo.
Entender lo que está ocurriendo (sentimientos, sensaciones, pensamiento etc.) le aportará cierta tranquilidad, y en sí mismo, eso ya es terapéutico.
Si te apetece entender el duelo, todo el proceso que lleva, las tareas que hay que ir haciendo para ir superándolo y ayudar a las personas en sus variados procesos de duelo y el conjunto de emociones que pueden paddecer un familar de un paciente con demencia, tienes ahora la oportunidad de hacer nuestro curso online

Recomendado por la AEPG
Se puede pagar en 3 cuotas a través de PayPal,
o en 2 cuotas con nuestra financiación.
Con el curso "Gestión Emocional en Familiares de Personas con Alzheimer u otra Demencia" aprenderás:
Si no quieres perderte nuestros post e informaciones formativas rellena el formulario sin compromiso:

Siguiendo con el email de post de " Todos pasamos por varios procesos a lo largo de la vida", los humanos tendemos a establecer fuertes lazos emocionales con otras personas. Esto viene de la necesidad humana de protección y seguridad, y tiene un valor de supervivencia.
Cuando aparece una situación que pone en peligro el "lazo" con alguien a quien queremos, aparecen irremediablemente reacciones específicas.
El duelo por muerte es una experiencia estresante pero común, tarde o temprano las personas nos enfrentaremos a la pérdida de un ser querido, pero en nuestra sociedad actual no es común hablar del duelo, ni de la muerte. Seguramente porque hoy en día nos enfrentamos menos a este hecho de lo que lo han hecho nuestros abuelos.
Antiguamente los fallecimientos eran más comunes, pero con la mejora de la calidad de vida, afortunadamente no tenemos muchas experiencias para aprender de este aspecto de la vida, como: “qué se siente”, “qué hacer” o “qué decir.
El duelo es un proceso de adaptación, que permite restablecer el equilibrio personal y familiar roto con la muerte de un ser querido. Es especialmente relevante cuando se pierde a alguien muy importante y, pese a ser algo natural, puede suponer mucho dolor, desestructuración, o desorganización.
El duelo es un hecho muy íntimo, ya que cada uno lo vive
de una manera personal e individual
El ser humano se acerca a las cosas que le producen placer, y se aleja de lo que le produce dolor, por ello algunas personas llevan su proceso de duelo tapando el dolor, fingen que no pasa nada, o llenan su vida de actividades o cosas para no pensar, pero esto lleva al encapsulamiento y al bloqueo del duelo.
Se dice que hemos completado un duelo cuando somos capaces de recordar a nuestro ser querido sin sentir ese dolor tan intenso, guardando un recuerdo entrañable de nuestra vida con esa persona, e invirtiendo de nuevo nuestra energía en la nueva vida que ahora nos toca vivir.
Para ayudar a las personas que sufren un proceso de duelo, es necesario conocer las peculiaridades de este proceso, y así distinguir, nosotros los profesionales, reacciones normales de las patológicas, y poder explicar adecuadamente a la persona que lo está sufriendo la situación que está viviendo, y que ésta pueda entender lo que le está ocurriendo.
Entender lo que está ocurriendo (sentimientos, sensaciones, pensamiento etc.) le aportará cierta tranquilidad, y en sí mismo, eso ya es terapéutico.
Por otro lado, no existe ni un solo duelo igual a otro, ya que no existe ni una sola persona igual a otra, con lo cual, la vivencia de un duelo es personal, no criticable, ni juzgable.
Rebeca González (Psicóloga)
Si te apetece entender el duelo, todo el proceso que lleva, las tareas que hay que ir haciendo para ir superándolo y ayudar a las personas en sus variados procesos de duelo y mucho más, tienes ahora la oportunidad de hacer nuestro curso online
PROCESO DE DUELO Y GESTIÓN DE GRUPOS TERAPÉUTICOS.
Inicio: 15 de diciembre de 2022
Recomendado por la AEPG
Se puede pagar en 3 cuotas a través de PayPal,
o en 2 cuotas con nuestra financiación.

El objetivo de este curso es aprender:
Qué es el duelo y sus diferentes manifestaciones.
Las Etapas del duelo y Tareas específicas para cada una de ellas
Qué es el Duelo por muerte traumática: Ejemplo Pandemia COVID-19 (aún tenemos duelos no resueltos por lo que pasó).
Qué es y cómo gestionar el Duelo Anticipatorio o Duelo en Demencias
Cómo explicar la muerte a un niño
Cómo gestionar Grupos terapéuticos para afrontar la pérdida
Y mucho más.
Si no quieres perderte nuestros post e informaciones formativas rellena el formulario sin compromiso:

Te escribo para " hablarte" como indica el título, de el DUELO.
Todos perdemos cosas a lo largo de toda nuestra vida: objetos especiales por algún motivo emocional, emociones sobre algo que antes nos encantaba hacer y ahora ya no, oportunidades, trabajos, estilos de vida... aunque es cierto que la pérdida más sentida e importante, es el fallecimiento de un ser querido.
Toda pérdida significativa,
lleva consigo pasar por un proceso de duelo
Si trabajas con pacientes, es fundamental que tengas una formación en "Terapia de Duelo", por lo comentado al inicio, "todos pasamos a lo largo de nuestra vida por diferentes procesos de duelo" y en muchos de ellos, las personas necesitan un acompañamiento, como en una pérdida de trabajo, en un cambio de vida por una enfermedad, una separación de pareja, la pérdida lenta de un ser querido por una demencia, por supuesto el fallecimiento de un ser querido...
En estas pérdidas mencionadas, confluyen muchos aspectos, y uno de ellos a tratar es el proceso de duelo en si.
La pérdida se define como: el hecho de quedar privado de algo que se ha tenido.
Que a la persona le afecte más o menos el hecho de perder algo (amistades, salud, trabajo, oportunidades…) dependerá del significado que cada uno de nosotros le demos a dicha pérdida.
Un aspecto importante a tener en cuenta cuando una persona sufre algún tipo de pérdida, es la evaluación que hace la persona, en cuanto a si dicha pérdida fue causa de la mala suerte, si ha sido la propia persona responsable de dicha pérdida o si ha sido culpa de alguien o una situación traumática.
Como ves, el DUELO FORMAR PARTE DE LA VIDA de modo más constante del que pensamos.
Rebeca González (Psicóloga)
Si te apetece entender el duelo, todo el proceso que lleva, las tareas que hay que ir haciendo para ir superándolo y ayudar a las personas en sus variados procesos de duelo y mucho más, tienes ahora la oportunidad de hacer nuestro curso online

PROCESO DE DUELO Y GESTIÓN DE GRUPOS TERAPÉUTICOS.
Inicio: 20 de abril de 2023
Recomendado por la AEPG
Se puede pagar en 3 cuotas a través de PayPal,
o en 2 cuotas con nuestra financiación.
El objetivo de este curso es aprender:
Qué es el duelo y sus diferentes manifestaciones.
Las Etapas del duelo y Tareas específicas para cada una de ellas
Qué es el Duelo por muerte traumática: Ejemplo Pandemia COVID-19 (aún tenemos duelos no resueltos por lo que pasó).
Qué es y cómo gestionar el Duelo Anticipatorio o Duelo en Demencias
Cómo explicar la muerte a un niño
Cómo gestionar Grupos terapéuticos para afrontar la pérdida
Y mucho más.
Si no quieres perderte nuestros post e informaciones formativas rellena el formulario sin compromiso:
Las sujeciones mecánicas y farmacológicas constituyen un tema controvertido en la asistencia geriátrica, por sus repercusiones morales, éticas, sociales y jurídicas y, pese a ello, no existe legislación específica a nivel estatal.
Pero si es reciente la publicación: la Instrucción 1/2022, de 19 de enero, de la Fiscalía General del Estado, sobre el uso de medios de contención mecánicos o farmacológicos en unidades psiquiátricas o de salud mental y centros residenciales y/o sociosanitarios de personas mayores y/o con discapacidad, donde se constituye una limitación de su uso.
Como ves, es muy reciente, y falta que los Centros se formen
Aún así, el uso de sujeciones es muy usado y su uso muy cuestionable, ya que hay estudios que demuestran que no disminuyen las caídas ni sus consecuencias, sino que pueden aumentarlas, producir complicaciones, lesiones y accidentes potencialmente mortales.
La realidad es que las sujeciones no se usan siempre racionalmente, y se ha visto que hay centros que las utilizan en más del 50% de sus usuarios, y encima en algunos casos, no cuentan con el consentimiento de sus representantes.
Falta formación , ya que hay diferencia
entre Sujeción, Contención y Restricción.
La contención es todo aquello que limita, retiene o impide que una persona salga o traspase un límite físico, psíquico o emocional y, por lo tanto, sugiere una connotación beneficiosa a diferencia del término sujeción y menos restrictiva
Por otro lado, existen distintos tipos de contenciones:
-Verbal
-Farmacológica
-Mecánica general
Otros autores también también desarrollan los conceptos de contención ambiental, emocional y verbal
La tendencia actual, como ya hemos comentado es la de restringir, limitar, legislar el uso de sujeciones, contenciones y restricciones debido a la realidad del uso excesivo de ellas, y es un problema que se puede abordar con otras alternativas
¿POR QUÉ ES IMPORTANTE CONOCER CÓMO UTILIZAR LAS SUJECIONES?
Porque su uso afecta a algunos derechos, valores y principios básicos de la persona, además de los problemas de salud que pueden desencadenar: accidentes, laceraciones, desgarros, estrangulamientos, asfixia, dolor, agitación y delirium, y en las personas en las que se utilizan de forma continuada, producen atrofia y pérdida de la masa muscular y deterioro funcional.
En los últimos años, algunas organizaciones, instituciones y comunidades autónomas, han comenzado a promulgar normas o directrices de carácter interno sobre sujeciones físicas y farmacológicas
Reitero que la falta de formación e información sobre el uso de sujeciones (beneficios/riesgos) en los profesionales, así como la falta de información a pacientes y familiares, es el problema para poder ir hacia un mejor cuidado en este tipo de pacientes.
Y en tu lugar de trabajo, ¿tenéis ya todo el protocolo
y la puesta en marcha de medidas preventivas en sujeciones?
El contenido de este post es parte del curso REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS. Hacia un cuidado sin sujeción"
Rebeca González (Psicóloga)
¿Quieres conocer EN PROFUNDIDAD en qué consisten las SUJECIONES, qué dice la normativa respecto a ellas y CÓMO PODEMOS TRABAJAR EN LA TENDENCIA DE REDUCIRLAS Y DAR UNA MEJOR ATENCIÓN AL PACIENTE?
No te pierdas nuestro curso:
"REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS.
Hacia un cuidado sin sujeción"
¡ÚLTIMOS DÍAS! - Inicio: 23 de Noviembre de 2022

- OBJETIVOS:
- PROGRAMA:
Módulo 1.- Sujeciones/ contenciones/ restricciones mecánicas y farmacológicas en el contexto actual.
Módulo 2.- Marco Normativo actual.
Módulo 3.- Protocolos de sujeciones. Prescripciones.
Módulo 4.- Marco ético y bio-ético en sujeciones.
Módulo 5.- Trabajando hacia un espacio libre de sujeciones.
¿No quieres perderte nuestros post?. Rellena el formulario sin compromiso:

¿QUÉ DICE LA LEY SOBRE SUJECIONES Y CONTENCIONES EN LAS PERSONAS CON DEMENCIA?
La tendencia actual es la de restringir, limitar, legislar… la utilización de sujeciones, contenciones y restricciones debido al excesivo uso de las mismas en las prácticas del cuidado que se desarrollan en los entornos sanitarios y sociales con las personas mayores, personas con discapacidad, personas con enfermedad mental y pacientes en España, y la transgresión de sus derechos que ello supone, y considerando que se trata de un problema que se puede abordar con otras alternativas.
El uso de sujeciones representan uno de los temas más candentes y controvertidos dentro de la atención y asistencia de las personas mayores, especialmente cuando consideramos el ámbito de los cuidados prolongados, continuados, o “de larga duración”, que, en España desde hace varias décadas, se prestan fundamentalmente en las Residencias, Centros de Día para Mayores y en los Centros Sociosanitarios.
POR QUÉ ES IMPORTANTE CONOCER CÓMO UTILIZAR LAS SUJECIONES
La importancia del uso de sujeciones viene determinada porque afectan a algunos derechos fundamentales de la persona, como la libertad y a algunos de los principios y valores básicos como la dignidad, la autonomía, la autoestima y el bienestar personal; además de los problemas de salud que pueden desencadenar como accidentes, laceraciones, desgarros, estrangulamientos, asfixia, dolor, agitación y delirium, y en las personas en las que se utilizan de forma continuada producen atrofia y pérdida de la masa muscular y deterioro funcional.
Al mismo tiempo, el uso de sujeciones constituye una de las prácticas para las que no existe un marco normativo o legislativo específico y claro, en esta materia que las regule, ni una doctrina o posicionamiento jurídico común, encontrando resoluciones judiciales dispares ante hechos similares.
ACTUALIDAD DEL USO DE SUJECIONES
En los últimos años algunas organizaciones, instituciones o comunidades autónomas, han comenzado a promulgar normas o directrices de carácter interno sobre sujeciones físicas y farmacológicas. En nuestro Curso "REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS. Hacia un cuidado sin sujeción" hablamos sobre ello con más detalle, y enumeramos las más importantes que existen en las diferentes Comunidades Autónomas y que a lo mejor deberíais estar aplicando y no conocéis su existencia.
La misma Constitución Española establece en diferentes artículos algunas referencias, como:
Pero hay muchas más y más recientes, y que son a nivel estatal y de este mismo año, que regula el uso de contenciones mecánicas y farmacológicas, como es la Instrucción 1/2022, de 19 de enero, de la Fiscalía General del Estado, sobre el uso de medios de contención mecánicos o farmacológicos en unidades psiquiátricas o de salud mental y centros residenciales y/o sociosanitarios de personas mayores y/o con discapacidad.
TENDENCIAS ACTUALES EN EL ÁREA DE SUJECIONES
El uso de sujeciones físicas y farmacológicas está adquiriendo en los últimos años un creciente protagonismo, no sÓlo porque afecta a derechos fundamentales, sino también por su uso generalizado.
Existe un uso claramente inapropiado de las sujeciones.
Repasemos dichas circunstancias tan importantes y que de forma absoluta, resulta inadmisible el uso continuado de sujeciones, y que curiosamente algunas de estas, son utilizadas a menudo como argumentos, para justificar el uso de las mismas, por parte de determinados profesionales como son:
La tendencia debe ser evitar su uso, y solamente utilizarlas de forma excepcional
en determinadas situaciones extremas en las que no existe otra intervención alternativa,
o bien hayan fracasado todas las implantadas,
y siempre utilizarlas con un carácter temporal y de forma racional o proporcional.
En estos casos excepcionales, dada la trascendencia de este hecho, debe existir un procedimiento o protocolo estricto por el que se rijan las actuaciones de los profesionales, en cuanto a prescripción, aplicación, cuidados complementarios, duración, tipo de sujeción, etc.
El contenido de este post es parte del curso REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS. Hacia un cuidado sin sujeción"
Rebeca González (Psicóloga)
¿Quieres conocer EN PROFUNDIDAD en qué consisten las SUJECIONES, qué dice la normativa respecto a ellas y CÓMO PODEMOS TRABAJAR EN LA TENDENCIA DE REDUCIRLAS Y DAR UNA MEJOR ATENCIÓN AL PACIENTE?
No te pierdas nuestro curso:
"REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS.
Hacia un cuidado sin sujeción"
¡ÚLTIMOS DÍAS! - Inicio: 29 de junio de 2023

- OBJETIVOS:
- PROGRAMA:
Módulo 1.- Sujeciones/ contenciones/ restricciones mecánicas y farmacológicas en el contexto actual.
Módulo 2.- Marco Normativo actual.
Módulo 3.- Protocolos de sujeciones. Prescripciones.
Módulo 4.- Marco ético y bio-ético en sujeciones.
Módulo 5.- Trabajando hacia un espacio libre de sujeciones.
¿No quieres perderte nuestros post?. Rellena el formulario sin compromiso:

Ya vimos en el post anterior que las diferencias entre contención, sujeción y restricción, por lo que ahora vamos a ver los distintos tipos de contenciones de las que disponemos cuando trabajamos con personas que tienen Alzheimer u otro tipo de demencia.
La contención implica algo instrumental, y dentro del ámbito sanitario, la mejor definición de contención trata de la utilización de un dispositivo físico y/ mecánico para minimizar los movimientos de una parte del cuerpo o la totalidad con el de prevenir actividades físicas que puedan ser un riesgo/peligro de lesión al propio paciente o a otras personas que estén en su alrededor.
Por ello, la contención limita, retiene o impide que una persona traspase un límite físico, psíquico o emocional y es beneficioso a diferencia de las sujeciones, ya que es menos restrictiva
TIPOS DE CONTENCIONES:
Otros autores también también desarrollan los conceptos de contención ambiental, emocional y verbal, que lo veremos en otro post.
Rebeca González (Psicóloga)
El contenido de este post es parte del curso REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS. Hacia un cuidado sin sujeción"
¿Quieres conocer EN PROFUNDIDAD en qué consisten las SUJECCIONES, qué dice la normativa respecto a ellas y CÓMO PODEMOS TRABAJAR EN LA TENDENCIA DE REDUCIRLAS Y DAR UNA MEJOR ATENCIÓN AL PACIENTE?
No te pierdas nuestro curso:
"REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS.
Hacia un cuidado sin sujeción"
Inicio: 23 de Noviembre de 2022

- OBJETIVOS:
- PROGRAMA:
Módulo 1.- Sujeciones/ contenciones/ restricciones mecánicas y farmacológicas en el contexto actual.
Módulo 2.- Marco Normativo actual.
Módulo 3.- Protocolos de sujeciones. Prescripciones.
Módulo 4.- Marco ético y bio-ético en sujeciones.
Módulo 5.- Trabajando hacia un espacio libre de sujeciones.
¿No quieres perderte nuestros post?. Rellena el formulario sin compromiso:

Las sujeciones mecánicas y farmacológicas constituyen un tema controvertido en la asistencia geriátrica por sus repercusiones morales, éticas, sociales y jurídicas y, pese a ello, no existe legislación específica a nivel estatal.
Es de reciente publicación, la Instrucción 1/2022, de 19 de enero, de la Fiscalía General del Estado, sobre el uso de medios de contención mecánicos o farmacológicos en unidades psiquiátricas o de salud mental y centros residenciales y/o sociosanitarios de personas mayores y/o con discapacidad, donde se constituye una limitación de su uso, aún así la utilización de las sujeciones es objeto de cuestión constante, ya que existen estudios que demuestran que no disminuyen las caídas ni sus consecuencias, sino que pueden aumentarlas, producir complicaciones, lesiones y accidentes potencialmente mortales.
Bajo este contexto, se establece que no siempre se utilizan racionalmente pese a comprometer un derecho fundamental de las personas, como la libertad, y la autonomía, constitucionalmente protegido, además de afectar a valores y principios como la dignidad y la autoestima personal: hay centros en los se utilizan en más del 50% de sus usuarios, y para las que en algunos casos, no cuentan con el consentimiento de sus representantes.
Sobre esta base, uno de los principales problemas con el que nos enfrentamos, es la falta de consenso en torno al concepto de las sujeciones, encontrando que se utilizan diferentes denominaciones como Sujeción, Contención y Restricción, de una forma indistinta, para denominar un mismo concepto o acción.
- Diferencias entre Sujeción, Contención y Restricción.
Las definiciones de sujeción, contención y restricción varían según los autores y guías utilizadas.
- Contención mecánica: Se define como cualquier procedimiento que, mediante un dispositivo mecánico, limite la libertad de movimiento de una persona y el normal acceso a cualquier parte de su cuerpo, mediante la fijación de éste en una o más de sus partes, dejando de lado las distintas técnicas de sujeción manual que puedan aplicar los profesionales (European Committee for the Prevention of Torture and Inhuman or Degrading Treatment or Punishment (CPT), 2017; Molina Muñoz, 2017).
- Sujeción: contiene una connotación más física con matices relacionados con la dominación y el poder (“atar”).
- Restricción se denomina cualquier acción (médica, química, física, psicológica, social o de cualquier otro tipo), palabra u obra que se utiliza con el propósito o la intención de limitar o constreñir la libre circulación o capacidad de toma de decisiones de uno/a mismo/a o de una tercera persona.
Partiendo de estas características, la contención conlleva un concepto instrumental, y la restricción lleva consigo e implica una acción.
Dentro del ámbito sanitario, la definición más aceptada de contención, es la que se refiere a la utilización de un dispositivo físico y/o mecánico para restringir los movimientos de una parte del cuerpo o su totalidad con el fin de prevenir aquellas actividades físicas que puedan poner en situación de riesgo o en peligro de lesión al paciente o a otras personas cercanas.
Por todo esto, la contención es todo aquello que limita, retiene o impide que una persona o cosa salga o traspase un límite ya sea físico, psíquico o emocional y, por lo tanto, sugiere una connotación beneficiosa a diferencia del término sujeción y menos restrictiva.
¿Quieres conocer EN PROFUNDIDAD en qué consisten las SUJECCIONES, qué dice la normativa respecto a ellas y CÓMO PODEMOS TRABAJAR EN LA TENDENCIA DE REDUCIRLAS Y DAR UNA MEJOR ATENCIÓN AL PACIENTE? ECHA UN OJO A NUESTRO CURSO...
Curso "REDUCCIÓN DE SUJECIONES FÍSICAS Y FARMACOLÓGICAS.
Hacia un cuidado sin sujeción"
Inicio: 23 de Noviembre de 2022

- OBJETIVOS:
- PROGRAMA:
Módulo 1.- Sujeciones/ contenciones/ restricciones mecánicas y farmacológicas en el contexto actual.
Módulo 2.- Marco Normativo actual.
Módulo 3.- Protocolos de sujeciones. Prescripciones.
Módulo 4.- Marco ético y bio-ético en sujeciones.
Módulo 5.- Trabajando hacia un espacio libre de sujeciones.
¿No quieres perderte nuestros post?. Rellena el formulario sin compromiso:

Cuando a una persona le comunican que su ser querido (familiar), tiene una enfermedad neurodegenerativa tipo Alzheimer u otra demencia, los esquemas mentales forzosamente cambian, y a partir de ese momento, la vida de ambos se va a transformar.
Desgraciadamente, cuando se informa al familiar de que a partir de ahora se va a convertir en un "cuidador" de su ser querido, se le aporta muy poca información. Básicamente se le explica un ajuste de medicación, y la recomendación de comenzar a realizar “estimulación cognitiva” en algún Centro.
Pero a partir de ese momento, el familiar-cuidador deberá empezar a tomar conciencia de qué es lo que pasa realmente, qué es esa enfermedad, qué repercusiones va a tener y qué es lo que debe hacer a partir de ahora.
Los cuidadores en ese momento sienten un gran desconsuelo, agobio, incertidumbre etc. porque deben comenzar una nueva etapa de “aprendizaje forzado”.
Es por ello que el tener un grupo de apoyo, debería ser una herramienta al alcance de todas las personas que se convierten en cuidadores, porque a partir de cierto momento, comienza la necesidad de
saber qué es ser un cuidador, qué es cuidar, y qué hay que hacer.
Cuidar es una tarea con dos caras fundamentales :
En el momento que una persona se convierte en cuidador, empieza una gran tarea que no se sabe cuándo va a finalizar
Aparecerá una nueva rutina diaria, que ocupará gran parte de los recursos y energías del cuidador. En la mayoría de los casos la vida del cuidador se organizará en función del enfermo, y los cuidados atencionales deberán hacerse compatibles con las actividades de la vida diaria, incluso habrá que adaptar horarios y vacaciones a las necesidades del enfermo. Algunos cuidadores tendrán que dejar sus trabajos por la incompatibilidad laboral o de recursos económicos. Otros cuidadores quizá tengan que trasladarse al domicilio del enfermo, o al revés, el enfermo irá a casa de la persona que se convierte en cuidador (hijos).
Los cuidadores, aparte de encargarse de su ser querido a nivel instrumental (salir a la calle a pasear, recados, aseo etc..), tienen que atender a la parte emocional del enfermo, escuchar y entender sus inquietudes, miedos, necesidades, supervisar que se encuentran bien y tienen cubiertas todas sus necesidades. Si el enfermo no se puede expresar adecuadamente el cuidador tendrá que aprender a intuir qué le ocurre a su familia. Se trata de una búsqueda constante de bienestar y tranquilidad para el enfermo, que puede ser agotadora mentalmente para el cuidador.
El cuidador de este modo se convierte en un elemento socio-sanitario esencial, el recurso de mayor importancia para el enfermo, que permite que éste mantenga su autonomía y funcionalidad el mayor tiempo posible integrándolo en el entorno, estimulando capacidades todavía conservadas, y supliendo las capacidades perdidas por otras.
Hay que tener en cuenta que para llevar a cabo todo esto mencionado, el cuidador ayuda a su ser querido todos los días de la semana, algunos dedicando muchas horas. Son muy numerosos los casos en los que no se recibe ninguna ayuda de otra persona para llevar a cabo la labor del cuidado, y no tienen ningún día libre a la semana para descansar de su función de cuidador.
En resumen y muy sintetizado, el familiar - cuidador tienen una actividad intensa y constante de cuidado que puede resultar realmente agotadora física y mentalmente.
Uno de los recursos más potentes que existen para ayudar a estas personas que se han convertido en cuidadores, es la participación en grupos de apoyo, donde encontrarán a otras personas en su misma situación, con lo cual podrán desahogarse ( fundamental), no sentirse solos en este camino, aprender aspectos de la enfermedad y estrategias entre otros aspectos.
Rebeca González (Psicóloga)
¿Quieres conocer cómo los familiares cuidadores de personas con Alzheimer y otras demencias pueden gestionar los cambios emocionales asociados a las circunstancias como el duelo, la enfermedad, depresión... ya sea a nivel individual o grupal a través de grupos terapéuticos?
Curso "GESTIÓN EMOCIONAL EN FAMILIARES DE PACIENTES CON ALZHEIMER U OTRA DEMENCIA"
Inicio:10 de Noviembre de 2022

Aprenderás:
¿No quieres perderte nuestros post?. Rellena el formulario sin compromiso:

La técnica del Mindfulness, es la llamada práctica de la "atención plena", y se ha demostrado por diversos estudios que produce efectos positivos en las personas.
Su objetivo principal es que no nos dejemos llevar por nuestras emociones y miedos y que vivamos el presente con conciencia plena
¿QUÉ CAMBIOS CEREBRALES PRODUCE?
Diversos estudios muestran que esta práctica fortalece el cerebro y sus conexiones cerebrales, por lo que modifica su función y estructura por la propiedad que tiene éste de la neuroplasticidad.
Entre los cambios que se producen y que ayudan a tener un envejecimiento más saludable están:
RESULTADOS DE UN ESTUDIO, SOBRE LA PRÁCTICA DE MINDFULNESS EN MAYORES Y PERSONAS CON DETERIORO COGNITIVO LEVE, O ALZHEIMER INCIPIENTE.
Como hemos mencionado, se lleva tiempo introduciendo la práctica de la técnica de Mindfulness en los adultos mayores para ver resultados de dicha práctica.
Según una tesis de Domingo Quintana, en la Universidad de la Laguna, dirigida por María Teresa Miró, indica que dicha práctica reduce el avance del Alzheimer y también su psicopatología, es decir, la ansiedad, depresión, delirios y trastornos de conducta en general.
En su estudio se evaluó a más de 500 sujetos de los que se seleccionó a 168. Los pacientes elegidos fueron evaluados y se les asignó al azar a cuatro grupos con distintas condiciones.
En los tres grupos en lo que había intervenciones terapéuticas, se trabajó sesiones de hora y media, tres días a la semana, y los pacientes eran evaluados cada seis meses.
Al cabo de dos años se observó que los pacientes con Alzheimer que recibieron tratamiento de Mindfulness, la función cognitiva tuvo un declive mucho menor, y además estos pacientes reconocían que tenían la enfermedad, por lo que era más sencillo realizar los ejercicios
María Teresa Miró, explica que para practicar mindfulness se necesita prestar atención al presente con curiosidad y amabilidad, y de este modo se estimulan los centros neuronales que controlan la regulación de la atención, la percepción del cuerpo y la modulación emocional.
El estudio parece demostrar que el entrenamiento en Mindfulness produce que la tasa global de declive de la función cognitiva se ralentiza más, que si sólo se reciben otros tratamientos. Además, en los pacientes se reduce la ansiedad, depresión y trastornos de conducta.
Mi propuesta: realizar en los pacientes estimulación cognitiva global,
en la que se integre en Mindfulness con los pacientes que son aptos.
QUÉ MUESTRAN OTROS ESTUDIOS SOBRE LA PRÁCTICA DE MINDFULNESS EN MAYORES.
Se han llevado a cabo en varios estudios para ver si es efectivo o no en esta población. A continuación indico algunas conclusiones extraídas de las personas mayores que lo han practicado:
Con las conclusiones de diversos estudios, y que a día de hoy nuestros mayores indican que a raíz de la pandemia, sus sentimientos de indefensión, angustia, miedo, depresión... han aumentado, considero que es una buena propuesta llevar a cabo "programas de Mindfulness" para mayores sin deterioro cognitivo y con deterioro cognitivo incipiente, en Centros de Mayores, Centros de Día, Residencias, Unidades de Memoria etc.
(Toda esta información está extraída de nuestro curso "Mindfulness para Mayores" donde se encuentra la bibliografía)
Rebeca González (Psicóloga)
¿Quieres conocer el Mindfulness y su aplicación práctica con ejercicios en personas mayores?
Inicio: 25 de Febrero de 2025
(Programa validado empíricamente de 8 semanas)

Programa del curso, tres módulos formativos:
Si no quieres perderte nuestros post, rellena el siguiente formulario sin compromiso:

Si trabajas con personas que tienen deterioro cognitivo o demencia, debes tener en cuenta que tienes la responsabilidad de llevar a cabo una serie de funciones, en las que hay que estar especializado para ser un valor imprescindible en tu lugar de trabajo y para desempeñar con calidad tus funciones.
Muchos personas hacen cursos supuestamente especializados en demencias, pero la formación básica que se aporta en ellos es: conocimientos principales de las demencias, de envejecimiento (tercera edad), aspectos muy básicos de la existencia de las funciones cognitivas, algunas actividades a desarrollar en un centro terapéutico, algo de atención emocional en el mayor, evaluación básica del paciente, y en función de cada curso, algún otro aspecto más para complementar.
Pero la realidad cuando trabajas en un Centro de Terapias especializado en deterioro cognitivo, Alzheimer y otro tipo de demencias, es que necesitas la practicidad, es decir, cómo poner en marcha los siguientes aspectos que si o si, vas a tener que desarrollar en tu lugar de trabajo:
ASPECTOS EN LOS QUE ESPECIALIZARTE PARA TRABAJAR CON PERSONAS CON DETERIORO COGNITIVO
La información que te dejo a continuación está basada en mi práctica real de mi profesión:
Protocolo de recibimiento (no todo vale)
Realización de evaluaciones cognitivas, emocionales, conductuales y funcionales.
Elaboración de programas de intervención , es decir, planificación de las terapias del Centro
Diversidad e implementación de los tipos de Terapias No Farmacológicas que hay disponibles para todos los grados de deterioro cognitivo ( leve, moderado y severo)
Apoyo al cuidador con diversos programas emocionales ( estrés, depresión, grupos de apoyo, el duelo normal y anticipatorio..)
Y por supuesto, conocimientos neuropsicológicos y farmacológicos del deterioro cognitivo y las demencias.
Hay más aspectos que debemos conocer, pero en los mencionados es fundamental que estés especializado. Lo puedes ir haciendo poco a poco con cursos temáticos o un curso muy completo de especialización real.
Espero que este check-list, te sirva para tomar conciencia de tu situación actual.
Estas especializaciones las pueden hacen dos perfiles de personas:
1) Personas recién tituladas sin experiencia, a las que les aporta la seguridad que necesitan para defender una entrevista de trabajo, crear sus propios Centros o comenzar sus propias terapias individuales.
2) Profesionales con años de experiencia, que necesitan cierto reciclaje y actualización, a los que les aporta nuevos puntos de vista, e integran de nuevos aspectos en sus Centros de Terapia especializados.
Si sientes que alguno, o algunos aspectos te fallan o debes mejorar, todo esto lo puedes conseguir con nuestro curso más importante y mejor valorado por los alumnos que ya lo han realizado
EN PACIENTES CON ALZHEIMER U OTRA DEMENCIA"
Te dejo a continuación la última opinión de la última alumna que finalizó:
En general el curso ha superado mis expectativas como ya te comenté en anteriores correos, me aporta una gran cantidad de herramientas para poder trabajar en el área de las demencias y en su diagnóstico y los complementos de los vídeos y la masterclass ayuda muchísimo a integrar tanta cantidad de datos y conocimientos.
Quiero darte las gracias por tu disponibilidad para resolver mis dudas, eres una gran docente.
V. P (Psicóloga)
Rebeca González (Psicóloga)
Si quieres profundizar sobre demencias, especializarte en valoraciones neuropsicológicas, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo del paciente, ayudar a familiares y mucho más, esta formación te interesa:

Si no quieres perderte nuestros post e información, suscríbete sin compromiso alguno. Te puedes dar de baja cuando quieras

La Terapia de Reminiscencia consiste en evocar recuerdos de la vida de la persona a través de ciertos estímulos llamados "elementos desencadenantes". Pero el objetivo es compartir dichos recuerdos y reflexionar sobre el propio pasado.
Es un tipo de Terapia No Farmacológica que funciona muy bien en los adultos mayores y en las personas con Alzheimer u otro tipo de demencia, porque siempre se pretende recordar momentos bonitos de la vida de la persona.
Este tipo de recuerdos positivos, provocan en el mayor sentimientos optimistas, de auto-valía y autoestima, a aparte de la propia estimulación de la memoria episódica autobiográfica (a quién no le gusta hablar sobre su vida), pero a la par se estimula la atención, la expresión oral y comprensión, orientación ,memoria semántica, gnosias. (vamos, una terapia super completa de modo indirecto)
DISTINTAS FORMAS DE LLEVAR A CABO LA TERAPIA DE REMINISCENCIA
Este tipo de terapia se puede llevar a cabo de diferentes formas, de ahí su riqueza como terapia:
Comentar que no se debe temer a que surjan recuerdos difíciles, como ya vimos en el post "Estimulacion Emocional en demencias" , es positivo compartir recuerdos tanto tristes como alegres. Si es cierto que el profesional debe saber llevar la sesión y reconducirla adecuadamente
- ELEMENTOS DESENCADENTANTES QUE SE UTILIZAN EN LA TERAPIA DE REMINISCENCIA
Como hemos mencionado, para llevar a cabo este tipo de terapia es fundamental utilizar los elementos desencadenantes, que pueden ser:
Realmente, sirve cualquier elemento que estimule los sentidos, pero hay que tener en cuenta que debemos elegir los elementos en función de estadio y las capacidades de los pacientes (tener en cuenta déficits visuales y auditivos).
- ALGUNAS IDEAS PARA HACER TERAPIA DE REMINISCENCIA
Todas estas ideas las llevaremos a cabo en función de las temáticas de reminiscencia que queramos trabajar (infancia, boda, trabajo...)
Espero que estas ideas te resulten útiles para poner en práctica esta bonita y estimulante terapia.
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?
"TERAPIA DE REMINISCENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA"
ÚLTIMOS DÍAS DE MATRICULACIÓN - INICIO 23 DE FEBRERO DE 2023

Si no te quieres perder nuestros post e informaciones, rellena el siguiente formulario sin compromiso:

QUÉ ES LA REMINISCENCIA:
Se trata de una imagen que nos llega a la mente y nos traslada a situaciones de nuestra vida ya vividas en nuestro pasado. Estas imágenes nos puede venir a través de diferentes tipos de estímulos ( olores, sabores, fotografías...)
QUÉ ES LA TERAPIA DE REMINISCENICA EN ADULTOS MAYORES, O EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA
Se trata de un tipo de Terapia No Farmacológica que podemos utilizar con adultos mayores y con personas con Alzheimer u otra demencia.
Con esta terapia se pretende que los mayores piensen, recuerden y expresen sus experiencias del pasado y especialmente las que resultan positivas. Los recuerdos de sus vidas pueden ayudar a las personas a reafirmar sus identidad, lo que le aparta seguridad y confianza, en un momento en el que están pasando por cambios físicos y psicológicos
BENEFICIOS DE LA TERAPIA DE REMINISCENCIA
Se han hecho diversidad de estudios de este tipo de terapia en mayores con o sin deterioro cognitivo. la reminiscencia es un tipo de intervención psicosocial de las más efectivas y populares.
- BENEFICIOS EN PERSONAS SIN DETERIORO COGNITIVO
- BENEFICIOS EN PERSONAS CON DETERIORO COGNITIVO
ACTIVIDADES PARA REALIZAR TERAPIA DE REMINISCENCIA EN ADULTOS MAYORES ( CON O SIN DEMENCIA)
Para realizar la Terapia de Reminiscencia es necesario hacer uno de los llamados elementos desencadenantes, que son los que ayudarán a que se evoquen los recuerdos.
Estos elementos pueden ser:
Siempre se deben elegir los elementos teniendo en cuenta la historia de vida de la persona y sus grado de deterioro cognitivo y las capacidades del paciente (tener en cuenta déficits visuales y auditivos para poder hacer adaptaciones). No todo sirve.
Una vez que tenemos nuestra colección de elementos desencadenantes, realizamos las sesiones a través de temáticas diversas. Algunas ideas:
Y ya ya con la temática organizada es cuando podemos proceder con diversas actividades a realizar nuestras sesiones de Reminiscencia. Algunos ejemplos ( hay muchos más)
Espero que este resumen te resulte útil para poner en práctica esta bonita y estimulante terapia que gusta mucho a los pacientes, pero si necesitas conocer en profundidad, su estructura, temáticas, y actividades, no te pierdas nuestra formación:
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?
"EXPERTO EN TERAPIA DE REMINISCENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA"

INFORMACIÓN Y RESERVA DE PLAZAS AQUÍ
Si no quieres perderte nuestros post y noticias, rellena el formulario sin compromiso

Si eres un profesional que trabaja con pacientes que tienen un diagnóstico de deterioro cognitivo tipo Alzheimer u otra demencia, realizas terapia en en un Centro de Día, Residencia, u otro tipo de Centro, y haces terapias grupales, sabrás que es sumamente importante hacer en Septiembre una planificación anual de terapias para dar mayor calidad a los pacientes y sus familiares.
Pero por si si se da el caso de que nunca te has planteado así el trabajo, o no te lo han enseñado, te doy unas orientaciones sencillas de cómo se planifica en Septiembre el curso terapéutico que comienza inminentemente:
PLANIFICA EL AÑO TERAPÉUTICO EN SEPTIEMBRE:
La idea es que en vez de plantearnos a principio de cada mes la programación (aunque siempre haya revisiones semanales y mensuales) nos planifiquemos las terapias en Septiembre, ya que esta programación tiene una serie de beneficios como son:
CÓMO EMPEZAR A PLANIFICAR LAS ACTIVIDADES DEL AÑO TERAPÉUTICO:
Una forma adecuada y sencilla de comenzar a planificar cuando trabajas en los tipos de Centros mencionados anteriormente, es ver qué festividades mensuales hay, para así poder hacer una programación alrededor de éstas. De este modo hacemos una orientación a la realidad en los pacientes, y podemos ir encajando el resto de actividades terapéuticas en función de las fiestas.
Vamos a poner un EJEMPLO PRÁCTICO para que resulte más sencillo:
Podemos trabajar la estimulación cognitiva haciendo fichas específicas con motivo de las fiestas.
EJEMPLO:
Al tener nuestra orientación festiva, vamos comprobando que hay meses que están muy cargados, y qué otros meses están más libres, de ese modo en los meses más libres introduciremos otro tipo de actividades-talleres, que no tienen por que llevar temática festiva. Así es como conseguimos un equilibrio en las terapias.
Por otro lado, a parte de las festividades nos organizaremos para trabajar durante un mes o dos de modo muy específico un taller concreto. IDEA: podemos hacer un mes un taller de risoterapia, otro mes técnicas de relajación, otro mes un taller de cine, otro un taller especial de reminiscencia etc...
La CLAVE es que en nuestra programación del año terapéutico haya un buen trabajo mental, físico, emocional, y funcional durante todos los meses.
La idea de la planificación anual es que a un golpe vista, podamos comprobar qué trabajamos terapeuticamente, qué falta, qué nos apetece probar... Así se crean objetivos, siempre hay actividades novedosas tanto para pacientes como para los técnicos. De este modo, como profesionales siempre mantenemos la ilusión de hacer nuevas cosas, y a nuestros pacientes les ofrecemos una adecuada estimulación cognitiva global.
En dicha planificación anual no podemos olvidarnos de los cuidadores y también tendremos que crear las actividades que ellos demanden y necesiten, como pueden ser los grupos de autoayuda, de depresión, de orientación de la enfermedad, de alteraciones conductuales, de duelo etc..
Rebeca González
Si quieres profundizar sobre demencias, valoraciones neuropsicológicas, sesiones prácticas de terapia de estimulación cognitiva global de las cinco áreas en función del grado de deterioro cognitivo del paciente, ayudar a familiares y mucho más, esta formación te interesa:
Curso "ECG- Estimulación Cognitiva Global en Pacientes


FÓRMATE con nosotros y conseguirás:
INICIO: 11/10/2023
MATRICÚLATE AHORA Y APROVECHA LOS 100€ DE DESCUENTO*
Si no quieres perderte nuestros contenidos, rellena el formulario sin compromiso:

La actividad de reminiscencia va asociada a la memoria autobiográfica, y esto aporta identidad a la persona
Hay un estudio donde se analizaron en personas con y sin deterioro cognitivo, el grado en que los problemas de memoria se asociaban con cambios en la identidad de la persona, y se vio que las pérdidas de memoria autobiográfica, especialmente las de la infancia y principios de la edad adulta, afectan a la identidad de las personas con Alzheimer.
La reminiscencia podría ser una estrategia óptima para, en la medida de los posible,
frenar el deterioro de la calidad de vida en los pacientes con demencia
- QUE BENEFICIOS APORTA EN PESRONAS CON DETERIORO COGNITIVO:
Entre la gran diversidad de terapias no farmacológicas que tenemos dirigidas a personas con deterioro cognitivo, la reminiscencia es un tipo de intervención psicosocial de las más efectivas y populares.
Consiste en recordar eventos de la vida de la persona a través de la estimulación, utilizando los llamados "estímulos desencadenantes", con el objetivo de promover sentimientos positivos.
La reminiscencia se suele desarrollar en talleres grupales con el fin de estimular a nivel cognitivo, funcional y social (aunque también se puede hacer de modo individual sin problemas)
Como indiqué, se utilizan diversos "estímulos desencadenantes": objetos de la infancia, juventud, fotografías, olores, texturas, sabores, sonidos, música, actividades como dibujar, modelar, practicar antiguas habilidades, creación de libros de vida” y “cajas de recuerdos”.
A continuación indico los beneficios que aporta, según se han visto en diferentes revisiones, la aplicación de la terapia de reminiscencia en las personas con deterioro cognitivo:
- BENEFICIOS QUE APORTA LA REMINISCENCIA EN PERSONAS SIN DETERIOR COGNITIVO
En personas sin deterioro cognitivo en las que se ha trabajado con terapia de reminiscencia, se ha visto que lo que la persona cuenta sobre sí misma, se asocia a un elevado potencial terapéutico en la vejez, constituyendo una técnica que permite que la persona se desarrolle, se auto-actualice y encuentre un sentido de vida.
Por lo tanto, se considera que la terapia de reminiscencia y las historias de vida tienen implicaciones en el modo como las personas viven sus vidas, ya que:
Por otro lado, de modo más específico, las investigaciones sugieren beneficios de la reminiscencia en personas mayores en distintos aspectos:
También se ha visto como la recuperación de los recuerdos de la vida pueden ayudar a la persona a sentir continuidad en su vida, algo esencial a lo largo del desarrollo de la persona, manteniendo y desarrollando su identidad.
Por último comentar que la reminiscencia se contempla como una intervención adecuada para los síntomas depresivos en la vejez, y ha sido investigado en diversos trabajos.
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?
"EXPERTO EN TERAPIA DE REMINISCENCIA EN PERSONAS CON ALZHEIMER U OTRA DEMENCIA"

INFORMACIÓN Y RESERVA DE PLAZAS AQUÍ
Si no quieres perderte nuestros post y noticias, rellena el formulario sin compromiso

En el post anterior explicamos cuáles fueron los temas tratados en la primera parte del simposio, lo puedes ver aquí. Ahora seguimos con la segunda parte:
En la 4ª Ponencia Dña. Silvia Escalada, psicóloga de la AFA Conde García de Linares (y alumna de uno de nuestros cursos) expuso "las Terapias No Farmacológicas más usadas con estos pacientes". Destacó la importancia que tienen para ellos, ya que a día de hoy son realmente lo único efectivo para ralentizar el deterioro cognitivo de estos pacientes, a la par que la gestión emocional y conductual de los mismos, lo que es básico para mejorar su calidad de vida y la de sus familiares/cuidadores.
A continuación, Dña. Esther Arnanz, Terapeuta Ocupacional de la FAE, explicó "como ellos trabajan con los pacientes" y trajo uno de los momentos más emocionantes de la mañana, pues la acompañó un paciente que sufría Alzheimer prematuro (no tendría mas de 50 años) que explicó realmente cómo fue el momento en el que él sintió que su cerebro no funcionaba correctamente, los problemas que empezó a encontrar a la hora de realizar su trabajo, cómo fue el momento en el que le trasmitieron que padecía la enfermedad, cómo se quedó en ese instante, cómo la está afrontando y que gracias a la ayuda que recibe de la FAE, está mejorando su calidad de vida, ralentizando los efectos, con las terapias y ayudándole a mantenerse fuerte mentalmente para pasar su día a día
La 6ª Ponencia, que también expuso el Dr. Guillermo García Ribas, se centró en “La Terapia Farmacológica actual en la Enfermedad de Alzheimer Leve” que básicamente sigue siendo la misma de los últimos 20 años (Donepezilo, Rivastagmina, Galantamina y Memantina), cuya acción es muy limitada frente al deterioro cognitivo, y la inclusión de algunos complementos alimenticios (Souvenaid, Ginko biloba, Homotaurina y Citilcolina) que ayudaban, pero como las anteriores, no sirven para detener el avance de la enfermedad, ni para restaurar el deterioro cognitivo ya existente. Lamentablemente seguimos sin tener un fármaco eficiente.
La última ponencia, previa a una mesa redonda que cerró el acto, la llevó a cabo el Dr. David A. Pérez, Jefe del Servicio de Neurología del Hospital 12 de Octubre y Presidente de la Asociación Madrileña de Neurología, y en ella se hablo sobre “Los futuros tratamientos de la Enfermedad de Alzheimer”, y lamentablemente no fue muy esperanzadora a corto plazo, ya que Aducanumab, que parecía prometedor, no ha resultado efectivo y se ha retirado, el tratamiento de Plasmaféresis que está desarrollando un laboratorio español (Grifols) aunque consigue la reducción de beta amiloide, no repercute tanto en detener el deterioro cognitivo, y el resto de líneas abiertas, como una relacionada con la relación entre la gingivitis y el Alzheimer estaba aún muy en el aire.
La verdad es que fue una gran mañana, en la que aprendimos de expertos y nos sirvió de empuje para continuar nuestra labor formativa para otros profesionales sanitarios y sociosanitarios.
Esperamos os hayan resultado interesantes estos dos post resumen del evento
Equipo ECG- Estimulación Cognitiva Global

Aprovecha el verano para estudiar un taller online breve, pero con información específica y práctica. Puedes reservar ya tu plaza.
Los talleres podrás comenzarlos desde el 15 de junio de 2022 y podrás matricularte en ellos hasta el 30 de julio (o hasta que se agoten las plazas) Disponemos de 20 plazas por cada taller. Dispondrás hasta el 30 de septiembre de 2022 para su estudio y entrega del examen.
Posteriormente recibirás el certificado digital de nuestra entidad ECG-INSTITUTO ALZHEIMER Y DEMENCIAS.
TALLERES DE VERANO:
- ALTERACIONES CONDUCTUALES Y PSICOLÓGICAS EN DEMENCIAS. Información AQUÍ
- ALZHEIMER Y OTRAS DEMENCIAS (INCLUYE RESOLUCIÓN DE CASOS PRÁCTICOS). Información AQUÍ
- LA MEMORIA: EVALUACIÓN Y REHABILITACIÓN. Información AQUÍ
- DETERIORO COGNITIVO LEVE: CONCEPTOS BÁSICOS, VALORACIÓN Y FACTORES DE RIESGO. Información AQUÍ
- TERAPIAS NO FARMACOLÓGICAS EN DEMENCIAS. Información AQUÍ
Si no quieres perderte nuestros post y noticias, rellena el siguiente formulario sin compromiso:

El pasado 9 de junio fue el Simposio XXX Aniversario de la Fundación Alzheimer España, y la verdad es que las ponencias fueron fue muy interesantes, por lo que os traigo un breve resumen (aunque aún así me llevará dos post 😉 )
NOTA IMPORTANTE: Pido disculpas de antemano si hay algún fallo en la recopilación de la información y transcripción de la misma, espero no obstante no haber cometido muchos fallos.
La 1ª Ponencia, del Dr. Guillermo García Ribas (Neurólogo del Hospital Ramón y Cajal y profesor de nuestro Curso "ECG-Estimulación Cognitiva Global en Pacientes con Alzheimer u otras Demencias", cuya próxima edición comienza en octubre de 2022) trato sobre “Biomarcadores actuales y futuros en Alzheimer”.
Vimos que técnicas se usan para detectar proteínas y cuáles de ellas pueden usarse para predecir o determinar la presencia de Alzheimer en el paciente, y aquí el problema radica en que no sabemos realmente cuál es la causa del Alzheimer, y seguimos basándonos en la detección de beta amiloide y Tau fosforilada, que están presentes en Alzheimer, pero no son precisas. La beta amiloide la presentan la mayoría de las personas mayores de 75 años, es decir, dan positivo en su detección, tengan o no Alzheimer (por lo que su presencia sólo alerta en gente joven) y algo similar ocurre con la concentración de Tau fosforilada (aunque es algo más específica). Se esta avanzando en técnicas de detección, para intentar ser más precisos y estudiar la importancia de otros biomarcadores, como la determinación de Apo E4 o la concentración de la cadena ligera de Neurofilamentos.
La 2ª Ponencia trató sobre el “Diagnóstico Precoz del Alzheimer en Atención Primaria”, donde el Dr. Enrique Arrieta . Nos explicó de la importancia de la misma y como ellos actúan habitualmente como primeros detectores de los problemas del paciente, ya sea por ellos mismos o por comentarios de familiares. Vimos cuáles son los test que los médicos de atención primaria suelen usar, pero actualmente tienen un grave problema, que es la saturación de su labor, ya que al tener que atender a más de 50 pacientes distintos al día, es muy difícil centrarse en los pacientes con posible Alzheimer, ya que no tienen muchas veces el tiempo adecuado para hacer la valoración a la persona. Aún así su función es vital.
La 3ª Ponencia expuso “La visión del Paciente y la familia en el Diagnóstico Precoz” y fue desarrollada por D. Álvaro Corral San José, Neuropsicólogo de la FAE.
Destacó la importancia tanto del momento en el que se dice al paciente o familiar que tiene Alzheimer, que muchas veces resulta brusca y traumática para el paciente, como el momento justo después, cuando el paciente y el familiar/cuidador se preguntan “¿Y ahora qué hago?”. Aquí se puso de manifiesto la importancia de los psicólogos y los trabajadores sociales, tanto de asociaciones como de entidades públicas o privadas para ayudar a estas personas, darles apoyo y recomendarles qué pueden hacer a partir de ese momento.
De aquí nos fuimos al descanso para el café donde pudimos acercarnos a los ponentes para interaccionar con ellos. Continuaremos en otro post (2ª parte)
Equipo ECG- Estimulación Cognitiva Global

Aprovecha el verano para estudiar un taller online breve, pero con información específica y práctica. Puedes reservar ya tu plaza.
Los talleres podrás comenzarlos desde el 15 de junio de 2022 y podrás matricularte en ellos hasta el 30 de julio (o hasta que se agoten las plazas) Disponemos de 20 plazas por cada taller. Dispondrás hasta el 30 de septiembre de 2022 para su estudio y entrega del examen.
Posteriormente recibirás el certificado digital de nuestra entidad ECG-INSTITUTO ALZHEIMER Y DEMENCIAS.
TALLERES DE VERANO:
- ALTERACIONES CONDUCTUALES Y PSICOLÓGICAS EN DEMENCIAS. Información AQUÍ
- ALZHEIMER Y OTRAS DEMENCIAS (INCLUYE RESOLUCIÓN DE CASOS PRÁCTICOS). Información AQUÍ
- LA MEMORIA: EVALUACIÓN Y REHABILITACIÓN. Información AQUÍ
- DETERIORO COGNITIVO LEVE: CONCEPTOS BÁSICOS, VALORACIÓN Y FACTORES DE RIESGO. Información AQUÍ
- TERAPIAS NO FARMACOLÓGICAS EN DEMENCIAS. Información AQUÍ
Si no quieres perderte nuestros post y noticias, rellena el siguiente formulario sin compromiso:

Cuando hablamos de reminiscencias, nos referimos a una imagen que nos llega a la mente y nos lleva a situaciones vividas en nuestro pasado. Este recuerdo nos puede venir a través del uso de desencadenantes, como pueden ser fotografías, olores, texturas, sabores, sonidos, música... La forma más frecuente que tenemos las personas de recordar cosas y situaciones de nuestro pasado, es a través de las fotografías, pero como hemos visto, no es la única.
La reminiscencia como tal, es un proceso normal del desarrollo de las personas mayores. Se ha observado que cuando se aproxima la muerte, las personas suelen tener su proceso de revisión de vida, poniendo en perspectiva su propia vida, es decir, resuelven los conflictos del pasado, piensan en pérdidas y cambios, se perdonan a sí mismos y a los demás, celebran los éxitos y, finalmente, sienten que su vida está completa.
Según envejecen las personas, los estados emocionales son el motivo más importante para mantener la satisfacción
con la vida, por eso es tan importante trabajar el área emocional con las personas mayores y en las demencias.
Evidentemente, asociado a las emociones se encuentran los recuerdos, que son una parte muy importante en la vida de las personas, y especialmente de los mayores. Por este motivo se debe desterrar la idea de que recordar el pasado es algo malo para las personas, y en especial para los mayores, ya que, gracias a los recuerdos, las personas mantienen su identidad personal, aumenta su confianza y seguridad para hacer frente a los cambios que llegan con el envejecimiento.
Dentro de las intervenciones psicológicas en pacientes con deterioro cognitivo o demencias, se encuentra la terapia de reminiscencia, y se busca que la personas recuerde, piense y exprese sobre experiencias del pasado, especialmente de las que resultan positivas
El recuerdo, es decir, la reminiscencia de acontecimientos del pasado, puede ayudar a la persona a reafirmar su identidad, lo que le aporta confianza y seguridad para afrontar cambios relacionados con la vejez y mejorar síntomas de tipo psiquiátrico
La reminiscencia como una herramienta psicológica, tiene un gran potencial terapéutico.
OBJETIVOS QUE SE BUSCAN AL APLICAR LA TERAPIA DE REMINISCENCIA
La reminiscencia comenzó su aplicación desde el área de la psicología, y se utilizaban estas sesiones de reminiscencia con los siguientes fines terapéuticos:
En resumen, mejorar la calidad de vida de las personas con deterioro cognitivo
Desde el área de la neuropsicología, el objetivo de las sesiones de reminiscencia es, la estimulación cognitiva a través de otro tipo de terapia no farmacológica, ya que su uso produce:
La Terapia de Reminiscencia se utiliza dentro del contexto de las Terapias No Farmacológicas, y a través de la presentación de diversos estímulos, se evoca la memoria episódica autobiográfica, es decir, la recuperación de recuerdos significativos de la historia de vida de la persona, buscando sentimientos positivos (aunque pueden llegar otros negativos, que el terapeuta ayudará manejar) como recordar la infancia, adolescencia, y adultez, generando sentimientos de bienestar y felicidad.
Es una de las intervenciones psicosocial más efectiva y popular en personas con deterioro cognitivo y demencias.
Rebeca González (Psicóloga)
¿Quieres profundizar en cómo se puede llevar a cabo la Terapia de Reminiscencia?

INFORMACIÓN Y RESERVA DE PLAZAS AQUÍ
Si no quieres perderte nuestros post y noticias, rellena el formulario sin compromiso

El relato de vida o historia de vida dentro del contexto gerontológico, es una herramienta fundamental e indispensable para humanizar los cuidados que son de larga duración y para escuchar y acompañar a personas que viven experiencias que producen malestar emocional, o que viven una situación de crisis en su trayectoria de vida.
En estos últimos años los relatos de vida se centran en dos áreas:
Los diversos servicios gerontológicos ponen el foco en el segundo aspecto, historia de vida como herramienta, debido a su importancia en la atención en personas mayores y desde ECG-Estimulación Cognitiva Global, queremos dar nuestro aporte en la sensibilización de la importancia de utilizarla en el modelo de atención integral que se da en los centros gerontológicos.
La atención centrada en la persona focaliza en la singularidad de cada persona como ser único que es. Esta singularización se lleva a cabo en el recorrido vital de la persona e interacción con su entorno. La persona se va construyendo a sí misma a lo largo de toda su vida. Tendiendo en cuenta este aspecto de que cada uno es único, es importante conocer a la persona a través de su biografía, pero teniendo en cuenta la globalidad de su historia de vida en un contexto determinado.
El uso de de esta herramienta ( la historia de vida) nos permite analizar las trayectorias vitales de las personas, los puntos de inflexión que se han producido, o las estrategias de compensación de los déficits o las perdidas que se producen en la segunda mitad de la vida y durante el envejecimiento, de este modo, tenemos una visión más amplia y comprensiva de la persona.
Debido a esto, se considera que ayuda a quitar visiones simplificadoras de las personas y así se produce una mayor y mejor atención a las personas mayores, atendiendo sus necesidades en todas las áreas.
CÓMO SE HACE UNA HISTORIA DE VIDA
La realidad es que hay confusión en lo que es una historia de vida realmente, ya que no se trata sólo de recoger datos importantes como su familia, profesión, enfermedades, aficiones, gustos...
Se trata de hacer un relato de la trayectoria vital y las experiencias vividas por la persona (en las que se incluirá información de su personalidad, valores, creencias etc.). Cuando se tiene este documento creado, será una gran herramienta con la que podrás ofrecer una atención centrada en la persona de verdad, ya que así comprenderás su modo de pensar y sus acciones.
Rebeca González (Psicóloga)
¿Quieres conocer cómo se hace una historia de vida?
Muchos Centros ya han implantado o están implantando este modelo de atención centrada en la persona, pero lo cierto es, que hay muchos otros centros que aún no lo están llevando a cabo, e incluso lo desconocen.
Desde del departamento de ECG-Instituto Alzheimer y Demencias, sacamos una nueva formación para acercar este modelo a aquellos profesionales que aún no lo conozcan y que lo puedan poner en marcha:
Formación online. Ampliado plazo de inscripción hasta el 15 de junio de 22 o hasta finalizar las
plazas.

Si no quieres perderte nuestros post y formaciones, rellena el siguiente formulario sin compromiso:

Anteriormente ya vimos qué es la atención centrada en la persona aquí, y en este post vamos a ver qué es ese concepto dentro del área gerontológica, es decir, atención gerontológica centrada en la persona (AGCP).
Actualmente, los servicios y centros gerontológicos basados en modelos centrados en las personas, tienen aún escaso desarrollo en nuestro país.
Es cierto que en los centros prima el objetivo de la atención personalizada, pero estos centros parten de una idea y organización, donde la autonomía y la toma de decisiones por parte del usuario sobre su vida cotidiana, es bastante restringida.
La realidad es que poner en marcha todo el enfoque de la ACP no siempre es fácil, ya que si el centro procede de un modelo organizativo y atencional muy alejado de las ideas de la ACP, será necesario un cambio importante a nivel profundo por parte de la dirección, ya que si ellos no creen o no les interesa este concepto, la transformación es realmente complicada.
Por otro lado, es necesario conocer cuáles son los elementos que facilitan el cambio hacia una ACP y como llevarlo a cabo de modo secuenciado. A continuación indico algunos elementos que actúan como facilitadores en el cambio. (según la experiencia internacional y de centros que ya lo han puesto en marcha en nuestro país):
-QUÉ IMPLICA UN MODELO GERONTOLÓGICO DE ACP
Las fases para que se de el cambio de modelo tradicional al modelo de ACP son las siguientes:
1. Sensibilización
2. Lograr un liderazgo del cambio
3. Conocer la situación actual del Centro.
4. Crear una ruta propia de mejora.
5. Evaluar los cambios propuestos cada 6 meses.
De modo muy resumido, para entender el concepto de la ACP en Centros Gerontológicos, se trata de dos núcleos a trabajar:
BENEFICIOS ENCONTRADOS CON EL MODELO ACP EN CENTROS GERONTOLÓGICOS
Un aspecto muy importante del modelo ACP es el conocimiento de la biografía del usuario,
ya que ésta es la razón esencial de la singularidad y lo que nos hace únicos, por lo tanto,
es necesario saber hacer historias de vida, porque será el referente del plan de atención.
Muchos Centros ya han implantado o están implantando este modelo de atención centrada en la persona, pero lo cierto es, que hay muchos otros centros que aún no lo están llevando a cabo, e incluso lo desconocen.
¿Quieres conocer en profundidad el modelo de ATENCIÓN CENTRADA EN LA PERSONA para entender por qué llevarlo a cabo y cómo ponerlo en marcha? No te pierdas nuestro nuevo curso:
ÚLTIMOS DÍAS - INICIO 23 de marzo de 2023
Solicitada la Renovación de la Acreditación de Formación Continuada
Sanitaria
(Edición anterior acreditada con 13,2 créditos)

- OBJETIVOS DEL CURSO
TODA LA INFORMACIÓN DEL CURSO PINCHANDO AQUÍ

TODA LA INFORMACIÓN DEL CURSO PINCHANDO AQUÍ
Si no quieres perderte nuestros post y formaciones, rellena el siguiente formulario sin compromiso:

Antes el modelo de atención de las personas mayores que imperaba en los Centros sociosanitarios como Residencias y Centros de Día, estaba regido por el PIA (Plan de Atención Individualizado). Su principal propósito es planificar una atención individualizada, de hecho, exigido y protocolarizado por ley.
Pero como todo evoluciona, actualmente hay un cambio en la atención a las personas mayores y se busca atenderle desde el modelo de atención centrada en la persona (MACP), y para ello, hay que diseñar metodologías que sean acordes a este enfoque.
El modelo de "atención tradicional", no ayuda para avanzar en el enfoque de la atención centrada en la persona (ACP), porque básicamente identifica limitaciones y enfermedades en la persona, pero ignora sus peculiaridades , prioridades y deseos como persona.
Desde la Planificación Centrada en la Persona, se han sugerido metodologías para que la propia persona mayor pueda gestionar su vida .
El conocido plan de atención y vida (Martínez ,2011) quiere integrar estos dos aspectos que hemos visto porque son complementarios y necesarios:
El plan de atención y vida, se desarrolla a lo largo de distintas fases y gira alrededor de un documento único (no idéntico para todos, porque cada uno tiene sus peculiaridades) al que tienen acceso las personas que la atenderán y acompañarán. En él está recogida información personal, valoraciones, objetos relevantes, apoyos personalizados.
Hay 4 cuestiones relevantes a tener siempre en cuenta en los planes de atención y vida del mayor:
1-Reconocer el valor y la singularidad de cada persona. (valoración gerontológica y biográfica con todo lo que ésta última implica)
2- Acercarse al proyecto vital de cada persona (respetar objetivos y metas de la persona, aunque se permite orientación y propuesta de cambios que supongan una mejora)
3-Fundamental mirar las fortalezas y capacidades de la persona.
4-Valora la autonomía como capacidad, incluso en los más dependientes. Se debe animar y apoyar la participación.
El plan de atención y vida busca ofrecer atención y cuidados personalizados a través de una vida cotidiana elegida, con sentido y deseada. De este modo se puede seguir disfrutando de la vida, aunque se precise de apoyos importantes, pero la persona tienen la sensación, de que merece la pena vivir.
Muchos Centros ya han implantado o están implantando este modelo de atención centrada en la persona (MACP) pero lo cierto es, que hay muchos otros centros que aún no lo están llevando a cabo, e incluso lo desconocen.
Desde del departamento de ECG-Instituto Alzheimer y Demencias, sacamos una nueva formación para acercar este modelo a aquellos profesionales que aún no lo conozcan y que lo puedan poner en marcha:
¿Quieres conocer en profundidad el modelo de ATENCIÓN CENTRADA EN LA PERSONA para entender por qué llevarlo a cabo y cómo ponerlo en marcha? No te pierdas nuestro nuevo curso:
ÚLTIMA SEMANA. INICIO 29 de Junio de 2023

TODA LA INFORMACIÓN DEL CURSO PINCHANDO AQUÍ
Si no quieres perderte nuestros post y formaciones, rellena el siguiente formulario sin compromiso:

El concepto de Atención Centrada en la Persona (ACP), procede de toda una evolución que se ha ido dando a lo largo de los años desde la gerontología sobre cómo debe ser el trato a las personas mayores.
Desde este modelo de la psicología positiva, con la ACP se elimina la la enfermedad como el elemento principal de la atención al mayor, y la sitúa al lado de cada persona, es decir, va con ella, pero no está por encima de ella, por lo tanto, el modelo de ACP cambia todo el sistema de atención a los mayores tradicional, ya que rompe con el paternalismo y el proteccionismo total, especialmente en las personas con necesidades de apoyos y prioriza el respeto de sus derechos: libertad, autonomía, respeto y dignidad.
Desde este concepto expuesto, cabe preguntarse:¿Cómo es el estilo de trabajo de tu Centro?.
El antiguo paternalista y directivo, o el actual demandado por los mayores,
en el que se los tiene en cuenta y respeta sus derechos.
- EL RETO QUE SUPONE EL MODELO DE TRABAJO DE ATENCIÓN CENTRADA EN LA PERSONA.
El concepto y las ideas de la ACP pone entre las cuerdas la estructura que se ha venido dando en los centros de atención a personas mayores en los que se les proporcionan cuidados, y promueve la reflexión sobre "cómo hacer " y más importante aún, "como dejar hacer".
Para poder llevar a cabo el "como dejar hacer", es necesario establecer relaciones de ayuda positivas y centradas siempre en las capacidades y fortalezas de la persona mayor con necesidad de apoyos, y esto se lleva a cabo a través de la empatía, y la escucha activa de diversos aspectos.
Actualmente el modelo de ACP enfatiza dos aspectos, que se consideran primordiales para poner a la persona mayor en el centro del cuidado:
En España, el modelo de ACP empezó a tener relevancia para planificar estrategias y recursos a partir de la primera década del S.XXI. Poco a poco, este modelo se ha ido tomando en distintos ámbitos sanitarios, y ha mostrado beneficios en la calidad de la atención a los usuarios como en el nivel de bienestar de éstos.
- DEFINICIÓN DEL CONCEPTO ATENCIÓN CENTRADA EN LA PERSONA
Hay diversas maneras de definir la Atención Centrada en la Persona, por eso, en función de la fuente que consultemos, veremos diferentes conceptos, aunque si hay 3 acepciones comunes:
Un aspecto muy IMPORTANTE a destacar y reconocer, es que la ACP surge como una corriente alternativa y crítica al modelo gerontológico tradicional, y debido al cambio de trato que se le da a la persona, están siendo elegidos los Centros asistenciales que tienen estos modelos de trato al mayor.
Rebeca González (Psicóloga) ECG-Instituto Alzheimer y Demencias
¿Quieres conocer en profundidad el modelo de ATENCIÓN CENTRADA EN LA PERSONA para entender por qué llevarlo a cabo y cómo ponerlo en marcha? No te pierdas nuestro nuevo curso:
Formación online. Fecha de inicio: 29 de junio de 2023

- PROMOCIÓN DE VERANO: HAZ ESTE CURSO+CURSO"REDUCCIÓN DE SUJECCIONES FÍSICAS Y FARMACOLÓGICAS" CON UN DESCUENTO EN ESTE DEL 60%. Un curso 147 euros, 2 cursos 197 euros
TODA LA INFORMACIÓN DEL CURSO PINCHANDO AQUÍ
Si no quieres perderte nuestros post y formaciones, rellena el siguiente formulario sin compromiso:

Lo ideal es que los profesionales que trabajen con personas en situación de duelo lo hagan tanto de forma proactiva como reactiva. El enfoque proactivo se refiere a las buenas prácticas antes de que se produzca la pérdida, y el enfoque reactivo hace referencia a las buenas prácticas cuando la pérdida ya se ha producido.
- ENFOQUE PROACTIVO
• Es aconsejable que los profesionales mantengan conversaciones informales sobre la muerte. Incluyendo aspectos biológicos, psicológicos, sociológicos y culturales.
• Hay que hablar sobre el proceso natural del ciclo vital, pero también sobre posibles causas que pueden acortarlo, como un accidente o una enfermedad.
• Hay que facilitar la comprensión de la pérdida. Hay que hablar sobre la muerte y la situación sin tapujos, dando todas las explicaciones posibles o demandas.
• Es necesario ayudar a expresar sentimientos y emociones. Permitiendo manifestar públicamente su pena
• En ocasiones es aconsejable hablar sobre la muerte propia y de los seres queridos.
- ENFOQUE REACTIVO:
A continuación, se indican las prácticas que deben llevar a cabo los profesionales una vez que se ha producido la pérdida:
• Hay que ofrecer espacios adecuados. Es decir, se necesita un espacio confortable, sin interrupciones donde se dé la noticia.
• No se debe ocultar información del fallecimiento de un ser querido.
• La información aportada debe ser simple y directa, eligiendo las palabras y los conceptos adecuados al nivel del individuo y manteniendo siempre una actitud de empatía.
• Se aconseja fomentar la expresión de sentimientos. Se debe estimular a la persona a hablar y formular preguntas relacionadas con la pérdida, incluso se puede contar alguna experiencia personal.
• Se deben normalizar reacciones como la ira, la depresión y las lágrimas, ya que son propias del duelo.
• Hay que estar pendientes de comportamientos infrecuentes.
• Enseñar a respetar los recuerdos de la persona que ha fallecido, como fotos o pertenencias.
• En el caso de que la persona mayor se encuentre institucionalizada en un centro especializado, es posible que quiera llevarse recuerdos, como fotos y objetos personales del fallecido a dicho centro. Esto debe ser permitido.
• En ocasiones, si el paciente lo demanda es aconsejable llevarlo al cementerio de forma periódica.
• Se recomienda minimizar los cambios en las rutinas establecidas.
- TECNICAS ÚTILES A REALIZAR EN EL ASESORAMIENTO EN UN PROCESO DE DUELO
1. El lenguaje evocador: El asesor puede usar palabras duras que evoquen sentimientos
2. Uso de símbolos: Hacer que el paciente traiga fotos del fallecido a las sesiones, o cartas escritas por el fallecido, vídeos suyos y artículos de ropa y joyería.
3. Escribir: Hacer que la persona escriba una o varias cartas al fallecido expresando sus pensamientos y sentimientos.
4. Dibujar: Hacer dibujos que reflejen los propios sentimientos y experiencias con el fallecido
6. Reestructuración cognitiva: Aquí el supuesto subyacente es que nuestros pensamientos influyen en nuestros sentimientos, sobre todo los pensamientos encubiertos y el habla interna que fluye constantemente en nuestra mente.
7. El libro de recuerdos: Este libro puede incluir historias sobre los acontecimientos familiares, cosas memorables como instantáneas y otras fotografías y poemas y dibujos realizados por diferentes miembros, incluidos los niños.
8. Imaginación guiada: Ayudar a la persona a imaginar al fallecido
Todos estos aspectos, y muco más, los desarrollamos en detalles en nuestro Curso "Proceso de Duelo y Gestión de Grupos Terapéuticos"
¿QUIERES APRENDER MÁS SOBRE ESTE TEMA Y OTROS RELACIONADOS? RECUERDA 1 DE CADA 4 PERSONAS SUFRE UN DUELO COMPLICADO...
ÚLTIMOS DÍAS: Inicio 20 de abril de 2023

PROCESO DE DUELO Y GESTIÓN DE GRUPOS TERAPÉUTICOS.
Inicio: 20 de abril de 2023
Recomendado por la AEPG
Se puede pagar en 3 cuotas a través de PayPal,
o en 2 cuotas con nuestra financiación.
El objetivo de este curso es aprender:
Qué es el duelo y sus diferentes manifestaciones.
Las Etapas del duelo y Tareas específicas para cada una de ellas
Qué es el Duelo por muerte traumática: Ejemplo Pandemia COVID-19 (aún tenemos duelos no resueltos por lo que pasó).
Qué es y cómo gestionar el Duelo Anticipatorio o Duelo en Demencias
Cómo explicar la muerte a un niño
Cómo gestionar Grupos terapéuticos para afrontar la pérdida
Y mucho más.
¿No quieres perderte ninguno de nuestros post y noticias? Rellena el siguiente formulario:

¿Por qué algunas personas fracasan a la hora de elaborar el proceso de duelo? No todas las personas reaccionan igual ante las situaciones que les toca vivir,lo que es lógico ya que no somos robots. A continuación, se indican los posibles factores implicados:
· Factores relacionales: es decir, el tipo de relación que tiene la persona con el fallecido. El tipo de relaciones que suelen impedir que se desarrolle un duelo adecuado son las que tienen un grado elevado de ambivalencia (existencia de dos sentimientos opuesto) con hostilidad no expresada.
Otra relación que también da problemas es la narcisista, en la que la persona fallecida representa una extensión de la persona viva, ya que, si se admite la perdida, también se admite una pérdida de sí mismo, con lo cual, se niega el fallecimiento.
En ocasiones la muerte puede abrir viejas heridas. Esto se ha visto en investigaciones sobre abuso, donde las victimas sufren baja autoestima y autoculpa.
· Cuando hay una pérdida incierta: ejemplos característicos son un soldado desaparecido en un acto de servicio, un rapto etc.
· Cuando se dan pérdidas múltiples: como puede ser en terremotos, incendios, accidentes de avión. También se incluye aquí accidentes de coche en los que fallecen varios miembros de una familia.
· Factores históricos: Una persona que tiene un duelo complicado en el pasado, tiene mayor probabilidad de volver a tenerlo.
· Factores de personalidad: Algunas personas no pueden tolerar el malestar emocional extremo, por lo tanto, tienden a aislarse para defenderse de dichos sentimientos intensos. Pero debido a esta baja tolerancia, desarrollan duelos complicados. Las personas “fuertes” suelen ser reforzadas socialmente y no se permiten experimentar los sentimientos necesarios para desarrollar un duelo adecuado.
· Factores sociales: El duelo es un proceso social y se afronta mejor cuando hay un apoyo de este tipo. Pero a veces se producen duelos complicados cuando no es “correcto” hablar socialmente de la pérdida, como en la muerte por suicidios, asesinato de un hijo a un progenitor, la forma en que algunas personas afrontan un aborto, o en casos de ausencia de una red social de apoyo. Si no existe esta red de apoyo por una cuestión geográfica o por aislamiento social, puede complicarse el duelo.
El duelo complicado, anormal o patológico, consiste en la intensificación de los síntomas a tal nivel que la persona está desbordada y recurre a conductas desadaptativas o permanece es un estado inacabado sin avanzar en el proceso de duelo hasta su resolución. El duelo no se asimila y la persona no pasa por una acomodación. Existen diferentes clasificaciones de duelo complicado:
Estos tipos de duelos, y muchas más cosas, los desarrollamos más en profundidad en nuestro Curso que comienza el 15 de diciembre de 2022
¿QUIERES APRENDER MÁS SOBRE ESTE TEMA Y OTROS RELACIONADOS? RECUERDA 1DE CADA 4 PERSONAS SUFRE UN DUELO COMPLICADO...
Formación online: Inicio 15 de diciembre de 2022

Aprenderás:
Si no quieres perderte nuestras publicaciones y formaciones, rellena el siguiente formulario sin compromiso:

Hoy quería hablar de este tema porque, teniendo en cuenta que una persona con diagnóstico de Alzheimer, puede llegar a sobrevivir desde el inicio de los síntomas hasta estadios finales, 20 años o incluso más, a mi parecer es fundamental conocer qué sentido tienen las Terapias No Farmacológicas (TNF´S) en las demencias.
Aunque los medicamentos prescritos por los neurólogos ayudan a ralentizar la progresión de algunos aspectos de la enfermedad, se sabe que la eficacia es limitada y que deben ser complementados con las Terapias No Farmacológicas (en este post, puedes ver qué son y cuáles se pueden realizar)
Antes os dejo un vídeo de uno de los mayores especialistas en Alzheimer de España, el Neurólogo Guillermo García Ribas del Hospital Ramón y Cajal

Visto esto, en este post os voy a dar un punto de vista personal y experiencial de por qué las "Terapias No Farmacológicas" funcionan en pacientes que tiene Deterioro Cognitivo, Alzheimer u otro tipo de Demencia.
Desde mi experiencia trabajando en Centros de Día, podemos observar que acudir a estos lugares a recibir terapia son efectivos ya que las personas con demencia tienen todavía capacidad de aprender, pensar, experimentar sensaciones y sentimientos. Además, también son receptoras de sensaciones que aportan felicidad y bienestar. Vamos a enumerar a continuación los diferentes motivos:
1- SE PRODUCE MAYOR ACTIVACIÓN CEREBRAL CON LA ESTIMULACION COGNITIVA
Destacaría en primer lugar la activación cerebral "per se". En la mayoría de los casos los pacientes llegan a los Centros o Unidades de Memoria con el cerebro "dormido", porque los familiares al no saber cómo se estimula las diferentes áreas cerebrales, no aportan a su ser querido actividades cognitivas adecuadas para "despertar al cerebro".
Por este motivo, a los pocos días de llevar un paciente acudiendo a terapia, la mayoría de los familiares refieren que les encuentran mejor.
2- EXISTE MAYOR SOCIABILIDAD
En segundo lugar destacaría que las TNF´s funcionan porque el paciente se ve integrado en un entorno social adecuado a a su situación, lo que aumenta su autoestima y sentido de pertenencia a un lugar.
Los seres humanos somos seres sociales, y por ello es fundamental que nos relacionemos. Esta relación estimula ciertas áreas cerebrales cognitivas, a la vez que se activan áreas emocionales. Por este motivo, al aislarnos con la pandemia actual, se está viendo un aumento de la afectación del estado de ánimo en las personas y está aumentando la prescripción de ansiolíticos y antidepresivos.
3- SE PRODUCE MAYOR ACTIVACIÓN EMOCIONAL
En este caso, aunque parece que va algo ligado al apartado anterior, no es así, porque nos referimos a la estimulación emocional de modo específico.
En el propio domicilio muchos familiares no saben cómo promover emociones positivas a su seres queridos, pero en los Centros especializados se dan diversidad de terapias con dicho objetivo. Un buen estado de ánimo en la persona es fundamental para que la terapia cognitiva específica se reciba mejor. Al final, emoción y cognición están unidos, siendo ambos pilares fundamentales a trabajar.
4- ACTIVACIÓN FÍSICA ADECUADA
En los Centros está pautado la realización de actividad física específica, al tener unos tiempos en el cronograma para hacer ejercicio físico.
Este ejercicio físico tiene beneficios cerebrales por su activación y oxigenación, como corporales, por lo tanto, se trata de otro pilar fundamental que permite mejorar al paciente a nivel físico, funcional, cognitiva y anímicamente.
5- RETRASA LA INSTITUCIONALIACIÓN
Evidentemente las residencias tienen su función, y aquí no las queremos menospreciar ni mucho menos porque consideramos que son necesarias para algunos casos, pero creo que es indiscutible que una persona siempre que tenga medios adecuados de ayuda y atención (paciente y familiar) estará mejor en su domicilio. Se ha demostrado que llevar a cabo un estilo de vida neurosaludable aportado por TNF´s hace que se retrase el momento de institucionalizar a una persona.
Se ha demostrado en diferentes estudios que las TNF´s mejoran la calidad de vida del paciente cuando las recibe
y del cuidador al ver a su familiar mejor y al ser formado por los profesionales
en distintos aspectos de las demencias (afrontamiento, asesoramiento en manejo de la demencia)
Rebeca González - ECG- Instituto Alzheimer y Demencias
¿ Quieres conocer la diversidad de Terapias No Farmacológicas, sus beneficios neuronales y ponerlas en práctica?. No te pierdas nuestro CURSO
"ACTUALIZACIÓN EN TERAPIAS NO FARMACOLÓGICAS EN DEMENCIAS"
Recomendado por la Asociación Española de Psicogerontología (AEPG)

QUÉ OBTENDRÁS CON ESTA FORMACIÓN:
¿No quieres perderte ninguno de nuestros post y noticias? Rellena el siguiente formulario:

Para llevar a cabo talleres Montessori con mayores, es necesario tener planificadas unas cuestiones básicas:
1- QUÉ ESTIMULAR SEGÚN EL GRADO DE DETERIORO COGNITIVO DE LA PERSONA
No todas los ejercicios del Método Montessori, se pueden aplicar a todos los pacientes, hay que tener en cuenta su grado de deterioro. En cada estadio del deterioro, se estimulará unas capacidades cognitivas específicas.
Cada una de las actividades que se lleve a cabo con cada persona en función de su grado de deterioro, tiene unos objetivos específicos; Por ejemplo, en mayores sin deterioro, uno de los objetivos será mantener la independencia, y en una persona con un grado severo, será reducir trastornos conductuales. (Hay más objetivos específicos a trabajar en cada grupo de terapia)
2- CÓMO SON LAS SESIONES CON EL METODO MONTESSORI
TIPOS DE ACTIVIDADES MONTESSORI EN GENERAL
A continuación indico la diversidad de actividades y ejercicios Montessori que se pueden hacer, pero siempre será fundamental, adaptar al grado de deterioro de la persona.
Tipos de actividades que hay:
Dentro de cada tipo de actividad, hay diversidad de ejercicios que se pueden llevar a cabo, de esta forma, siempre existe estimulación y novedad (tanto para el paciente como para el terapeuta).
La verdad que el método Montessori adaptado a mayores da mucho juego.
Rebeca González (Psicóloga)
¿TE GUSTARÍA formarte en el Met. Montessori adaptado a las personas mayores, con deterioro cognitivo y demencias?
¿Conocer en qué está fundamentado y cómo aplicarlo en los pacientes adultos?

Curso:
"MONTESSORI PARA PERSONAS MAYORES
CON DETERIORO COGNITIVO LEVE O DEMENCIA"
OBJETIVOS DEL CURSO
a) Comprender la base del método Montessori, para
aplicarla como terapia de estimulación cognitiva a personas mayores que quieren mantenerse activas, o que presentan DCL o algún tipo de Demencia.
b) Conocer los materiales y actividades
Montessori, con ejercicios y manuales prácticos, para que puedas desarrollar tus talleres
c) Aplicar los principios fundamentales del
Método, adaptándolos a la persona, de acuerdo a su grado de deterioro cognitivo
d) Enriquecer y adaptar propuestas de actividades
para que les resulten un reto alcanzable acorde a sus capacidades y como consecuencia se sentirán más capaces, más motivados y más agradecidos.
- Temario en PDF+Vídeoclases Recomendado por la
AEPG.
TODA LA INFORMACIÓN PULSANDO AQUÍ
Si no quieres perderte nuestro post e informaciones, rellena el siguiente formulario para mantener el contacto.

Es posible que en los últimos años hayas leído o escuchado que el Método Montessori se puede aplicar como Terapia No Farmacológica a adultos y personas mayores con Alzheimer u otro tipo de demencia.
1- QUÉ ES EL MÉTODO MONTESSORI
Antes de profundizar en su aplicación en personas adultas, hay que conocer que la creadora de este método fue María Montessori (educadora entre otras profesiones) y que su sistema es reconocido mundialmente. La base de su método es, permitir descubrir a los niños su entorno a través del juego y experimentar con educación sensorial/ experimental.
Para poder llevarlo a cabo existe material especial, creado por ella misma. El espacio de trabajo debe cumplir unos requisitos donde el profesional ejercerá de "guía", pero cada niño dirige sus propias actividades, en función de sus necesidades/intereses.
2- ADAPTACIÓN EL MÉTODO MONTESSORI EN PERSONAS ADULTAS MAYORES, CON DETERIORO COGNITIVO LEVE, O DEMENCIA
El pionero en utilizar esta metodología con éxito en personas mayores con Alzheimer y otras demencias fue Cameron J. Camps. Se le ocurrió adaptar el método y el material a sus pacientes en fases moderadas y severas, y el resultado fue que las personas con deterioro cognitivo, podían realizar tareas con éxito, lo que repercutía en su sensación de valía y autoestima.
El objetivo que busca la aplicación del método en personas con enfermedades neurodegenerativas, es la conservación de capacidades e interacción con el entorno físico y humano, a través de actividades que le permitan mejorar o mantener habilidades útiles para la vida diaria (alimentación, vestirse, participar en actividades de ocio..)
Los profesionales que utilizan este método en sus Centros, han observado mejoras conductuales en los pacientes. Los estudios indican que mejoran las situaciones de apatía, alucinaciones, irritabilidad, tristeza, se da disminución de la agresividad, vagabundeo.... porque al estar los paciente ocupados y disfrutando, se sienten tranquilos, seguros y útiles.
3- CÓMO SE LLEVAN A CABO LA ACTIVIDADES MONTESSORI EN DEMENCIAS
Las actividades están diseñadas para aprovechar la memoria procedimental (mejor conservada que la verbal en personas con demencia).
Siempre se ofrece la posibilidad de elegir la actividad, no se fuerza. Se invita a la persona a participar y podemos por ejemplo solicitar al paciente su ayuda, así reforzamos su dignidad y autoestima.
El material utilizado puede provocar recuerdos en los pacientes. Lo aprovecharemos para animarles a que nos comenten lo que le haya venido a la cabeza, y esto reforzará el significado de la actividad.
El material Montessori es específico en función del objetivo que buscamos y el grado de afectación cognitiva del paciente, pero la base de este material es el que fue creado por María Montessori, pero adaptado a los mayores con sus manuales y estrategias pertinentes.
Esta TNF, Método Montessori, se adapta al grado de deterioro del paciente.
Los profesionales seguimos incrementando nuestros recursos terapéuticos,
aprendiendo y creciendo profesionalmente y aumentando nuestra motivación.
Rebeca González (Psicóloga)
¿Necesitas formarte en el Met. Montessori adaptado a las personas mayores, con deterioro cognitivo y demencias?
¿Conocer en qué está fundamentado y cómo aplicarlo en los pacientes adultos?
RESERVA TU PLAZA
ÚLTIMOS DÍAS, INICIO 26 DE ENERO DE 2023

"MONTESSORI PARA PERSONAS MAYORES
CON DETERIORO COGNITIVO LEVE O DEMENCIA"
1. Las personas mayores en el contexto actual.
2.Qué es el método Montessori
3. Montessori en el ámbito de la geriatría. De la teoría a la práctica
4. Áreas de trabajo mediante el método Montessori en la tercera edad con DCL o demencia
5. Planificación de actividades y talleres mediante el método Montessori
Si no quieres perderte nuestro post e informaciones, rellena el siguiente formulario para mantener el contacto.

El daño cerebral es frecuente que traiga consigo afectación del lóbulo frontal y por ende de las funciones ejecutivas.
En el post anterior AQUÍ . ya vimos unas pautas a tener en cuenta cuando evaluamos las funciones ejecutivas de un paciente, y sabiendo eso, ahora vamos a ver qué componentes dentro de las funciones ejecutivas son importantes evaluar:
1-EVALUACIÓN DE LA INICIATIVA Y MOTIVACIÓN
Estos dos aspectos son claves durante la evaluación y la intervención. Las alteraciones a este nivel pueden condicionar los resultados de la propia evaluación, falseando los datos y pudiendo infraestimar las capacidades del paciente. El aspecto de la motivación es importante durante la evaluación, ya que puede provocar un rendimiento inferior al real, por ello, es importante motivar para que realice las tareas, y huir algo del puro psicometrismo
2-EVALUACIÓN DEL CONTROL ATENCIONAL E INHIBICIÓN
Estos aspectos se deben tener en cuenta en la evaluación porque su déficit tiene impacto en la realización de otras pruebas, por lo que es importante a la hora de la rehabilitación, y por al alteración que puede suponer en la vida diaria de la persona
3-EVALUACIÓN DE LA MEMORIA OPERATIVA
Evaluar la memoria de trabajo es otro aspecto clave, que siempre debe incluirse en una evaluación neuropsicológica, porque ésta se encuentra implicada en numerosas tareas de la vida cotidiana, además de influir en el funcionamiento de otros procesos ejecutivos.
4-EVALUACIÓN DE LA FLEXIBILIDAD COGNITIVA Y FLUDEZ
La flexibilidad cognitiva no es un concepto unitario. En algunas ocasiones se relaciona estrechamente con la atención alternante; con la capacidad para cambiar el foco atención entre diferentes estímulos o tareas. Ciertamente esta capacidad requiere modificar la conducta. Sin embargo, es probable que el concepto de flexibilidad cognitiva vaya más a allá y denote fenómenos más complejos. Y es que, esta capacidad permite adaptar nuestra conducta y pensamiento a situaciones novedosas, cambiantes o inesperadas.
Son numerosas las pruebas que existe e implican algún grado de flexibilidad por parte del paciente
La fluidez es un concepto relacionado con la flexibilidad cognitiva, pero no igual.
Esta capacidad nos permite crear ideas y conductas distintas, incluso novedosas. Por ello, para muchos autores haría referencia a la creatividad. Su relación es estrecha con la flexibilidad debido a que, para poder modificar una conducta o idea, es necesario ser capaz de crear otra. Los déficits en fluidez provocan conductas preservativas y falta de ideación alternativa
5-EVALUACIÓN DE LA PLANIFICACIÓN, ORGANIZACIÓN Y SECUENCIACIÓN
La planificación y organización permiten resolver problemas para los que no contamos con una solución previa. En otras palabras, posibilitan que nos enfrentemos a problemas novedosos y complejos.
6-EVALUACIÓN DE LA CONDUCTA DE DÉFICIT
La falta de conciencia de las alteraciones y sus implicaciones presentes y futuras, resulta un aspecto clave a tener en cuenta de cara a la evaluación e intervención. Sin embargo, su valoración no siempre resulta sencilla.
En ocasiones resulta complicado realizar un diagnóstico diferencial entre la anosognosia y la negación. Debido a estas dificultades, algunos autores han desarrollado herramientas que permitan establecer cuál de estos dos aspectos predomina en el afectado
¿Necesitas profundizar en la EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS?.
Puedes formarte con nuestro CURSO:
"EVALUACIÓN NEUROPSICOLÓGICA EN DEMENCIAS"
3 ÚLTIMOS DÍAS Inicio 31 de octubre de 2023

- Aprenderás:
- Contenido del Curso:
1- Objetivo de la evaluación neuropsicológica Funciones cognitivas, qué y cómo evaluar en cada una de ella
2- Aspectos a tener en cuenta en la evaluación. Habilidades de comunicación en la evaluación . Perfiles neuropsicológicos (envejecimiento normal, DCL, demencia
3-Principales pruebas en la evaluación neuropsicológica en demencias. Valoración global
4- Observación de la evaluación y administración de pruebas a dos pacientes reales y explicación de los resultados
5- Caso clínico con Test de Barcelona
6- Administración de pruebas
7-Deterioro Cognitivo Leve y tipos de demencia
